Polyp nội mạc tử cung là gì? Nguyên nhân và cách chữa
23 Tháng Một, 2021Contents 1, Polyp nội mạc tử cung là gì? Polyp nội mạc tử cung là một bệnh phụ khoa...
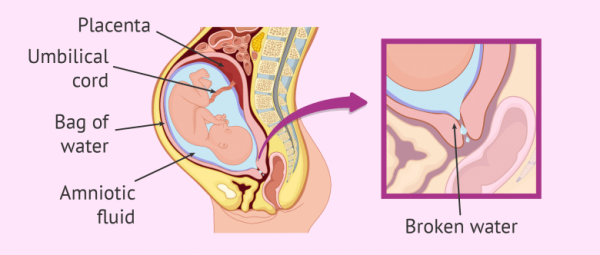
Vỡ ối sớm là hiện tượng vỡ ối tự nhiên trước khi chuyển dạ. Vỡ ối sớm khi tuổi thai dưới 37 tuần tuổi hay còn gọi là đẻ non (đủ tháng). Vỡ ối sớm là biến chứng thường gặp nhất trong giai đoạn chu sinh.
Có thể gây ra những hậu quả bất lợi nghiêm trọng cho sản phụ, thai nhi và trẻ sơ sinh. Vỡ ối sớm có thể dẫn đến tỷ lệ đẻ non cao hơn, tăng tỷ lệ tử vong chu sinh, nhiễm trùng trong tử cung và tăng tỷ lệ nhiễm trùng hậu sản.
Các nguyên nhân gây vỡ ối sớm là: chấn thương , hở cổ tử cung, nhiễm trùng do vi sinh vật gây bệnh ở đường sinh dục, nhiễm mycoplasma , tăng áp lực trong khoang ối, kết nối kém giữa sự xuất hiện của thai nhi và lối vào của khung chậu, loạn sản màng thai và thiếu đồng ở thai phụ.
Contents

1. Loạn sản màng bào thai
Có rất nhiều nguyên nhân vỡ ối sớm, ngoài bản thân màng thai, các yếu tố như thiếu vitamin C , thiếu đồng và phụ nữ mang thai hút thuốc trong 3 tháng đầu đều liên quan đến chứng loạn sản màng thai.
2. Nhiễm trùng
Vỡ ối sớm dẫn đến nhiễm trùng khoang tử cung, đây là mối quan hệ nhân quả truyền thống giữa vỡ ối sớm và nhiễm trùng.
Trong những năm gần đây, người ta đã công nhận rộng rãi rằng nhiễm trùng và vỡ ối sớm là nguyên nhân lẫn nhau, và nhiễm trùng là nguyên nhân quan trọng nhất gây vỡ ối sớm. nguyên nhân.
3. Suy cổ tử cung
Ở trạng thái không mang thai, cổ tử cung bên trong có thể mở rộng đến kích thước 8,0 mà không bị cản trở, tức là có thể chẩn đoán được bệnh suy cổ tử cung. Suy cổ tử cung chủ yếu biểu hiện ở sự chảy xệ lỗ bên trong và thiếu hụt nhịp.
4. Áp lực tử cung bất thường
Áp lực trong tử cung không đồng đều thường gặp ở tình trạng không cân xứng vùng chậu và vị trí thai nhi bất thường . Áp lực trong tử cung quá cao thường gặp ở thai đôi , nước ối quá nhiều , ho nhiều và khó đại tiện .
5. Chấn thương và kích thích cơ học
Chủ yếu được chia thành hai loại: loại có chất sắt và loại không có chất sắt. Không gây băng thường xảy ra trong ba tháng cuối của thai kỳ; gây nóng da bao gồm chọc ối nhiều lần, khám âm đạo nhiều lần và gây chuyển dạ bằng cách bong màng ối .
Các triệu chứng vỡ ối sớm thường gặp: đẻ non, nhiễm trùng trong tử cung, thai chết lưu


1. Triệu chứng vỡ ối sớm
Có hoặc không có tiết dịch âm đạo đột ngột vì nhiều lý do khác nhau, lượng dịch tiết ra có thể nhiều hoặc ít.
Dịch tiết ra thường liên tục, với thời lượng khác nhau. Lượng đầu nhiều sau đó giảm dần, một số ít là dịch không liên tục. Dịch tiết âm đạo thường liên quan đến sự thay đổi vị trí và hoạt động của phụ nữ mang thai.
2. Dấu hiệu vỡ ối sớm
Ở tư thế nằm ngửa, thai phụ có thể thấy dịch từ cửa âm đạo hoặc có thể không có dịch chảy ra, nếu không có dịch chảy ra thì khi khám hậu môn, âm đạo được nâng lên, đẩy đầu thai lên và ấn đầu thai nhi.
Lưu ý rằng có thể không có bất kỳ chất lỏng chảy ra sau các hoạt động phụ trợ này. Chất dịch chảy ra thường loãng và có thể lẫn với phân su hoặc mỡ thai.
Bệnh nhân nội trú cấp cứu có thể mang quần áo lót, băng vệ sinh hoặc giấy vệ sinh đến bệnh viện, cần kiểm tra kỹ.

Các hạng mục kiểm tra vỡ ối sớm: khám bằng mỏ vịt âm đạo, khám hậu môn, kiểm tra giá trị ph
1. Xác định giá trị PH của dịch tiết âm đạo
Có thể đo bằng phương pháp giấy thử, nếu pH ≥ 7 thì màng ối đã vỡ gần hết, vì pH âm đạo là 4,5-5,5 và nước ối là 7-7,5.
2. Chất lỏng bôi trơn âm đạo
Sau khi làm khô và kiểm tra bằng kính hiển vi, người ta tìm thấy các tinh thể hình dương xỉ, biểu mô bào thai màu xanh nhạt hoặc không có màu và được tìm thấy bằng cách nhuộm với 0,5 ‰ melanin; biểu mô thai màu cam được tìm thấy bằng cách nhuộm với 0,1-0,5% Nilelan sulfat Tế bào có thể chẩn đoán vỡ ối sớm.
3. Chọc ối qua ổ bụng
Nếu carmine chàm được tiêm từ âm đạo, chẩn đoán có thể được xác nhận.
Nước ối phải được phân biệt với nước tiểu, dịch nhầy âm đạo,… Qua thăm khám âm đạo và các phương pháp chẩn đoán phụ trợ, chẩn đoán vỡ ối sớm tương đối dễ dàng, tuy nhiên vẫn có sự khác biệt trong cách điều trị, đặc biệt là điều trị ối vỡ non dưới một tháng.
Quan niệm truyền thống cho rằng đối với những trẻ dưới một tháng tuổi, nên thực hiện liệu pháp điều trị dự kiến dưới cơ sở theo dõi chặt chẽ để kéo dài tuổi thai và tăng tỷ lệ sống sót của trẻ sơ sinh.
Tuy nhiên, một số học giả cho rằng vỡ ối sớm non vượt xa tỷ lệ lây nhiễm của bà mẹ và trẻ em. Những biến chứng của trẻ sinh non tháng , nên lấy dịch ối sau fornix để xác định phosphatidylglycerol, phổi thai nhi trưởng thành để chấm dứt thai kỳ.
Một số học giả cho rằng việc sử dụng kháng sinh dự phòng không thể làm giảm tỷ lệ bệnh chu sinh mà ngược lại có thể làm cho vi khuẩn kháng thuốc phát triển nên họ chủ trương không sử dụng kháng sinh phòng bệnh.
Hầu hết các đơn vị y tế ở Trung Quốc vẫn khó chẩn đoán kịp thời các bệnh nhiễm trùng cận lâm sàng. Để ngăn ngừa nhiễm trùng, việc dùng thuốc vẫn là phù hợp.
Thuốc kháng sinh penicilin hoặc cephalosporin là lựa chọn hàng đầu, những ai bị dị ứng với penicilin có thể chọn nhóm macrolid. Đề phòng điều trị, nếu xuất hiện các dấu hiệu viêm nhiễm thì nên đình chỉ thai nghén kịp thời.
1. Đột quỵ tử cung
Tụ máu sau nhau thai được hình thành , đặc biệt là bong tróc không nhìn thấy được, máu không chảy ra khỏi tử cung, do áp lực cục bộ tăng cao, máu có thể xâm nhập vào nội mạc tử cung làm cho các sợi cơ tách ra và đứt ra, đồng thời máu cũng có thể thấm vào lớp thanh mạc tử cung làm bong bề mặt tử cung.
Vết bầm tím đặc biệt rõ ở nhau thai. Nó được gọi là apxe tử cung. Hiện tượng này do Courelaire phát hiện vào đầu thế kỷ 20 nên còn được gọi là tử cung Courelaire.
Máu vẫn có thể thấm vào lớp huyết thanh của ống dẫn trứng Hoặc ở dây chằng rộng, hoặc cả chất vòi trứng, đôi khi có máu tự do trong phúc mạc, có thể chảy vào ổ bụng qua vòi trứng, tỷ lệ bị bong nhau thai ở tử cung rất khó tính toán chính xác, vì biểu hiện này chỉ có thể thấy khi mổ lấy thai.
Tỷ lệ mắc thực tế phải cao hơn so với báo cáo. Đột quỵ do tử cung hiếm khi ảnh hưởng đến sự co hồi của tử cung, gây xuất huyết nặng sau sinh nên không phải là chỉ định cắt tử cung.
2. Chảy máu thai nhi
Trong bong nhau thai do chấn thương , có thể xảy ra hiện tượng chảy máu từ thai nhi sang mẹ.
Nói chung bong nhau thai không do chấn thương, lượng máu từ thai nhi sang mẹ chỉ là 20% và lượng máu dưới 10ml; nhưng những người bị chấn thương nặng, 1992 Stettler báo cáo 8 trường hợp mẹ bị xuất huyết từ 80-100ml.
3. Đông máu nội mạch lan tỏa (DIC)
Và rối loạn đông máu Nhau bong non là nguyên nhân phổ biến nhất của rối loạn đông máu xảy ra trong thai kỳ, nhau bong non nặng, đặc biệt có trường hợp thai chết lưu rất nhiều và có thể xảy ra rối loạn đông máu, nhau bong non và mô decidua giàu máu đông.
Các enzym hoạt tính, các chất tạo đông máu đi vào tuần hoàn máu mẹ qua các mạch máu bị tổn thương khi bánh nhau bong ra sớm, kích hoạt hệ thống đông máu, gây huyết khối vi mô trong mao mạch DIC, phổi, thận và các cơ quan khác, gây tổn thương cơ quan, tiểu cầu và xơ
Một lượng lớn các yếu tố đông máu như proteinogen bị tiêu hao, do đó, nhau thai bị bong ra ở giai đoạn đầu càng lâu thì càng có nhiều chất tạo đông máu đi vào tuần hoàn máu của mẹ.
Do tiêu thụ nhiều các yếu tố đông máu và tác dụng chống đông máu của FDP, nó gây ra và làm nặng thêm rối loạn chức năng đông máu.
Biểu hiện lâm sàng là chảy máu dưới da, dưới niêm mạc hoặc vết tiêm, chảy máu tử cung không đông hoặc chỉ có cục mềm, thậm chí tiểu ra máu , ho ra máu hoặc Hematemesis.
Vào năm 1987, DIC đầu tiên (sửa đổi) được đề xuất bởi Hiệp hội ngưng máu Trung Quốc, các xét nghiệm trong phòng thí nghiệm với 3 bất thường sau hoặc nhiều hơn có thể được chẩn đoán là DIC
①platelet <100 × 109 / L hoặc suy giảm dần;
②fibrinogen <15g = “” l = “” 3p = “” fdp = “”> 20mg / L;
④Thời gian prothrombin (PT) bị rút ngắn hoặc kéo dài hơn 3 giây, hoặc thay đổi tự động hoặc thời gian thromboplastin một phần được kích hoạt (PTT) bị rút ngắn Hoặc kéo dài hơn 10 giây;
⑤ rút ngắn thời gian hòa tan của euglobulin, hoặc giảm plasmin, đối với bóc tách sớm nhau thai nặng, thường có giảm lượng hemoglobin và hồng cầu, PT kéo dài, PTT, 3P dương tính, giảm fibrinogen, tăng FDP, Nó gợi ý rằng DIC xảy ra.
DIC xảy ra trong 30% trường hợp đủ để gây chết thai. DIC không suy thai là không phổ biến.
4. Suy thận cấp
Nhau bong non nặng phần lớn là do hội chứng tăng huyết áp thai nghén nặng, trong hội chứng tăng huyết áp thai nghén nặng thì co thắt tiểu động mạch toàn thân và tiểu động mạch nội thận cũng gây thiếu oxy mô, tế bào nội mô cầu thận sưng và tăng thể tích.
Làm tắc nghẽn dòng chảy của máu; thiếu máu cục bộ ở thận; cùng với mất máu quá nhiều trong quá trình tách nhau thai sớm, thời gian sốc lâu hơn, DIC và các yếu tố khác, làm cho lưu lượng máu đến thận giảm nhanh chóng và trong trường hợp nghiêm trọng, có thể xảy ra hoại tử thiếu máu cục bộ vỏ thận hoặc ống thận.
Hoặc do một lượng lớn xenluloza lắng đọng trong các động mạch nhỏ của bóng tạo thành tắc nghẽn, dẫn đến hoại tử thiếu máu cục bộ ở thận và suy thận cấp, biểu hiện lâm sàng là:
①đái nhiều hoặc vô niệu , thiểu niệu (<400ml / 24h =, Vô niệu (<100ml 24h = “, lượng nước tiểu hàng ngày của hầu hết bệnh nhân trong giai đoạn thiểu niệu là 50-100ml;
② Tăng kali máu (“> 7mmol / L), tăng kali máu là một trong những nguyên nhân tử vong ở bệnh nhân thiểu niệu;
③Nitrogen Thiếu máu định tính, do thiểu niệu, thận không thể bài tiết urê nitơ và creatinin, dẫn đến tăng nitơ urê máu và creatinin; nhiễm toan chuyển hóa , do tích tụ các chất chuyển hóa có tính axit trong cơ thể và tiêu thụ chất dự trữ kiềm, giá trị pH máu giảm
Từ đó dẫn đến ức chế hoạt động của enzym nội bào và tăng các chất chuyển hóa trung gian và nhiễm toan chuyển hóa.
5. Thuyên tắc nước ối
Khi nhau bong non sớm, xoang tử cung trên bề mặt bị bóc tách mở ra, nếu máu sau khi bánh nhau thấm qua màng ối và máu vào nước ối thì nước ối cũng có thể chảy ngược vào mạch máu tử cung đang hở và đi vào hệ tuần hoàn của mẹ, tạo thành thuyên tắc và gây thuyên tắc phổi ở phổi.
Một loạt các triệu chứng thuyên tắc nước ối như tăng áp phổi, suy hô hấp và tuần hoàn, DIC, tổn thương đa cơ quan thường xảy ra trước khi thai nhi được sinh ra, nếu không được cấp cứu kịp thời có thể gây nguy hiểm đến tính mạng bệnh nhân.
6. Băng huyết sau sinh.
Tử cung yếu sau sinh và rối loạn chức năng đông máu có thể gây ra băng huyết sau sinh. Biểu hiện lâm sàng là chảy máu âm đạo ồ ạt sau khi sổ nhau. Máu thường không đông.
Khi khám, thấy đáy tử cung không rõ, đường viền tử cung không rõ, mặt bệnh nhân tái nhợt, thờ ơ. Đổ mồ hôi lạnh , tăng nhịp mạch, giảm huyết áp và các triệu chứng khác của sốc xuất huyết.
7. Thai chết lưu trong tử cung
Khi diện tích bánh nhau bóc tách đến 1/3, thai có thể bị suy trong tử cung, thậm chí tử vong, khi diện tích bóc tách đến 1/2 thì hầu hết thai chết lưu, nếu bóc tách nhau thai sớm không điển hình nhẹ thì rất có hại cho trẻ sơ sinh.
Vì vậy, ngay cả khi các triệu chứng lâm sàng không nghiêm trọng, và nghi ngờ bóc tách nhau thai sớm, cần theo dõi chặt chẽ tình hình thai nhi trong tử cung và điều trị tích cực.
Vỡ ối sớm là một tai biến thường gặp trong sản khoa, có thể gây nhiễm trùng trước và sau sinh cho bà mẹ và trẻ em, ảnh hưởng đến sự trưởng thành của thai nhi, tăng tỷ lệ mắc và tử vong chu sinh.
Phòng ngừa và điều trị tích cực tình trạng vỡ ối sớm có thể cải thiện hiệu quả tiên lượng của mẹ và con. Xét nghiệm pH của dịch âm đạo có thể được chẩn đoán là có tính kiềm, và thường có thể chẩn đoán vỡ ối sớm.
Khi chưa xác định được chẩn đoán, có thể xác định chẩn đoán bằng các xét nghiệm phụ trợ tương ứng như phết dịch âm đạo.
Vì vỡ ối sớm xảy ra ở các tuần thai khác nhau nên nguyên tắc điều trị cũng khác nhau, nhìn chung ở tuần thai 28 – 35, bạn nên tích cực bảo vệ thai nhi và thúc đẩy sự trưởng thành của phổi thai nhi khi có điều kiện. Sinh con bắt đầu.


Cần thực hiện các biện pháp phòng ngừa đối với các biến chứng thường gặp của vỡ ối sớm ( sinh non , nhiễm trùng và sa dây rốn ).
Nói chung, chuyển dạ thường được tiến hành trong vòng 24 giờ sau khi vỡ màng ối, bất kể tuổi thai là bao nhiêu, không thích hợp để ngăn cản tiến trình chuyển dạ.
1. Thai phụ tiếp xúc với phao cao nên nằm nghỉ trên giường sau khi vỡ ối, kê cao chân giường, kê cao đầu thấp, kê cao mông để đề phòng sa dây rốn, nhất là đối với trường hợp sinh ngôi mông và sinh đôi.
2. Giữ cho âm hộ sạch sẽ, nếu màng ối bị rách quá 12 giờ thì nên cho uống kháng sinh để chống nhiễm trùng.
3. Tuổi thai 36 tuần, trên 24 giờ mà không chuyển dạ, màng thai, nhiễm trùng bánh nhau, bệnh tật và tử vong chu sinh sẽ tăng lên tương ứng, để giảm nguy cơ lây nhiễm và phòng ngừa tai biến cho mẹ và con, cần tích cực gây chuyển dạ .
Nếu thai 36 tuần chưa chuyển dạ và thai chưa trưởng thành, thai phụ có nhu cầu bảo quản thai, dưới tiền đề được theo dõi tích cực và phòng chống nhiễm trùng thì hoàn toàn có thể nằm nghỉ tại giường, cho uống thuốc ức chế co bóp tử cung, tiếp tục dưỡng thai, phấn đấu để phổi thai phát triển hoàn thiện
Thời điểm chín muồi của cổ tử cung có lợi cho tiên lượng của trẻ sơ sinh chu sinh. Nếu xuất hiện các dấu hiệu viêm màng ối (nhịp tim mẹ và thai nhi tăng nhanh, nhịp tim thai lên đến 160bpm.
Đau tử cung, co bóp tử cung, nước ối có mùi hôi, âm đạo tiết dịch có mủ , số lượng bạch cầu có thể đạt 15 × 10 / L hoặc hơn, C Protein phản ứng 2mg / dl) nên được gây ra ngay lập tức, nếu cần thiết, mổ lấy thai.
Các trường hợp bất thường về vị trí thai nhi , lệch đầu , xương chậu và các biến chứng sản khoa khác, cần được xử lý phù hợp trong từng trường hợp.
Vỡ ối sớm tháng có thể được điều trị hoặc chấm dứt tùy theo tình hình. Vỡ ối sớm hạn lựa chọn phương pháp đình chỉ thai nghén tùy theo tình huống, khởi phát chuyển dạ hoặc mổ lấy thai.
Trong mọi trường hợp, màng ối phải được chọc thủng trên 12 giờ để dùng kháng sinh dự phòng.
Để ngăn ngừa vỡ ối sớm và sinh non , bà bầu nên ăn nhiều thực phẩm chứa nhiều đồng như các loại hạt, hải sản, gan động vật, lúa mì, đậu khô, rau củ, hàu, v.v.
Người chồng buộc phải hợp tác trong tam cá nguyệt thứ ba và đời sống tình dục bị cấm. Trong thời kỳ mang thai, bạn nên chú ý đến chế độ ăn uống hợp lý, dinh dưỡng toàn diện, bổ sung hợp lý các thực phẩm giàu vitamin C và các nguyên tố vi lượng như đồng, kẽm.
Những bệnh nhân nặng đầu và khung chậu không cân đối , đầu thai nổi cao, ngôi thai bất thường có thể được nhập viện trước, khi vỡ ối sớm cần nằm ngay để đề phòng sa dây rốn và nhập viện cấp cứu.
Xem thêm: