U màng não ở trẻ em là gì? Tổng quan chung về bệnh
26 Tháng Một, 2021Contents Tổng quan về u màng não ở trẻ em U màng não ( meningioma ) phát triển chậm và có thời gian bệnh...
Contents
Bệnh u hạt Wegener (WG) là một bệnh hệ thống chưa rõ căn nguyên, đặc trưng bởi viêm u hạt ở đường hô hấp trên và dưới, viêm mạch hoại tử và viêm thận. Nó có thể được chia thành ba loại: hoàn toàn, hạn chế và hạn chế cao.

(1) Nguyên nhân của bệnh là không rõ. Đây được coi là một phản ứng dị ứng với một kháng nguyên hít phải không xác định, dẫn đến viêm u hạt ở đường hô hấp , viêm mạch, tăng IgA và IgG trong huyết thanh, và liên quan đến mạch máu và cơ quan toàn thân. Mặc dù không tìm thấy các yếu tố như gia đình, địa lý, nghề nghiệp có liên quan đến bệnh nhưng một số nghiên cứu cho rằng tỷ lệ phát hiện kháng nguyên HLA-B8 trong bệnh là cao.
(2) Cơ chế bệnh sinh Mặc dù cơ chế cụ thể của viêm mạch u hạt do bệnh này chưa rõ ràng, nhưng bằng chứng đáng kể cho thấy sự tồn tại của các rối loạn miễn dịch, kháng thể và tổn thương mô qua trung gian tế bào. Phức hợp miễn dịch tuần hoàn tăng cao (CIC), yếu tố dạng thấp dương tính (RF), và tăng nồng độ IgA và IgG huyết thanh cũng thường gặp ở 50% bệnh nhân. Trong một số mẫu sinh thiết thận, có thể thấy IgG, các thành phần bổ thể và lắng đọng fibrin. Nghiên cứu về tổn thương phổi cho thấy tổn thương u hạt chủ yếu do tế bào lympho T và đại thực bào thâm nhiễm, bạch cầu trung tính chủ yếu ở trong và xung quanh các mạch máu viêm. Một số nghiên cứu cho rằng bạch cầu trung tính bất thường, thiếu điều hòa hóa học, sự xuất hiện của ANCA và sự hòa tan của bạch cầu trong mạch máu là những thay đổi ban đầu trong quá trình viêm.
Có thể có nhiều hơn một cơ chế miễn dịch tham gia vào quá trình sinh bệnh. Đáp ứng kháng thể bất thường hoặc quá mức với kháng nguyên hít vào có thể gây ra đáp ứng u hạt tế bào lympho T do đại thực bào CIC trong mạch máu và các vùng xung quanh.
Các triệu chứng thường gặp: ban xuất huyết, loét, phù nề màng cứng
1. Biểu hiện ở mắt 29% đến 58% bệnh nhân WG có biểu hiện bất thường ở mắt, có thể chia thành hai loại: cận và khu trú. Gần bệnh hoa liễu biến thể bao gồm pseudotumor nghiêm trọng quỹ đạo, áp xe, viêm mô tế bào, và tắc nghẽn ống dẫn nasolacrimal, chủ yếu là bởi lâu dài láng giềng u hạt của viêm xoang lây lan nguyên nhân. Viêm quỹ đạo với ngoại nhãn là bệnh lý mắt phổ biến nhất ở WG. Tổn thương đầu mối và bệnh đường hô hấp trên không liên quan, chủ yếu là do viêm mạch khu trú, phổ biến nhất là viêm kết mạc, viêm giác mạc, scleritis và episclerositis . Bệnh nhân bị viêm màng bồ đào WG cũng có thể mắc các bệnh mắt khu trú khác, chẳng hạn như bệnh thần kinh thị giác do thiếu máu cục bộ và tắc động mạch võng mạc. Mặc dù hầu hết các bất thường về hô hấp hoàn toàn hoặc hạn chế ở trên WG phổ biến hơn, nhưng các biểu hiện ở mắt có thể là triệu chứng đầu tiên, khiến bệnh nhân phải chú ý và tìm kiếm sự chăm sóc y tế. Ở những bệnh nhân WG hạn chế cao, tổn thương ở mắt hoặc quỹ đạo là biểu hiện lâm sàng duy nhất và bác sĩ nhãn khoa có thể là người đầu tiên chẩn đoán loại WG này.
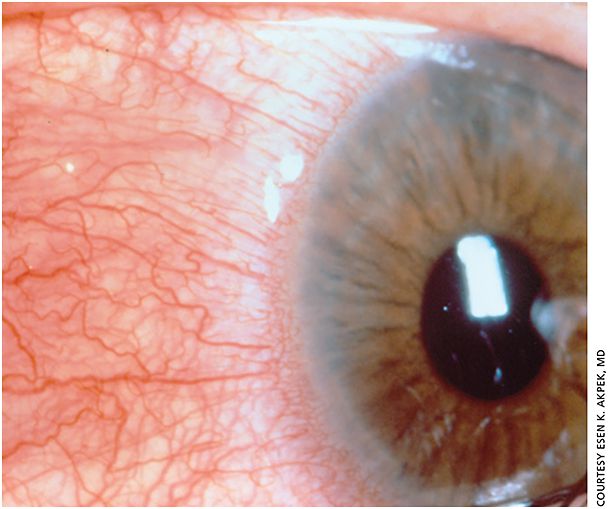
(1) Viêm củng mạc: Theo các báo cáo, tỷ lệ mắc WG ở bệnh nhân viêm củng mạc là 3,79%, ngược lại, tỷ lệ mắc bệnh viêm màng cứng ở bệnh nhân WG là 7% đến 11%. Loại viêm củng mạc có thể là dạng nốt , lan tỏa hoặc hoại tử. Viêm màng cứng trước hoại tử và viêm giác mạc loét rìa (Hình 1, 2) là những tổn thương mắt nghiêm trọng nhất của WG, có thể gây thủng nhãn cầu, mù lòa , thậm chí phải cắt bỏ nhãn cầu. Nó rất giống với loét giác mạc của bệnh viêm đa khớp dạng nốt (PAN), loét dần dần ra ngoại vi và trung tâm, bề mặt loét ăn mòn về trung tâm thường tạo thành rìa lồi hình môi giác mạc, trông giống như loét Mooren. Cả ba loại WG đều có thể được phát hiện là có bệnh viêm màng cứng khi khám ban đầu. Viêm củng mạc thường xuất hiện với các triệu chứng toàn thân, nhưng nó cũng có thể là biểu hiện đầu tiên của sự suy giảm bệnh toàn thân. Nhưng viêm củng mạc trước hoại tử có thể xảy ra sau chấn thương phẫu thuật.
Trong số 172 trường hợp viêm củng mạc được quan sát bởi Foster và cộng sự, 14 trường hợp là WG (8,13%), trong đó 2 trường hợp hoàn toàn, 10 trường hợp hạn chế và 2 trường hợp là WG hạn chế cao. Độ tuổi trung bình là 60 tuổi (15-81), và có nhiều nam hơn nữ (10: 4). Với một ngoại lệ, tất cả các bệnh nhân đều có triệu chứng đầu tiên là viêm củng mạc và được chẩn đoán mắc bệnh WG sau khi kiểm tra thêm. Chín bệnh nhân có các triệu chứng hô hấp trên và dưới. Thời gian trung bình từ khi bắt đầu viêm củng mạc đến khi chẩn đoán WG là 8,5 tháng. Viêm củng mạc phần lớn dai dẳng hoặc tái phát, và thường kết hợp với đợt cấp của bệnh toàn thân. 11 trường hợp phát triển thành viêm màng cứng trước hoại tử, trong đó 4 trường hợp xảy ra sau phẫu thuật. 2 trường hợp viêm củng mạc trước lan tỏa, 1 trường hợp viêm màng cứng trước dạng nốt. Trong số 14 trường hợp viêm củng mạc WG, 7 trường hợp (50%) có kèm theo viêm loét giác mạc rìa, trong đó có 6 trường hợp viêm củng mạc trước hoại tử và 1 trường hợp viêm củng mạc lan tỏa. Tỷ lệ viêm màng bồ đào trước ở 6 trong số 14 trường hợp (43%) tương tự như 158 trường hợp viêm màng cứng không có WG (42%), cho thấy không có mối tương quan giữa viêm màng bồ đào trước và WG.
(2) Viêm bìu: Tỷ lệ viêm tầng sinh môn ở bệnh nhân WG thấp hơn so với viêm màng cứng. Viêm bìu có thể là triệu chứng đầu tiên của WG.
2. Biểu hiện không ở mắt Biểu hiện lâm sàng thường gặp nhất của WG là tổn thương đường hô hấp trên và dưới, nhưng không được quên rằng bệnh có thể biểu hiện nhiều triệu chứng và dấu hiệu khác nhau và cần được chú ý (Bảng 1).
Trong số các bất thường đường hô hấp trên và dưới của WG, thâm nhiễm phổi và viêm xoang là hai biểu hiện lâm sàng thường gặp nhất. Các bất thường đường hô hấp trên và dưới phổ biến khác của WG bao gồm viêm mũi xuất huyết, loét niêm mạc mũi và viêm tai giữa do tắc nghẽn ống Eustachian . Các triệu chứng điển hình của đường hô hấp dưới là ho , ho ra máu , khó thở và hiếm gặp đau ngực, cũng như tràn dịch màng phổi và hẹp ống thanh quản. Thủng vách ngăn mũi và mất cấu trúc nâng đỡ mũi có thể dẫn đến hình thành mũi yên ngựa đặc trưng ở giai đoạn sau. Các bệnh đường hô hấp thường phức tạp với các bệnh nhiễm trùng thứ phát như Staphylococcus aureus.
Bệnh thận thường xuất hiện sau các tổn thương đường hô hấp, có thể là viêm cầu thận khu trú nhẹNó cũng có thể là viêm cầu thận cấp, lan tỏa và hoại tử với tăng sản và thay đổi hình lưỡi liềm. Các biểu hiện liên quan đến thận bao gồm tiểu máu, tăng ure huyết, protein niệu và phù chân. Một khi bệnh thận xảy ra, nó có thể tiến triển nhanh chóng và tiên lượng nói chung là xấu.
Biểu hiện toàn thân khác bao gồm đau khớp và không bị biến dạng viêm khớp ; các tổn thương da như sẩn , mụn nước nhỏ, ban xuất huyết, loét, và các nốt dưới da; các bệnh hệ thần kinh ngoại vi, bao gồm nhiều mononeuritis và dây thần kinh sọ bại; sự tham gia của trái tim với cấp màng ngoài tim Viêm và suy tim sung huyết . Các biểu hiện hiếm gặp khác của bệnh này bao gồm viêm tuyến giáp, khối u tuyến mang tai, u hạt màng mũi và màng nhĩ, và các khối loét ở vú.
Theo kết quả lâm sàng và bệnh lý của u hạt hoại tử ở đường hô hấp trên và dưới, viêm cầu thận và viêm mạch liên quan đến các cơ quan khác, chẩn đoán WG có thể được thực hiện. Năm 1990, Viện Thấp khớp học Hoa Kỳ đã liệt kê các tiêu chuẩn chẩn đoán của WG. Khi xuất hiện 2 hoặc nhiều hơn 4 tiêu chuẩn sau, độ nhạy và độ đặc hiệu của WG tương ứng là 88,2% và 92%: ① Cặn lắng nước tiểu bất thường (Tế bào đúc hoặc 5 tế bào hồng cầu trên mỗi trường năng lượng cao). ②Kiểm tra X quang ngực bất thường (nốt, khoang hoặc thâm nhiễm hỗn hợp). ③ Loét miệng hoặc chảy dịch mũi. ④ Có tình trạng viêm u hạt ở thành mạch máu, xung quanh mạch máu hoặc ngoài mạch máu.
Bất kể có viêm mạch và ANCA dương tính ở các mô ngoại bì (niêm mạc mũi, mô xoang, da và phổi) hay không, có thể chẩn đoán WG miễn là các biểu hiện bệnh lý đặc trưng của u hạt hoại tử và các biểu hiện lâm sàng toàn thân tương ứng. Nếu ANCA âm tính, bất kể có bệnh vi mạch của kết mạc và (hoặc) mô xơ cứng, đặc biệt khi đặc điểm lâm sàng không điển hình, các biểu hiện bệnh lý của nó liên quan đến chẩn đoán WG hoàn toàn.
Khi bệnh mắt tương ứng xảy ra, ngay cả khi thiếu các thay đổi mô bệnh học mắt đặc trưng, nếu ANCA dương tính, nó có thể cho thấy WG hạn chế cao. Ngược lại, nếu có những thay đổi bệnh lý đặc trưng ở mắt mà không có biểu hiện lâm sàng toàn thân tương ứng và ANCA âm tính, thì chẩn đoán WG không được hỗ trợ.

Các hạng mục kiểm tra: tốc độ lắng hồng cầu (ESR), xét nghiệm protein phản ứng C (CRP), xác định globulin miễn dịch trong huyết thanh
1. Kết quả xét nghiệm phòng thí nghiệm đặc trưng của WG Kết quả xét nghiệm không đặc hiệu trong phòng thí nghiệm bao gồm thiếu máu chỉnh sắc , bạch cầu và tiểu cầu tăng, ESR tăng, RF dương tính, protein phản ứng C (CRP) và globulin miễn dịch huyết thanh tăng.
Năm 1985, người ta phát hiện ra rằng có kháng thể kháng bạch cầu trung tính (ANCA) trong huyết thanh của bệnh nhân WG, và mức độ của nó có liên quan đến hoạt động của bệnh, và các nghiên cứu sâu hơn đã xác nhận tính đặc hiệu này. Độ nhạy của ANCA liên quan đến loại, hoạt động và mức độ của WG: độ nhạy trong giai đoạn hạn chế hoạt động là 67%, độ nhạy sau khi thuyên giảm chỉ là 32% và độ nhạy trong giai đoạn hoạt động hoàn toàn là 96%. Những phát hiện này cho thấy ANCA âm tính không thể loại trừ chẩn đoán WG. Ở những bệnh nhân bị viêm cầu thận , hội chứng phổi-thận và viêm mạch, dương tính giả ANCA chỉ là 0,6%.
Có ít nhất hai phương pháp nhuộm ANCA của bạch cầu trung tính. Một là phương pháp nhuộm tế bào chất bạch cầu hạt cổ điển (C-ANCA), đặc hiệu cho protease serine của bạch cầu trung tính (còn được gọi là cytokinin nguyên thủy), và kết quả dương tính của C-ANCA ở tất cả bệnh nhân đáp ứng chẩn đoán cổ điển của WG Tiêu chuẩn. Phương pháp khác là nhuộm quanh nhân (P-ANCA), đặc hiệu cho các enzym phân hủy micronase khác nhau như myeloperoxidase, histone G, elastase bạch cầu người và sắt lactate. P-ANCA là một dấu hiệu cụ thể của bệnh viêm cầu thận hình lưỡi liềm hoại tử vô căn, và bệnh viêm thận này thường kết hợp với viêm đa khớp tinh tế và đôi khi với WG. Điểm chính trong chẩn đoán phân biệt giữa viêm đa khớp và WG là bệnh trước không có tổn thương u hạt và bệnh sau có các đặc điểm của tổn thương u hạt. Viêm cầu thận WG vô căn, hoại tử, hình lưỡi liềm và viêm đa khớp vi tế dường như là những biểu hiện khác nhau của một bệnh. WG chủ yếu liên quan đến nhuộm C-ANCA dương tính, và đôi khi P-ANCA dương tính. ANCA nên được kiểm tra các bệnh về mắt liên quan đến viêm mạch hệ thống. Xác định ANCA cho viêm xơ cứng WGChẩn đoán rất đặc hiệu và nhạy. Khi ba loại bệnh nhân WG (hoàn toàn, hạn chế và hạn chế cao) đi kèm với bệnh nhãn khoa, C-ANCA và P-ANCA có thể dương tính cùng một lúc. Vì xét nghiệm ANCA có độ đặc hiệu và độ nhạy cao với WG, chẩn đoán sớm và theo dõi tái phát có thể được sử dụng để cải thiện tiên lượng của WG. Chỉ ANCA dương tính nên thận trọng, và phải kết hợp kiểm tra cẩn thận các bộ phận khác của cơ thể để chẩn đoán WG.
2. Cấy vi khuẩn và nhuộm soi đặc biệt có thể loại trừ viêm u hạt do trực khuẩn ưa acid, nấm… để chẩn đoán phân biệt.
3. Soi giải phẫu bệnh thấy tế bào u phân bố lỏng lẻo, nhân tròn hoặc không đều, chất nhiễm sắc sẫm màu hoặc chất nhiễm sắc lấm tấm, ít bào tương, tổn thương có thể kèm theo hoại tử đông máu và thâm nhiễm tế bào viêm, có thể bị xâm lấn. Mô cơ bao quanh.
Chụp Xquang phổi: Khi xuất hiện các triệu chứng điển hình của đường hô hấp dưới, có thể thấy nhiều nốt viêm thâm nhiễm phổi cả hai bên , dễ hình thành các hang và xẹp phổi sau khi thâm nhiễm tự tiêu biến .
9% đến 58% bệnh nhân WG bị viêm xơ cứng u hạt Wegener có bất thường về mắt, có thể chia thành hai loại: cận và tiêu cự. Các biến thể của bệnh hoa liễu gần đó bao gồm u giả quỹ đạo nghiêm trọng , áp-xe , viêm mô tế bào và tắc nghẽn ống dẫn lưu mũi , chủ yếu là do nguyên nhân lây lan viêm xoang lân cận có u hạt lâu dài . Viêm quỹ đạo với ngoại nhãn là bệnh lý mắt phổ biến nhất ở WG. Tổn thương khu trú và bệnh đường hô hấp trên không liên quan với nhau, chủ yếu do viêm mạch máu khu trú, thường gặp nhất là viêm kết mạc, viêm giác mạc , viêm củng mạc và viêm tầng sinh môn . Bệnh nhân bị viêm màng bồ đào WG cũng có thể mắc các bệnh mắt khu trú khác, chẳng hạn như bệnh thần kinh thị giác do thiếu máu cục bộ và tắc động mạch võng mạc . Mặc dù hầu hết các bất thường về hô hấp hoàn toàn hoặc hạn chế ở trên WG phổ biến hơn, nhưng các biểu hiện ở mắt có thể là triệu chứng đầu tiên khiến bệnh nhân phải chú ý và tìm kiếm sự chăm sóc y tế.
Khi giác mạc hình thành vết loét , nó có thể tiến dần ra ngoại vi và trung tâm, bề mặt vết loét bị bào mòn thường tạo thành bờ lồi lõm hình môi, trông giống như vết loét Mooren. Tuy nhiên, loét Mooren không bao giờ kèm theo tổn thương màng cứng và có thể xác định được.


Có thể xảy ra thiếu máu cục bộ và tắc nghẽn tuyến giáp và võng mạc, viêm giác mạc kết mạc và viêm màng bồ đào trước , viêm giác mạc, viêm màng bồ đào, tăng nhãn áp , đục thủy tinh thể và phù đĩa thị do viêm củng mạc . Khoảng 50% mắt bị bệnh bị giảm thị lực.
Bệnh u hạt của Wegener cũng có thể ảnh hưởng đến tim và gây viêm màng ngoài tim và viêm cơ tim . Đau bụng , tiêu chảy và chảy máu có thể xảy ra khi liên quan đến đường tiêu hóa ; tổn thương lá lách (bao gồm hoại tử, viêm mạch và hình thành u hạt) có thể được tìm thấy khi khám nghiệm tử thi. Hệ thống sinh dục (không bao gồm thận), chẳng hạn như viêm bàng quang , viêm tinh hoàn và viêm mào tinh hoàn , ít phổ biến hơn.
Tình trạng WG không được điều trị có thể nhanh chóng xấu đi và tử vong, đặc biệt là những người bị suy thận. Khi một bệnh nhân phát triển bệnh thận , tỷ lệ sống trung bình là 5 tháng, tỷ lệ tử vong 1 năm là 82% và tỷ lệ tử vong trong 2 năm là 90%. Việc điều trị glucocorticoid toàn thân và các thuốc ức chế miễn dịch có thể làm thuyên giảm tình trạng bệnh của 93% bệnh nhân. Vì vậy, việc chẩn đoán sớm và điều trị sớm bệnh viêm củng mạc u hạt Wegener là vô cùng quan trọng.
(1) Việc điều trị WG có thể gây ra các biến chứng nghiêm trọng, nếu không được điều trị kịp thời sẽ nguy hiểm đến tính mạng. Kế hoạch điều trị cũng giống như kế hoạch điều trị cho bệnh nhân bị viêm đa khớp nút . Phương pháp được ưu tiên là sử dụng kết hợp glucocorticoid và thuốc ức chế miễn dịch gây độc tế bào, đặc biệt là áp dụng thuốc ức chế miễn dịch, vì glucocorticoid đơn độc có thể gây rối loạn chức năng cơ quan không hồi phục. Thuốc ức chế miễn dịch gây độc tế bào hiệu quả nhất cho bệnh này là cyclophosphamide (CTX). Đối với bệnh nhân hoàn toàn hoạt động nhưng ổn định, có thể cho uống CTX với liều 1 ~ 2mg / (kg · d), và nên điều chỉnh liều để duy trì số lượng bạch cầu> 3000 / mm3. Theo dõi chặt chẽ số lượng bạch cầu là cần thiết. Đối với bệnh nhân tối cấp, nếu có viêm mạch hệ thần kinh trung ương, phổi nặng kèm theo giảm oxy máu , bệnh thần kinh tiến triển nhanh hoặc suy thận, có thể tiêm CTX, 4mg / (kg d), tiêm tĩnh mạch trong 3 ngày liên tục. Sau đó chuyển sang liều thấp từ 1 đến 2 mg / (kg · d) bằng đường uống. Sau khi thuyên giảm, CTX nên được áp dụng liên tục trong 1 năm, và sau đó dừng lại. Thường xuyên xem xét tình trạng bệnh tái phát. Chú ý đến độc tính và tác dụng phụ của CTX, bao gồm viêm bàng quang xuất huyết , ức chế hoặc suy tủy xương , nhiễm trùng cơ hội, rụng tóc , rối loạn chức năng tình dục và các khối u bàng quang hiếm gặp , bệnh bạch cầu hoặc ung thư hạch , và cảnh giác với nguy cơ biến chứng nghiêm trọng khi điều trị bằng thuốc độc tế bào.
Glucocorticoid thường là prednisone, 1 mg / (kg · d), uống một lần chia làm nhiều lần, giảm dần sau 2 tháng và chuyển sang uống cách ngày, ngừng sau khi điều trị duy trì. Trước đây, WG được coi là một căn bệnh gây tử vong, nhưng 90% có thể thuyên giảm với phương pháp điều trị trên. Người ta đã phát hiện thấy trên lâm sàng những bệnh nhân bị viêm màng cứng có WG hạn chế, nếu bác sĩ chỉ chọn thuốc NSAID thay vì thuốc ức chế miễn dịch gây độc tế bào, bệnh nhân có thể phát triển từ bệnh hạn chế thành bệnh lan tỏa toàn thân, và cuối cùng tử vong vì WG Nhiều biến chứng. Do đó, đối với bệnh nhân bị viêm xơ cứng khớp WG, chỉ dùng thuốc NSAID là không đủ.
Khi viêm màng cứng thành trước hoại tử có xu hướng thủng hoặc đã đục, có thể tiến hành gia cố củng mạc. Liên quan đến biên loét của viêm giác mạc có thể đông lạnh cấy mô mắt, gắn liền với trước viêm màng bồ đào nên điều trị giãn.
(2) Tiên lượng của WG không được điều trị có thể nhanh chóng xấu đi và tử vong, đặc biệt là những người bị suy thận. Khi một bệnh nhân phát triển bệnh thận , tỷ lệ sống trung bình là 5 tháng, tỷ lệ tử vong 1 năm là 82% và tỷ lệ tử vong trong 2 năm là 90%. Việc điều trị glucocorticoid toàn thân và các thuốc ức chế miễn dịch có thể làm thuyên giảm tình trạng bệnh của 93% bệnh nhân. Vì vậy, việc chẩn đoán sớm và điều trị sớm căn bệnh này là vô cùng quan trọng.
Xem thêm
Bệnh u xơ kỹ thuật số ở trẻ sơ sinh là gì? Các vấn đề xoay quanh
Bệnh u xơ thần kinh là gì? Nguyên nhân, cách điều trị nhanh chóng
Tránh ăn thức ăn sống và lạnh. Nên ăn thức ăn ấm như gừng, rượu để giúp làm ấm mạch máu, xua tan cảm lạnh và giảm đau; ăn nhiều thức ăn bổ dưỡng như thịt bò, thịt cừu, thịt gà, v.v. Nó cũng có thể được sử dụng như một liệu pháp ăn kiêng (ăn thịt và uống súp) với các loại thảo mộc như xương cựa, rễ cây rehmannia, cây bạch chỉ, cây sói rừng và thịt.
Dễ dàng ăn các loại đậu: như đậu tương, đậu đen, đậu tương,… là những thực phẩm giàu đạm thực vật và các nguyên tố vi lượng, có tác dụng thúc đẩy quá trình trao đổi chất của cơ, xương, khớp, gân cốt, giúp phục hồi tổn thương. Nó có thể được điều trị với các chứng đau thấp khớp do ẩm ướt , cơ thể nặng nề, khớp kém, gân co thắt hoặc thờ ơ, sưng và đau khớp và khó chịu của bệnh thấp khớp nặng , càng tốt. Đậu đen có thể điều trị thấp khớp đau . Khuấy-chiên đậu đen cho đến khi nửa cháy và thêm rượu vàng để điều trị đau khớp một cách hiệu quả. Những người bị viêm dạ dày nên sử dụng nó một cách thận trọng.
Mận mun là quả khô hoặc chưa chín của quả mận có tác dụng chữa phong thấp, Mận khô có tác dụng chữa phong thấp, bổ âm, axit trở lại kinh mạch gan, dưỡng gan, giảm đau nhức xương khớp, co cứng cơ. Ngoài ra, chế độ ăn uống của bệnh viêm cột sống dính khớp có liên quan đến việc khởi phát, phát triển bệnh và phục hồi bệnh viêm cột sống dính khớp, khởi phát bệnh có liên quan đến nhiễm trùng đường ruột, vì vậy chế độ ăn uống cần điều độ, chú ý vệ sinh để tránh nhiễm trùng đường ruột.