U mạch máu biểu mô là gì? Chi tiết triệu chứng, dấu hiệu, cách chữa
26 Tháng Một, 2021Contents Tổng quan về u mạch máu biểu mô U mạch máu biểu mô , còn được gọi là u mạch...
Contents
U ác tính dạ dày (Gastric Mal Evil Lymphoma) là loại ác tính không phải ung thư dạ dày phổ biến nhất, chiếm từ 3% đến 5% các khối u ác tính ở dạ dày. Nó xảy ra trong mô lưới bạch huyết dạ dày và là một loại u lympho không Hodgkin bên ngoài các hạch bạch huyết . Có điểm chính và điểm phụ. Loại sau là do các bộ phận khác của cơ thể hoặc ung thư hạch toàn thân, và là loại phổ biến nhất.

Căn nguyên của u lympho dạ dày nguyên phát vẫn chưa rõ ràng. Một số học giả tin rằng nó có thể liên quan đến một số bệnh nhiễm vi rút; bệnh nhân bị ung thư hạch ác tính được phát hiện có chức năng miễn dịch tế bào thấp, vì vậy người ta suy đoán rằng miễn dịch tế bào có thể xuất hiện khi nhiễm vi rút nhất định Các rối loạn và rối loạn chức năng dẫn đến khởi phát ung thư hạch dạ dày Ngoài ra, ung thư hạch dạ dày bắt nguồn từ mô bạch huyết dưới niêm mạc hoặc lớp đệm, mô không tiếp xúc với hang vị và không tiếp xúc trực tiếp với chất gây ung thư trong thức ăn nên nguyên nhân của nó khác với ung thư dạ dày. Nó có nhiều khả năng liên quan đến sự loạn sản của mô lympho trong dạ dày do các yếu tố toàn thân gây ra.
Mối liên hệ giữa u lympho dạ dày nguyên phát và nhiễm vi khuẩn Helicobacter pylori (Hp) đã nhận được sự quan tâm rộng rãi. Parsonnet và cộng sự nhận thấy rằng tỷ lệ nhiễm HP của bệnh nhân u lympho dạ dày nguyên phát, bao gồm cả mô lympho liên kết niêm mạc (MALT), là 85%, trong khi nhóm chứng chỉ là 55%, cho thấy nhiễm HP liên quan đến sự xuất hiện của u lympho dạ dày. Các nghiên cứu vi sinh lâm sàng và mô bệnh học cho thấy việc thu nhận MALT niêm mạc dạ dày là kết quả của phản ứng miễn dịch của cơ thể sau khi nhiễm vi khuẩn HP. Tình trạng nhiễm vi khuẩn HP mãn tính kích thích sự tích tụ của các tế bào lympho trong niêm mạc, và một loạt các phản ứng tự miễn được kích hoạt bởi điều này sẽ kích hoạt các tế bào miễn dịch và các yếu tố hoạt động của chúng như IL-2, dẫn đến sự tăng sinh của các nang lympho trong niêm mạc dạ dày, là kết quả của ung thư hạch dạ dày. Sự xuất hiện này đặt nền móng. Sự xuất hiện của MALT có liên quan đến nhiễm vi khuẩn HP và việc loại bỏ vi khuẩn HP có thể làm cho MALT giảm dần, điều này đã thu hút sự chú ý của mọi người. Bayer-dorffer E và cộng sự đã báo cáo 33 trường hợp bệnh nhân viêm dạ dày HP có u lympho MALT cấp thấp nguyên phát. Trải qua quá trình điều trị HP triệt để, người ta thấy rằng hơn 80% bệnh nhân có khối u biến mất hoàn toàn sau khi tiệt trừ vi khuẩn HP . Tuy nhiên, các khối u tiến triển hoặc các khối u di chuyển sang ác tính cấp cao không đáp ứng với việc điều trị khỏi nhiễm HP, điều này cho thấy rằng sự phát triển của u lympho MALT cấp thấp nguyên phát có thể liên quan đến nhiễm HP mãn tính, nhưng hiệu quả lâu dài của liệu pháp diệt trừ HP đối với u lympho MALT ở dạ dày Một nghiên cứu tiếp theo dài hạn vẫn đang chờ xử lý. Mối quan hệ giữa tình trạng thiếu hoặc thiếu acid và ung thư hạch dạ dày vẫn chưa chắc chắn.
Các triệu chứng thường gặp: nôn mửa, đau bụng, nặng bụng, sụt cân, thiếu máu, khó chịu vùng bụng trên, đau bụng trên
1. Các triệu chứng rất giống với ung thư dạ dày.
(1) Đau bụng : Triệu chứng phổ biến nhất của ung thư hạch ác tính dạ dày là đau bụng. Số liệu cho thấy tỷ lệ đau bụng hơn 90%. Tính chất của cơn đau rất đa dạng, từ khó chịu nhẹ đến đau bụng dữ dội, thậm chí có bệnh nhân bị đau bụng cấp . Phổ biến nhất là các cơn đau âm ỉ và sưng tấy , có thể trầm trọng hơn khi ăn uống. Ấn tượng ban đầu thường là bệnh loét , nhưng thuốc kháng axit thường không thuyên giảm. Đau bụng có thể do tổn thương nguyên phát các dây thần kinh ngoại biên hoặc do u lympho ác tính chèn ép các hạch to.
(2) Giảm cân : khoảng 60%. Là một khối u mô dạ dày và tiêu hao nhiều chất dinh dưỡng , gây chán ăn, giảm ăn, có thể trong tình trạng suy mòn nặng .
(3) Nôn : Liên quan đến sự tắc nghẽn môn vị không hoàn toàn do khối u gây ra , tổn thương ở hang vị và vùng trước môn vị dễ xảy ra hơn.
(4) Thiếu máu : hay gặp hơn ung thư dạ dày. Đôi khi nó có thể đi kèm với chứng buồn nôn hoặc buồn nôn .
2. Dấu hiệu Căng cứng vùng bụng trên và có khối ở bụng là những dấu hiệu phổ biến nhất. Gan lách to có thể xảy ra ở những bệnh nhân có di căn . Một số ít bệnh nhân có thể không có dấu hiệu.
Tỷ lệ chẩn đoán sai trong chẩn đoán lâm sàng ban đầu là rất cao, với hơn 80% được báo cáo trong y văn. Có hai nguyên nhân chính: một là tỷ lệ mắc bệnh này thấp khiến các bác sĩ lâm sàng thiếu cảnh giác, hai là do biểu hiện lâm sàng và khám phụ trợ không có nhiều dấu hiệu cụ thể.
Các hạng mục kiểm tra: phương pháp nhuộm hóa mô miễn dịch, bột bari chụp X-quang đường tiêu hóa trên, nội soi dạ dày sợi, nội soi siêu âm, kiểm tra CT
1. Kiểm tra bari bằng tia X là phương pháp chính để chẩn đoán ung thư hạch dạ dày. Mặc dù việc kiểm tra X-quang thường không thể chẩn đoán xác định ung thư hạch ác tính, nhưng hơn 80% các tổn thương dạ dày, có thể được chẩn đoán bằng cách kiểm tra này biến đổi STD ác tính , vì vậy cần kiểm tra thêm.
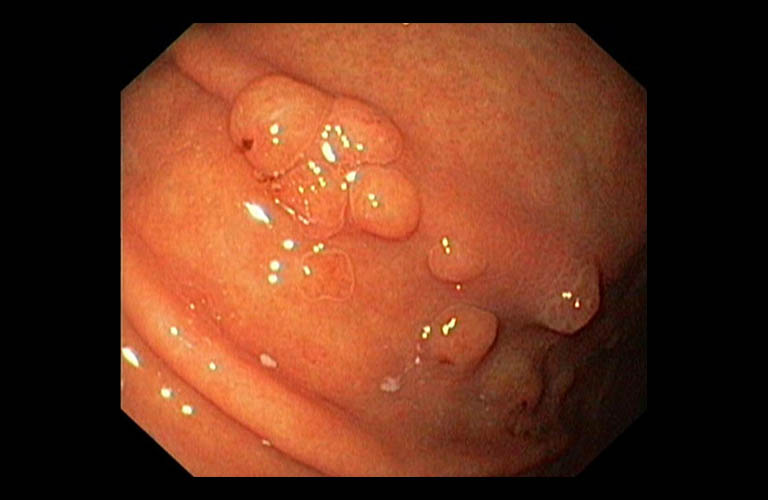
Sự xuất hiện của u lympho ác tính dạ dày khi kiểm tra bari bằng tia X thường không đặc hiệu. Nó thường liên quan đến hầu hết dạ dày, và cho thấy sự phát triển lan tỏa và thâm nhiễm, thường đi kèm với sự hình thành vết loét. Nếu có hầu hết các khuyết tật lấp đầy hình tròn không đều trên X-quang, trông giống như những thay đổi của đá cuội, thì nó có giá trị chẩn đoán tích cực hơn. Ngoài ra, nếu thấy các dấu hiệu sau, bạn cũng nên nghĩ đến khả năng bị u lympho dạ dày: nhiều vết loét ác tính; vết loét lớn và nông nằm ở thành sau dạ dày và bên bờ cong nhỏ; khuyết lấp đầy hoặc rất phì đại các nếp gấp niêm mạc quanh ngách; dày thành dạ dày. Cứng nhưng nhu động ruột vẫn có thể đi qua được; khối lượng lớn, không thấy rõ hình dạng của dạ dày và không gây tắc nghẽn; khối u vượt ra ngoài môn vị và liên quan đến tá tràng.
2. Nội soi xơ Để xác định chẩn đoán ung thư hạch trước phẫu thuật, nội soi dạ dày xơ ngày càng được sử dụng rộng rãi. Loại u lympho dạ dày nói chung được quan sát bằng nội soi dạ dày thường tương tự như ung thư dạ dày. Do đó, không dễ để chẩn đoán từ hình dáng chung của các khối u này, và chẩn đoán vẫn phụ thuộc vào sinh thiết. Nếu là tổn thương dưới niêm mạc thì khó lấy được mẫu mô dương tính từ khối u dưới niêm mạc nên tỷ lệ dương tính khi sinh thiết thường không cao bằng ung thư dạ dày. Nội soi dạ dày cho thấy u lympho ác tính ở dạ dày với nếp gấp niêm mạc phì đại và phù nề hoặc nhiều vết loét nông, phải phân biệt với viêm dạ dày phì đại và ung thư dạ dày dạng rỗ giai đoạn đầu. Đôi khi một số u lympho ác tính gây loét có thể tạm thời lành lại và không thể phân biệt được với bệnh loét dạ dày. Nếu u lympho ác tính bị loét, nó có thể được chẩn đoán bằng phương pháp cytobrush dưới tầm nhìn trực tiếp hoặc bằng cách kẹp trực tiếp mô khối u để sinh thiết.
3. Siêu âm nội soi có thể thấy rõ tất cả các lớp mô thành dạ dày qua siêu âm nội soi, có thể thấy được sự thâm nhiễm của u lympho dạ dày, công nghệ này có thể đạt tỷ lệ nhạy cảm là 83% và 87% đối với u ác tính đường tiêu hóa trên . % Tỷ lệ dương. Đồng thời có thể làm rõ sự di căn của các hạch bạch huyết xung quanh dạ dày .
4. Kiểm tra siêu âm và CT thang màu xám cho thấy thành dạ dày dày lên như nốt sần , có thể xác định vị trí và phạm vi của bệnh và đáp ứng với điều trị. U lympho dạ dày có biểu hiện là một khối ở bụng có thể được chẩn đoán bằng siêu âm.
Các triệu chứng lâm sàng của u lympho dạ dày thường giống với các triệu chứng của ung thư dạ dày hoặc loét dạ dày, do đó cần chú ý chẩn đoán phân biệt.
1. Ngoài bệnh lý, ung thư dạ dày trên lâm sàng khó phân biệt giữa u lympho dạ dày và ung thư dạ dày, nhưng đặc điểm chính của u lympho dạ dày là: ① Tuổi khởi phát trung bình nhẹ hơn ung thư dạ dày; ② Diễn biến bệnh dài hơn và tình trạng chung tốt; , Thiếu máu và suy mòn là ít phổ biến; ④The kết cấu của khối u mềm và bề mặt cắt là đỏ; ⑤The niêm mạc trên bề mặt khối u là nguyên vẹn hay không hoàn toàn bị phá hủy.
2. Pseudolymphoma Ngoài ra, mô học cần lưu ý là khác với pseudolymphoma lành tính, các triệu chứng lâm sàng và biểu hiện X-quang của hai loại này rất giống nhau. Về mặt mô học, có sự xâm nhập nhiễm trùng hỗn hợp trong khối tế bào bạch huyết. Tế bào lympho trưởng thành và nhiều tế bào bị nhiễm bệnh khác xuất hiện trong mô nang cùng một lúc và trộn lẫn với mô sẹo phổ biến. Điều quan trọng là phải xem xét cẩn thận để tìm trung tâm mầm thực sự, thường có thể được sử dụng để phân biệt với sarcoma tế bào lympho .

Xâm nhập đường tiêu hóa gây đau bụng , chướng bụng , tắc ruột và đi ngoài ra máu. Khi khối u xâm lấn vào niêm mạc sẽ gây xói mòn, loét , chảy máu hoặc thủng. U lympho ác tính thiếu thành phần sợi, kết cấu mềm, không dễ gây tắc khi khối u lớn.
1. Ngăn chặn nghiêm ngặt sự xâm nhập của vi rút
Có thể sử dụng vắc xin (chẳng hạn như vắc xin viêm gan , v.v.), khuyến khích giấc ngủ và sân thể thao để thiết lập tuyến phòng thủ trong cơ thể và ngăn chặn sự xâm nhập của vi rút.
2. Tăng cường hệ thống miễn dịch của cơ thể
Ăn đủ 3 bữa, đủ chất dinh dưỡng liên quan đến khả năng miễn dịch để chống suy dinh dưỡng ; sử dụng thuốc hợp lý, tránh dùng kháng sinh, corticoid và các loại thuốc gây hại cho hệ miễn dịch.
3. Chú ý vệ sinh thực phẩm
Tránh thức ăn bị mốc, ăn ít đồ chua, rán và thức ăn nhiều chất béo, bỏ thuốc lá (kể cả khói thuốc), uống rượu vừa phải, nhưng không bao giờ quá mức.
4. Làm sạch môi trường
Trang trí phòng cố gắng thân thiện với môi trường, sử dụng điện thoại di động và máy tính đúng cách, kiểm soát bức xạ ion hóa trong phạm vi cho phép.
5. Tránh hóa chất độc hại
Nếu thuốc nhuộm tóc không được sử dụng hoặc sử dụng ít hơn, các biện pháp điều trị chống ô nhiễm như loại bỏ thuốc trừ sâu trên trái cây và rau quả.
6, tắm nắng vừa phải
Cặp tắm nắngBạch truật có tác dụng phòng ngừa rõ ràng, nhưng không nên phơi nắng quá nhiều, nếu không có thể gây ung thư da .
7. Nhóm rủi ro cao
Chẳng hạn như yếu tố di truyền hoặc người già yếu, nên ăn một số thức ăn chống ung thư hạch ác tính và thức ăn kiềm có hàm lượng kiềm cao là phù hợp.
Xem thêm:
U leiomyosarcoma âm đạo là gì? Cách ngăn ngừa hữu hiệu nhất
U lympho ác tính của âm hộ là gì? Những thông tin về bệnh
Tỷ lệ cắt bỏ phẫu thuật và tỷ lệ sống thêm 5 năm của u lympho dạ dày nguyên phát tốt hơn so với ung thư dạ dày, đáp ứng với xạ trị và hóa trị tốt. Do đó, phẫu thuật cắt bỏ u lympho dạ dày nguyên phát nên được áp dụng. Điều trị toàn diện.
Do thiếu các dấu hiệu lâm sàng đặc hiệu của u lympho dạ dày nguyên phát nên độ chính xác của chẩn đoán trước mổ và đánh giá trong mổ thấp. Chẩn đoán xác định bằng sinh thiết trong quá trình thăm dò phẫu thuật và giai đoạn lâm sàng được xác định theo kích thước và độ mở rộng của tổn thương để lựa chọn thêm Phương án điều trị hợp lý và phù hợp.
1. Nguyên tắc phẫu thuật về cơ bản tương tự như phẫu thuật ung thư dạ dày. Hầu hết các học giả giữ một thái độ tích cực đối với việc loại bỏ các tổn thương chính của ung thư hạch dạ dày.
Đối với tổn thương giai đoạn ⅠE và Ⅱ1E, điều trị phẫu thuật là trọng tâm chính vì tổn thương tương đối hạn chế. Tổn thương nguyên phát và các hạch bạch huyết vùng lân cận nên được loại bỏ càng xa càng tốt và nên bổ sung hóa trị hoặc xạ trị sau phẫu thuật để đạt được mục tiêu chữa khỏi. Bệnh nhân ở giai đoạn Ⅱ2E, ⅢE và Ⅳ chủ yếu là hóa trị và xạ trị kết hợp. Nếu tình trạng của bệnh nhân cho phép, nên loại bỏ tổn thương chính càng nhiều càng tốt để cải thiện hiệu quả của hóa trị hoặc xạ trị sau phẫu thuật và tránh chảy máu hoặc thủng do điều này Và các biến chứng khác.
Phạm vi cắt dạ dày đối với u lympho dạ dày cần được xác định theo kích thước, vị trí và đặc điểm hình thái chung của tổn thương. Nói chung , cắt dạ dày tổng phụ được thực hiện cho polyp hoặc nốt quần chúng chỉ giới hạn ở thành dạ dày . Đôi khi ranh giới của các u lympho khu trú có thể khó xác định, do đó, các cạnh xa và gần của mẫu cắt bỏ cần được đông lạnh trong quá trình phẫu thuật. Nếu có khối u trên sinh thiết , cần phải cắt bỏ rộng hơn. Nếu khối u đã thâm nhiễm hoặc phát triển quá rộng, ranh giới không rõ ràng, hoặc có nhiều tổn thương ở thành dạ dày thì nên cắt dạ dày toàn bộ. Khi nghi ngờ ung thư hạch ác tính trước hoặc trong khi mổ, dù khối u lớn hoặc có dính xung quanh, bạn cũng không nên bỏ cuộc mổ dễ dàng, có thể làm sinh thiết trong quá trình mổ. Về mặt kỹ thuật thì có thể thực hiện được, và thường thu được kết quả tốt. Ngay cả khi khối u lớn và phải cắt dạ dày toàn bộ, tỷ lệ sống 5 năm vẫn có thể đạt 50%.
U lympho ác tính ở dạ dày có thể gây ra các biến chứng nghiêm trọng hơn, chẳng hạn như tắc nghẽn, chảy máu và thủng. Nếu không thể loại bỏ triệt để, nên theo đuổi phương pháp cắt bỏ giảm nhẹ; tỷ lệ thành công của phẫu thuật cắt bỏ giảm nhẹ đối với các trường hợp không thể chữa khỏi là khoảng 50%. Cắt bỏ giảm nhẹ không chỉ giúp ngăn ngừa hoặc làm thuyên giảm các biến chứng mà các khối di căn còn sót lại có khả năng thoái triển tự nhiên. Người ta cũng đã báo cáo rằng sau khi cắt bỏ giảm nhẹ bằng xạ trị, một số trường hợp vẫn có thể sống được lâu, do đó, cắt bỏ giảm nhẹ u lympho ác tính dạ dày nên tích cực hơn ung thư dạ dày. Trong trường hợp không thể phẫu thuật cắt bỏ được nữa, khối u có thể được định vị trong quá trình phẫu thuật, sau đó là xạ trị sau phẫu thuật và thường thu được một số hiệu quả nhất định. Phạm vi thanh thải hạch : Di căn hạch là đường chủ yếu của u lympho dạ dày, chiếm khoảng 50%. Vì vậy, cần chú ý đến việc loại bỏ các hạch bạch huyết ở khu vực tương ứng trong quá trình phẫu thuật triệt để.
2. Xạ trị Theo quan điểm nhạy cảm của u lympho với bức xạ, xạ trị thường được sử dụng như một phương pháp điều trị bổ trợ sau khi phẫu thuật cắt bỏ hoặc là một phương pháp điều trị khi bệnh tiến triển nặng không thể khỏi. Về giá trị của xạ trị sau mổ, người ta có nhiều ý kiến khác nhau, một số tác giả chủ trương rằng xạ trị chỉ giới hạn ở những tổn thương không thể cắt bỏ và những khối u còn sót lại hoặc tái phát sau mổ. Các tác giả khác nhấn mạnh rằng xạ trị sau phẫu thuật nên được tiếp nhận bất kể khối u hoặc hạch bạch huyết đã di căn hay chưa. Tóm lại, điều kiện tiên quyết để xạ trị thành công là cần xác định chính xác vị trí tổn thương và phân giai đoạn. Liều bức xạ chung là 40 ~ 45Gy, và liều bức xạ ở vùng lân cận của khối u xâm lấn là 30 ~ 40Gy.
3. Hóa trị cho u lympho dạ dày nguyên phát khác với ung thư dạ dày, và độ nhạy của nó với hóa trị đã được biết rõ. Hóa trị có thể được sử dụng như một phương tiện điều trị bổ trợ sau phẫu thuật để củng cố và nâng cao hiệu quả hơn nữa. Hóa trị kết hợp thường được sử dụng cho ung thư hạch ác tính. Hóa trị kết hợp thường được sử dụng và hiệu quả hơn là MOPP, COPP và CHOP và các chương trình khác. Trong những năm gần đây, có khá nhiều phác đồ hóa trị kết hợp được sử dụng trong điều trị lâm sàng hoặc thực nghiệm lâm sàng, ngoài MOPP và các phác đồ khác chủ yếu còn có ABVD, CVB, SCAB, VABCD, M-BACOD, v.v. Theo báo cáo, tất cả đều có tỷ lệ sống sót sau 5 năm cao hơn.
Trước khi điều trị hóa chất, cần xây dựng kế hoạch điều trị hợp lý trên cơ sở hiểu biết và phân tích toàn diện về loại bệnh lý, giai đoạn lâm sàng, phạm vi tổn thương và tình trạng toàn thân của bệnh để tăng hiệu quả, kéo dài thời gian thuyên giảm và thời gian sống không còn khối u.
(1) Lược đồ MOPP:
Nitrogen mù tạt 6mg / m2 và vincristin 1,4mg / m2 được tiêm tĩnh mạch vào ngày thứ nhất và thứ tám.
Procarbazine (procarbazine) 100mg / m2 và prednisone 40mg / m2 được dùng đường uống mỗi ngày trong vòng từ ngày đầu tiên đến ngày thứ 14.
Cứ 28 ngày là một chu kỳ, có hơn 6 chu kỳ liên tiếp. Prednisone (prednisone) chỉ được tiêm trong chu kỳ 1, 3 và 5.
(2) Chương trình COPP:
Cyclophosphamide 650mg / m2 và vincristine 1,4mg / m2 được tiêm tĩnh mạch vào ngày thứ nhất và thứ tám.
Procarbazine 100mg / m2 và prednisone 30mg / m2, uống trong 14 ngày liên tục.
Cứ 28 ngày là một chu kỳ, tổng cộng là 6 chu kỳ.
(3) Chương trình CHOP:
Cyclophosphamide 500mg / m2, doxorubicin (doxorubicin) 40mg / m2 và vincristine 1,4mg / m2, tiêm tĩnh mạch ngày đầu tiên. Prednisone 30mg / m2, uống vào ngày 1-5.
Cứ 21 ngày là một chu kỳ, tổng cộng là 6 chu kỳ.

1. Chế độ ăn nên nhạt
Bệnh nhân u lympho ác tính dạ dày cần nhất quyết ăn những thức ăn nhẹ, dễ tiêu, giàu dinh dưỡng, nhưng cũng phải có chế độ ăn hợp lý, cân đối, chú ý kết hợp thịt và rau, độ dày của bữa ăn và càng nhiều loại thức ăn càng tốt.
2. Tránh xa thức ăn gây kích thích
Không uống đồ uống kích thích, không ăn nhiều gia vị như hành, tỏi, gừng, quế,… chủ yếu là một số đồ ăn nhiều mỡ, chiên, mốc, ngâm chua, gà trống, đầu lợn,… và hải sản.