Insulinoma là gì? Tìm hiểu những thông tin mới nhất về nó
17 Tháng Một, 2021Contents Tổng quan về insulinoma Có nghĩa là khối u tế bào biểu mô hoặc sự tăng sinh tế...
Contents
Ung thư biểu mô tuyến âm hộ được gọi là ung thư biểu mô âm hộ giả. Đây là một loại ung thư biểu mô biệt hóa hai chiều. Kính hiển vi điện tử có thể phát hiện ra ung thư biểu mô tế bào vảy và ung thư biểu mô tuyến và các thành phần trung gian và tiên lượng của nó dường như xấu hơn so với ung thư biểu mô tế bào vảy nói chung.
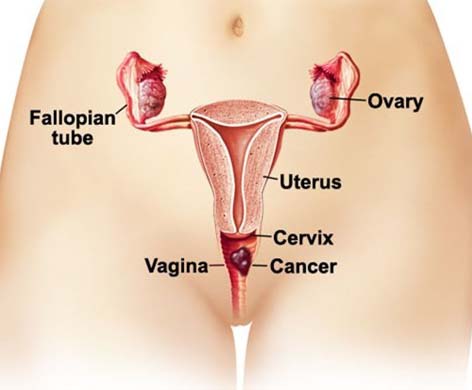

(1) Nguyên nhân của bệnh
DNA của HPV (virus gây u nhú ở người) đã được tìm thấy trong ung thư biểu mô tuyến. Nó cho thấy rằng ung thư biểu mô tuyến của âm hộ có liên quan đến nhiễm trùng papillomavirus ở người.
(2) Cơ chế bệnh sinh
Ung thư biểu mô chứa các thành phần ung thư biểu mô tế bào vảy và ung thư biểu mô tuyến, tức là ung thư biểu mô biệt hóa hai chiều. Nó có nguồn gốc từ các tuyến tiền đình hoặc các mô phôi của hậu môn. Dưới kính hiển vi, các tế bào của ung thư biểu mô vảy và ung thư biểu mô tuyến, cũng như loại trung gian vẫn còn ở giữa, được nhìn thấy. Tế bào ung thư biểu mô vảy có thể là tế bào hình thoi biệt hóa kém. Tế bào biểu mô tuyến chứa chất nhầy, PAS và chất nhầy calcin dương tính. Dưới kính hiển vi điện tử, có thể thấy một số tế bào chứa glycogen, một số tế bào có vi nhung mao chứa các túi nhầy. Ngoài vảy và tuyến, dưới kính hiển vi còn có các thành phần tế bào chuyển tiếp, có thể giải thích sau này là do sự biệt hóa của các mô ngây còn sót lại từ tuyến tiền đình, tuyến hậu môn hoặc xoang niệu sinh dục thành biểu mô tiết niệu hoặc ruột.
Các triệu chứng thường gặp: ngứa bộ phận sinh dục, loét da hoặc hình thành vết loét
Ung thư biểu mô tế bào vảy của âm hộ là một loại ung thư biểu mô tế bào vảy xảy ra ở âm hộ , với các triệu chứng sau:
1. Bệnh nhân mắc bệnh ung thư biểu mô tế bào vảy ở âm hộ chủ yếu biểu hiện với các triệu chứng ngứa âm hộ khó chữa và xuất hiện nhiều khối u khác nhau, có thể là dạng nốt , dạng súp lơ hoặc dạng loét . Nếu khối u bị đồng nhiễm hoặc là ung thư biểu mô tế bào vảy tiến triển hơn , có thể xảy ra đau , tiết dịch và chảy máu.
2. Ung thư biểu mô tế bào vảy của âm hộ có thể xảy ra ở bất kỳ bộ phận nào của âm hộ, nhưng nhìn chung âm hộ là phổ biến nhất, sau đó là âm hộ nhỏ, âm vật, đáy chậu, lỗ niệu đạo và xung quanh hậu môn.
Ung thư biểu mô tế bào vảy âm hộ giai đoạn đầu có các triệu chứng sẩn cục bộ , nốt sần hoặc vết loét nhỏ; ung thư biểu mô tế bào vảy âm hộ giai đoạn cuối có thể thấy các khối bất thường, có thể kèm theo hoặc không kèm theo loét hoặc u nhú . Nếu ung thư đã di căn đến hạch bẹn thì sẽ có các hiện tượng như sưng hạch bẹn và hạch bẹn ở một hoặc cả hai bên.
Các hạng mục kiểm tra: kiểm tra âm hộ, kiểm tra dịch tiết, kiểm tra dấu hiệu khối u, kiểm tra bệnh lý
Kiểm tra chất tiết âm đạo, phản ứng chuỗi polymerase của virus papillomavirus ở người, kiểm tra chất chỉ điểm khối u . Kiểm tra bệnh lý của sinh thiết.
Tumor Marker TM có giá trị thực tiễn lớn trong việc tầm soát, chẩn đoán, tiên lượng và kết quả khối u, đánh giá hiệu quả điều trị, theo dõi theo dõi nhóm nguy cơ cao. Kể từ những năm 1980, với sự trưởng thành liên tục của việc ứng dụng tế bào lai tế bào lympho B để chuẩn bị kháng thể đơn dòng cho khối u, một số lượng lớn các kháng thể đơn dòng chống khối u đã xuất hiện, cùng với sự xuất hiện và phát triển nhanh chóng của công nghệ phát hiện miễn dịch (RIA, IRMA, ELISA) , CLIA, IFA, TRFIA, v.v.) để phát triển nhiều mục phát hiện dấu hiệu khối u và tiếp tục được sử dụng trong thực hành lâm sàng, đã trở thành một chỉ số kiểm tra quan trọng đối với bệnh nhân khối u.
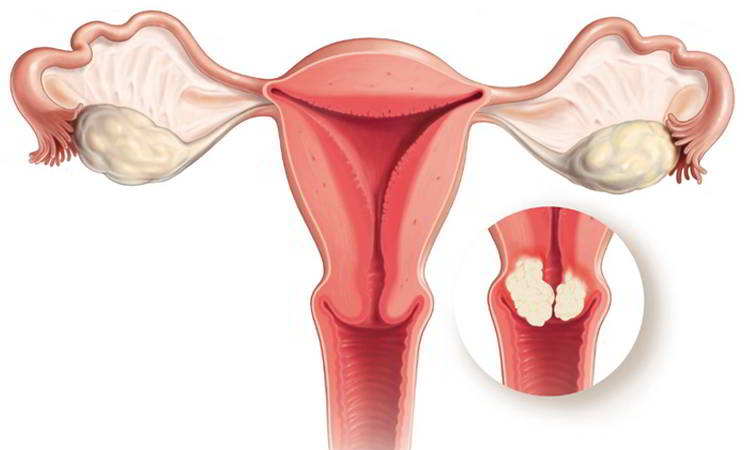

Biểu hiện chính của bệnh nhân ung thư biểu mô tế bào vảy ở âm hộ là: triệu chứng ngứa âm hộ không dễ chữa , xuất hiện nhiều loại u khác nhau, có thể là dạng nốt , hình súp lơ hoặc dạng loét . Nếu khối u bị đồng nhiễm hoặc là một ung thư biểu mô tế bào vảy tiến triển hơn , có thể xảy ra đau , tiết dịch và chảy máu. Cần phân biệt với bệnh chàm âm hộ và các vết loét nông do nguyên nhân bên ngoài.
Ung thư biểu mô tế bào vảy âm hộ ở bất kỳ phần nào của ổ có thể xuất hiện ở âm hộ, môi âm hộ nhưng nói chung là phổ biến nhất, tiếp theo là âm hộ nhỏ, âm vật, tầng sinh môn, niệu đạo, hậu môn, v.v. xung quanh.
Ung thư biểu mô tế bào vảy âm hộ giai đoạn đầu có các triệu chứng sẩn cục bộ , nốt sần hoặc vết loét nhỏ ; ung thư biểu mô tế bào vảy âm hộ giai đoạn cuối có thể thấy các khối bất thường, có thể kèm theo hoặc không kèm theo loét hoặc u nhú . Nếu ung thư đã di căn đến hạch bẹn thì sẽ có các hiện tượng như sưng hạch bẹn và hạch bẹn ở một hoặc cả hai bên. Sau khi hình thành vết loét rất dễ biến chứng nhiễm trùng và tỷ lệ di căn hạch bẹn cao.
Làm tốt công tác dự phòng và điều trị theo ba mức độ phòng chống khối u .
Dịch tễ học: Ung thư biểu mô tuyến âm hộ hiếm gặp, chỉ chiếm 13% các trường hợp ung thư âm hộ . Lasser và cộng sự nhận thấy rằng 30% bệnh nhân ung thư âm hộ có thay đổi adenoid khu trú nhưng chỉ 4% bệnh nhân chủ yếu là ung thư biểu mô tuyến. Tiên lượng: Tiên lượng của ung thư biểu mô tế bào tuyến của âm hộ kém hơn so với ung thư biểu mô tế bào vảy đơn lẻ, với tỷ lệ di căn đến hạch bẹn cao hơn và tỷ lệ sống 5 năm thấp hơn.
Xem thêm:
Ung thư biểu mô tuyến âm đạo là gì? Cách khắc phục hiệu quả
Ung thư biểu mô tuyến bã là gì? Điểm qua những nguyên nhân gây bệnh
Những lưu ý trước khi điều trị ung thư biểu mô tuyến âm hộ?
Phòng bệnh: Làm tốt công tác phòng và chữa bệnh theo tam cấp phòng chống khối u.
Tây y điều trị ung thư biểu mô tuyến âm hộ
1. Nguyên tắc điều trị ung thư biểu mô tuyến của âm hộ
(1) Việc lựa chọn phương án phẫu thuật phải được cá nhân hóa: ung thư có sự khác biệt giữa giai đoạn sớm và giai đoạn cuối, và cũng có sự khác biệt về tình trạng bệnh do các hành vi sinh học khác nhau của các mô ung thư. Trong một số trường hợp, không cần thiết phải cắt bỏ hạch, hoặc chỉ cần cắt một bên, một số trường hợp cần phải cắt bỏ hạch hai bên. Về tình trạng tại chỗ của ung thư âm hộ , một số chỉ yêu cầu cắt bỏ âm hộ hoặc nửa trước hoặc nửa sau của âm hộ và một số yêu cầu cắt toàn bộ âm hộ. Cắt âm hộ triệt để truyền thống và bóc tách hạch bạch huyết không nên áp dụng theo cách tương tự.
Trước khi xác định phương án phẫu thuật, bệnh nhân có thể được xếp vào nhóm nguy cơ cao hoặc nhóm nguy cơ thấp theo các yếu tố nguy cơ cao liên quan đến di căn hạch để có phương án điều trị hợp lý tương ứng.
① Các tình huống sau được xếp vào nhóm nguy cơ cao:
A. Di căn khả nghi vào hạch bẹn tại chỗ, là N1 hoặc N2.
B. Độ sâu xâm lấn của ung thư> 5mm.
C. Mức độ biệt hóa của khối u là G3.
D. Mức độ biệt hóa của khối u là G2, nhưng độ sâu xâm lấn> 2mm.
E. Có tế bào khối u lan tỏa trong bạch huyết hoặc mạch máu.
② Những người đáp ứng các điều kiện sau được xếp vào nhóm rủi ro thấp:
A. Biểu hiện tại chỗ hạch bẹn không có di căn nghi ngờ N0.
B. Mức độ biệt hóa của ung thư là G1 và độ sâu xâm lấn ≤5mm, hoặc mức độ biệt hóa là G2 và độ sâu xâm lấn ≤2mm.
C. Không có sự khuếch tán của các tế bào khối u trong mạch bạch huyết hoặc mạch máu.
Để hiểu rõ thực trạng trên, ung thư phải được cắt bỏ tại chỗ trước khi điều trị phẫu thuật, từ đó xét nghiệm mô bệnh học toàn diện và chi tiết để làm cơ sở phân chia nhóm nguy cơ cao hay nhóm nguy cơ thấp. Nếu khối u nhỏ hơn hoặc bằng 4 cm, việc cắt bỏ khối u cục bộ nói chung không khó. Nếu khối u quá lớn hoặc thâm nhiễm quá rộng, hãy xem xét lấy sinh thiết lớn từ nhiều vị trí của ung thư. Nếu ung thư nhỏ, việc cắt bỏ cục bộ không chỉ có thể được sử dụng để chẩn đoán mà còn có thể đạt được mục đích điều trị.
(2) Lựa chọn phạm vi phẫu thuật âm hộ: Đối với các trường hợp thuộc nhóm nguy cơ ung thư âm hộ thấp, nếu có tái phát trong quá trình phẫu thuật thì khả năng tái phát phần lớn chỉ giới hạn ở các mô gần vị trí ung thư ban đầu. Trừ khi đó là nhiều ổ ung thư, hoặc một ổ ung thư khác mới xuất hiện nhiều năm sau đó, hầu hết các bệnh ung thư tái phát đều nằm trên cùng một phía của ổ chính. Do đó, sau khi đã loại trừ ung thư đa ổ bằng sinh thiết nhiều ổ trước khi phẫu thuật, phẫu thuật cắt bỏ âm hộ triệt để (Radical vulvectomy) là không cần thiết và có thể thực hiện phẫu thuật cắt bỏ một phần âm hộ triệt để (Cắt bỏ cục bộ triệt để). Phạm vi cắt bỏ bao gồm da và mô mỡ dưới da có bề ngoài bình thường với chiều rộng từ 2 đến 3 cm xung quanh khối u. Đối với các mô bên trong và ngoại vi, niệu đạo hoặc hậu môn không được tổn thương theo nguyên tắc loại bỏ ít nhất 1cm mô bình thường. Nếu ung thư gần niệu đạo hoặc hậu môn, tổn thương thường là không thể tránh khỏi. Do đó, tùy theo tình trạng cụ thể, hoặc thực hiện một cuộc phẫu thuật lớn hơn để cắt bỏ một phần niệu đạo hoặc hậu môn, hoặc lựa chọn phương pháp điều trị toàn diện là xạ trị bổ trợ trước và sau khi mổ để thu hẹp phạm vi niệu đạo hoặc hậu môn. Đối với các ổ ung thư đường giữa ở thân tầng sinh môn, có thể thực hiện một phần điều trị triệt để ở âm hộ, loại trừ âm vật. Giữ cho âm vật càng nhiều càng tốt mà không ảnh hưởng đến hiệu quả chữa bệnh là một nguyên tắc cần được chú ý. Nhưng nếu ung thư ở trong hoặc gần âm vật, tất nhiên nên cắt bỏ âm vật.
Đối với nhóm nguy cơ cao bị ung thư âm hộ, việc điều trị các tổn thương vùng âm hộ vẫn là phẫu thuật cắt bỏ âm hộ triệt để. Tuy nhiên, đối với một số bệnh nhân trẻ, để chăm sóc ngoại hình và ảnh hưởng tâm lý của âm hộ, hoặc đối với bệnh nhân lớn tuổi, để tránh các biến chứng do đại phẫu gây ra, vẫn có thể cân nhắc cắt bỏ triệt để âm hộ, cộng với xạ trị trước hoặc sau phẫu thuật.
Việc thay thế cắt âm hộ toàn phần truyền thống bằng các phẫu thuật cắt âm hộ triệt để khác nhau, cụ thể là cắt âm hộ triệt để có ảnh hưởng đến hiệu quả điều trị hay không là câu hỏi mà ai cũng lo lắng. Hoffman đã tiến hành phân tích và nghiên cứu về vấn đề này, tức là so sánh hai nhóm gồm 45 trường hợp ung thư âm hộ có vị trí khối u và giai đoạn lâm sàng tương tự nhau. Phẫu thuật triệt để, nhóm còn lại thực hiện cắt âm hộ triệt để bán phần. Kết quả Hiệu quả điều trị của phẫu thuật cắt âm hộ triệt để một phần không kém hơn so với cắt bỏ âm hộ triệt để toàn bộ (Bảng 1). Risedge cũng tiến hành phân tích và so sánh các trường hợp lâm sàng giai đoạn I và giai đoạn II tương tự thành hai nhóm và thu được kết luận tương tự. Vì vậy, những năm gần đây, việc thay thế cắt âm hộ toàn phần bằng cắt âm hộ triệt để đã trở thành xu hướng tất yếu.
Để thay thế cắt âm hộ triệt để bằng cắt âm hộ triệt để từng phần, cần đảm bảo loại bỏ hoàn toàn tổn thương tại chỗ. Một số ít các ổ ung thư không nên để lại do phạm vi thu hẹp sẽ ảnh hưởng đến hiệu quả điều trị. Do đó, các bệnh phẩm âm hộ được cắt bỏ, bao gồm da và các mô sâu dưới da, phải được cắt lát ở rìa để kiểm tra bệnh lý chi tiết. Nếu tìm thấy các tế bào ung thư còn sót lại, nên phẫu thuật hoặc xạ trị lại.
(3) Lựa chọn phạm vi cắt bỏ hạch bạch huyết:
① Không cắt bỏ hạch: Mặc dù thực tế lâm sàng đã chứng minh rằng một số lượng lớn các trường hợp nguy cơ thấp với độ sâu xâm lấn của khối u ≥1mm nhưng <5mm, rất ít di căn hạch nên có thể tránh được việc cắt bỏ hạch.
② Cắt bỏ hạch bẹn một bên: Trong những trường hợp nguy cơ thấp, độ sâu xâm lấn của khối u> 1mm nhưng <5mm, nếu có di căn hạch thì thường xảy ra cùng bên nên có thể thực hiện cắt hạch bẹn một bên cùng bên. Ngay từ năm 1979, DiSaia đã đề xuất cắt bỏ các hạch bạch huyết bề ngoài trước và gửi một phần đông lạnh bệnh lý để kiểm tra. Nếu (-), có thể tránh được việc cắt bỏ hạch bạch huyết sâu. Nếu (+), thực hiện cắt bỏ hạch bạch huyết sâu ở háng và cạnh bên. Năm 1997, DiSaia một lần nữa báo cáo kinh nghiệm 20 năm của mình, ông đã áp dụng chương trình điều trị này và đã điều trị cho hơn 100 bệnh nhân, không ai trong số họ bị tái phát hạch ở bẹn. Đây là loại cắt bỏ một bên bề ngoài được thực hiện trước, sau đó mới quyết định cắt sâu và bên cạnh, khi áp dụng cần chú ý lựa chọn bệnh nhân, bệnh nhân phải thuộc nhóm nguy cơ thấp, hơn nữa vị trí tổn thương là môi âm hộ vì kích thước nhỏ. Dẫn lưu bạch huyết của môi âm hộ và các ung thư đường giữa khác là hai bên. Cho dù có di căn trong các hạch bạch huyết bề ngoài hay không, cũng phải có bằng chứng của khám nghiệm phần đông lạnh. Tuy nhiên, có tới 4 đến 25 hạch bạch huyết ở bề ngoài (trung bình là 8) Theo Sedlsi 112 trường hợp ung thư âm hộ nông có di căn hạch bẹn, ở 50% bệnh nhân, di căn liên quan đến một hạch bạch huyết. Nếu bộ phận đông lạnh trong quá trình phẫu thuật được kiểm tra. Nếu không chi tiết thì có khả năng bị sót (+) hạch. Vì vậy, trong những năm gần đây, đã có một số nghiên cứu về hạch trọng điểm liên quan đến dẫn lưu bạch huyết vùng, tức là hạch trọng điểm được phát hiện bằng tiêm thuốc nhuộm xanh isosulfan trong mổ hoặc công nghệ quét hạt nhân phóng xạ, đây là dẫn lưu bạch huyết vùng đầu tiên. Trạm hạch. Gửi các hạch bạch huyết trọng điểm để kiểm tra phần đông lạnh bệnh lý có thể làm giảm việc bỏ sót (+) các hạch bạch huyết và giúp cải thiện đáng kể phạm vi cắt bỏ hạch bạch huyết.
③ Cắt bỏ hoàn toàn hạch bẹn: là cắt bỏ hoàn toàn hạch bẹn, tức là cắt bỏ đồng thời hạch bẹn nông và hạch bẹn sâu. Nó thường được gọi là cắt bỏ hạch bạch huyết đùi. Phương pháp phẫu thuật truyền thống là loại bỏ các hạch bạch huyết ở bẹn bề mặt trên bề mặt của cân rộng, tiếp theo là cắt bỏ một phần của cân mạc rộng, để lộ động mạch và tĩnh mạch đùi tự do và loại bỏ khoảng trống giữa chúng. Và các mô mỡ và hạch bạch huyết lân cận. Bề mặt vết thương rộng, thậm chí còn tạo thành hốc, do máu lưu thông đến da kém, hoặc tạo hốc không hiệu quả và tích tụ dịch dưới da làm ảnh hưởng đến quá trình lành vết thương nên có nhiều biến chứng chảy mủ vết thương sau mổ, giai đoạn muộn phù nề chi dưới khiến người bệnh Gánh nặng lớn. Do Borgno dựa trên kết quả mổ tử thi giải phẫu hạch bẹn và đề xuất chỉ có hạch bẹn sâu bên trong tĩnh mạch đùi nên nhiều tác giả đã thu hẹp phạm vi giải phẫu khi cắt hạch sâu, tức là chỉ bộc lộ tĩnh mạch đùi và bóc tách hạch bên trong. Bằng cách này, không chỉ phạm vi phẫu thuật nhỏ, mà còn giảm các biến chứng của vết thương sau mổ và phù bạch huyết chi dưới muộn .
Nếu tĩnh mạch bán cầu được bảo tồn và không bị bong tróc sau mổ, nó cũng có thể làm giảm đáng kể các biến chứng sau mổ ngắn hạn hoặc dài hạn, như viêm mô tế bào và phù bạch huyết chi dưới.
④ Trong điều trị hạch trong hố chậu, những năm gần đây có quan điểm tương đối thống nhất rằng bệnh nhân có di căn hạch bẹn âm tính hiếm khi có di căn hạch trong hố chậu. Tỷ lệ sống sót của bệnh nhân di căn hạch bẹn dương tính được xạ trị bổ sung sau phẫu thuật tương tự như phẫu thuật bóc tách hạch vùng chậu. Do đó, việc bóc tách hạch bạch huyết trong chậu không giúp ích gì cho bệnh nhân. Trong những năm gần đây, xu hướng không còn là sự lựa chọn cho phạm vi phẫu thuật.
(4) Ứng dụng của xạ trị: Trong những năm gần đây, do thiết bị xạ trị và công nghệ điều trị ngày càng được cải tiến nên xạ trị cũng được chú ý trong điều trị. Xạ trị thường không được sử dụng như một phương pháp điều trị triệt để các tổn thương nguyên phát của âm hộ mà chỉ là phương pháp điều trị toàn diện bằng phẫu thuật. Đối với các tổn thương lớn, thâm nhiễm sâu và các tổn thương liên quan đến lỗ niệu đạo hoặc lỗ hậu môn và các mô lân cận, xạ trị trước phẫu thuật có thể làm giảm tổn thương, tăng độ triệt để của phẫu thuật ở rìa tổn thương, đồng thời có thể bảo tồn niệu đạo và hậu môn. Xạ trị trước phẫu thuật thường sử dụng 60Co hoặc máy gia tốc để chiếu xạ theo chiều dọc của tổn thương và bức xạ tiếp tuyến cũng có thể được sử dụng cho các tổn thương lớn hơn. Khi áp dụng kỹ thuật này, nền khối u phải được rạch trong quá trình chiếu xạ và cẩn thận không để quá nhiều âm hộ. Mô để giảm phản ứng bức xạ âm hộ. Liều lượng thường là 30Gy / 3 đến 4 tuần. Trong quá trình chiếu xạ, âm hộ phải sạch sẽ và khô ráo để giảm nhiễm trùng tại chỗ, và nên tạm dừng việc điều trị nếu phản ứng rõ ràng. Sau khi hoàn thành quá trình điều trị, hãy nghỉ ngơi trong hai tuần trước khi phẫu thuật. Nếu bờ phẫu thuật không được làm sạch hoặc bờ cắt khối u quá gần với vết mổ, việc chiếu tia sau mổ là khả thi, và tại chỗ vẫn có thể 20-30Gy / 3-4 tuần. Đối với các trường hợp nghi ngờ khối u xâm lấn lỗ niệu đạo mà không cắt bỏ, có thể sử dụng ống soi thân máy X-quang 180-220kV để xử lý sau mổ, đường kính ống từ 2 đến 3 cm, nhắm trực tiếp vào lỗ niệu đạo. Liều tại chỗ có thể cho 40Gy / 4 tuần, lúc này bệnh nhân sẽ cảm thấy niệu đạo hết đau , có thể nằm nghỉ 2 tuần, các triệu chứng được cải thiện sau khi chiếu tia, một số bệnh nhân có thể tiếp tục tăng 20Gy / 2 tuần, tổng liều có thể lên đến 60Gy. Việc điều trị có thể được thực hiện 5 lần hoặc 3 lần một tuần, và điều trị tăng tốc cũng có thể, nhưng thường không thể <4 × 4cm2, vì vậy nó bao gồm một phần của da âm hộ. Trong khi điều trị, điều chỉnh liều lượng nói trên tùy theo phản ứng của cơ địa.
Đối với những trường hợp dính âm đạo, có thể dùng dụng cụ đặt âm đạo hình trụ (nút âm đạo) để điều trị sau đặt. Đường kính của nút này thường là 1,5-2,5cm. Phần gốc của âm đạo bị tổn thương có thể cho 20Gy trước và sau khi mổ. Xạ chia làm 3 lần trong 2 tuần. Đã hoàn thành trong vòng.
Cấy mô kẽ trực tiếp khối u âm hộ chắc chắn có ưu điểm, tuy một số đơn vị trong nước đã bắt đầu áp dụng phương pháp này nhưng vẫn cần tích lũy kinh nghiệm.
Về xạ trị vùng dẫn lưu bạch huyết, 60Co đã được sử dụng trên lâm sàng và cũng được chú ý. Đối với một số trường hợp không bóc tách bạch huyết, vùng dẫn lưu bạch huyết có thể được chiếu xạ sau khi sinh thiết. Hai trường bẹn trái và phải được sử dụng để chiếu xạ, và trục trường tương đương với dây chằng bẹn. Ranh giới trên và dưới song song với dây chằng, và mặt trong chạm tới củ mu . Kích thước trường là (8 ~ 12) cm × (12 ~ 14) cm. Khi sử dụng chiếu xạ 60Co, có thể cho 60Gy / 6 tuần. Khi sử dụng chiếu xạ máy gia tốc, trước tiên sử dụng năng lượng cao X Chiếu tia dòng, sau khi hoàn thành 40Gy / 4 tuần, chuyển sang chiếu tia B, và dòng B cho 20Gy / 2 tuần. Đối với các trường hợp cần chiếu xạ vùng bạch huyết vùng chậu, mép trường trên có thể được điều chỉnh phù hợp, sau khi chiếu xạ xong vùng bẹn, hai trường sau hình chữ nhật của khung chậu được sử dụng để chiếu xạ bổ sung, trường có kích thước (6 ~ 8) cm × (14 ~ 15) cm, khoang chậu Liều trung điểm là 10Gy / 2 tuần. Đối với những bệnh nhân đang phẫu thuật bóc tách bạch huyết và di căn bạch huyết thì việc xạ trị lại dường như không mang lại nhiều lợi ích, chắc chắn sẽ có biến chứng tăng phù do rối loạn tuần hoàn chi dưới.


(5) Điều trị kết hợp xạ trị và hóa trị: kết hợp điều trị ung thư âm hộ giai đoạn muộn với xạ trị và hóa trị. Đã có nhiều báo cáo trong những năm gần đây. Một số ít được sử dụng làm phương pháp điều trị chính và hầu hết được sử dụng như điều trị trước phẫu thuật và tất cả đều tương đối khả quan. Hiệu quả, tỷ lệ thuyên giảm là 90% đến 94%, và tỷ lệ thuyên giảm hoàn toàn là 42% đến 78%. Ung thư biểu mô tế bào Adenosquamous của âm hộ có độ nhạy kém với thuốc chống ung thư. Cisplatin (DDP), bleomycin và dacarbazine (dacarbazine) có những tác dụng chữa bệnh nhất định và có thể được sử dụng như một liệu pháp bổ trợ cho phẫu thuật. Khi các hạch bạch huyết vùng chậu đã di căn, hóa trị liệu động mạch có thể được thực hiện.
Trong một số trường hợp, phẫu thuật được thực hiện sau khi điều trị toàn diện và không còn sót lại ung thư trong các mẫu phẫu thuật. Vì vậy, việc điều trị toàn diện bằng xạ trị và hóa trị không chỉ có tác dụng giảm nhẹ bệnh tạm thời mà còn có tác dụng tích cực trong điều trị ngoại khoa.
Khối lượng khối u được xạ trị là 40-65Gy. Hóa trị được bắt đầu vào tuần thứ nhất hoặc tuần thứ 2. Hầu hết các loại thuốc dùng trong hóa trị đều là hóa trị kết hợp fluorouracil (5-Fu) và cisplatin, 4 ngày là một đợt điều trị. Chia sẻ 2 liệu trình cách nhau 28 ngày.
Fluorouracil (5-Fu): 1g (?? 24 giờ) tiêm tĩnh mạch trong 4 hoặc 5 ngày.
Cisplatin: 100mg /? Tiêm tĩnh mạch vào ngày thứ nhất hoặc thứ hai [hoặc 50mg / (m2? D) vào ngày thứ nhất và thứ hai].
2. Điều trị ung thư tái phát
(1) Tiên lượng xấu cho những người tái phát trong vòng 2 năm, và tiên lượng tốt hơn cho những người tái phát trên 2 năm, và phần lớn tái phát ở âm hộ.
(2) Vị trí tái phát là yếu tố quan trọng nhất ảnh hưởng đến tiên lượng, tỷ lệ sống của bệnh nhân tái phát tại vị trí âm hộ là 62% ~ 79% sau điều trị. Tỷ lệ sống sót của những bệnh nhân bị tái phát ở các bộ phận khác của bẹn hoặc âm hộ chỉ từ 0% đến 12%.
(3) Tái phát vùng âm hộ đơn giản có tỷ lệ sống tốt hơn sau khi cắt bỏ cục bộ lớn, có thể đạt khoảng 51% đến 60%, trong khi tái phát ở các bộ phận khác (bẹn, khoang chậu hoặc phổi, v.v.), mặc dù điều trị khác nhau , Tiên lượng vẫn rất xấu.