Khối u hệ thần kinh ngoại vi là gì? Những cách điều trị, nguyên nhân gây bệnh
18 Tháng Một, 2021Contents Tổng quan về khối u hệ thần kinh ngoại vi Hệ thần kinh ngoại biên đề cập đến...
Contents
Thuốc diệt nấm Mycosis (MF) là một khối u ác tính có nguồn gốc tế bào T (Hình 1). Còn được gọi là thuốc diệt nấm gây u hạt, nó là một loại u lympho biểu mô da . Nó được đặc trưng bởi sự gia tăng của tế bào T trợ giúp, tế bào Langerhasns và tế bào lưới liên số cũng có liên quan đến bệnh. Diễn biến của bệnh là mãn tính và tiến triển, ở giai đoạn đầu có nhiều dạng ban đỏ và tổn thương thâm nhiễm, sau này phát triển thành khối u, giai đoạn sau có thể liên quan đến đường nối bạch huyết.

Nguyên nhân gây bệnh ”
Đa số trường hợp là u tế bào T trợ giúp trí nhớ.” Không rõ nguyên nhân. Trước đây, ngay từ đầu người ta thường cho rằng MF là khối u ác tính , nhưng những năm gần đây, ngày càng nhiều người cho rằng căn bệnh này ngay từ đầu là bệnh miễn dịch, sau đó sẽ phát triển thành u lympho . Thực tế là bệnh hạch nguyên bào mạch máu thường tiến triển thành ung thư hạch nguyên bào miễn dịch chứng tỏ khả năng phát triển như vậy. Ngoài ra, những quan sát sau đây cũng hỗ trợ nguồn gốc miễn dịch học của MF: ① Việc nuôi cấy tế bào lympho người bình thường với mitogen hạt nhân cao hoặc phytohemagglutinin gây ra sự xuất hiện của 5% đến 11% tế bào và MF được nhìn thấy dưới ánh sáng và kính hiển vi điện tử Không thể phân biệt được tế bào và tế bào seay, cho thấy rằng tế bào sau là sản phẩm của các tế bào lympho được kích thích. ②MF trong áp xe vi mô Pautrier hình thành ở biểu bì (biểu bì) cũng là miễn dịch đại diện cho một hiện tượng, tế bào Langerhans hiện diện kháng nguyên với tế bào lympho T, như bệnh viêm da tiếp xúc , như tế bào Langerhans và tế bào bạch huyết kết quả là các bit. Tế bào lympho T tương tác với tế bào Langerhans để tạo thành vi hấp thu Pautrier. Thực tế là quá trình này diễn ra chậm hơn so với viêm da tiếp xúc cho thấy nó có một khiếm khuyết trong việc xử lý kháng nguyên, cho phép một kháng nguyên chưa được chứng minh tồn tại và kích thích tế bào lympho chuyển đổi ác tính trong phản ứng mãn tính. ③ Trong quan điểm về tính đơn dòng của sự thâm nhập tế bào (đơn dòng) như một dấu hiệu ác tính, sự sắp xếp lại dòng gen của thụ thể tế bào T phân tích phương pháp thấm phía nam (phân tích thấm phương nam) cho thấy rằng tính đơn dòng của tế bào T không rõ ràng trong giai đoạn mảng xơ vữa sớm, nhưng trong Các mảng bám không bão hòa có thể được tìm thấy khi nó tiến triển đến giai đoạn khối u. Ngoài ra, các bệnh nhiễm vi-rút cũng có liên quan, được báo cáo rằng trong số 315 bệnh nhân MF, 36 trường hợp (11,4%) được phát hiện có kháng thể đặc biệt chống lại vi-rút lympho bào T ở người loại 1 (HTLV-1).
(2) Cơ chế bệnh sinh Cơ chế bệnh sinh của
bệnh vẫn chưa được hiểu đầy đủ, nhưng giả thuyết sau đây được đề xuất về cơ chế bệnh sinh của bệnh này. Đau ốmXâm nhập da trải qua ba giai đoạn:
1. Giai đoạn thâm nhiễm da không điển hình Mặc dù những thay đổi mô bệnh học ban đầu của bệnh vẫn còn nhiều tranh cãi, người ta tin rằng sự xâm nhập không điển hình của tế bào lympho T và bạch cầu đơn nhân tương tác lúc đầu có thể giảm dần sau đó. Vẫn tồn tại một phần hoặc phát triển sang giai đoạn tiếp theo dưới những ảnh hưởng khác nhau.
2. Các tế bào xâm nhập không điển hình nêu trên có thể ảnh hưởng đến tế bào T tuần hoàn trong giai đoạn giãn nở của da. Khi tế bào này xâm nhập vào da của các bộ phận khác, tương tác không điển hình tương tự hoặc các yếu tố kích thích xâm nhập ban đầu sẽ ảnh hưởng trực tiếp đến da của các bộ phận khác, và trường hợp không điển hình xảy ra. Hình dạng xâm nhập. Khi bệnh tiến triển, khi các mảng hoặc khối u được hình thành, sự xâm nhập trở nên đơn lẻ hơn, chủ yếu là các tế bào khối u tế bào T, và thậm chí có một bất thường miễn dịch hệ thống rất nhẹ ở giai đoạn này.
3. Hệ thống STD biến thể hoặc giai đoạn phát triển khi tổn thương liên quan đến máu, trong khi các cơ quan khác, một loại tế bào T đơn độc tế bào T xâm nhập tế bào . Khả năng miễn dịch tế bào của bệnh nhân rõ ràng là bất thường. Đáp ứng miễn dịch bất thường có thể xảy ra ở mọi khía cạnh, do các cách thức di chuyển và tuần hoàn bất thường, lây truyền kích ứng da không rõ ràng (kháng nguyên dai dẳng, dị nguyên môi trường), phản ứng tế bào lympho T bất thường hoặc các thành phần phụ trợ hoặc ức chế Điều hòa bất thường của tế bào lympho và đại thực bào và bạch cầu đơn nhân trong mô xảy ra. Sự xuất hiện của MF và các yếu tố môi trường (chẳng hạn như tiếp xúc với các sản phẩm công nghiệp dầu khí, chất thải công nghiệp, khí thải, chất ô nhiễm phóng xạ, thuốc trừ sâu, thuốc trừ sâu và các chất gây dị ứng khác, chẳng hạn như ánh sáng hoặc vi rút), cơ thể mẫn cảm, tế bào lympho bất thường ?? —— Tương tác giữa các tế bào đơn nhân hoặc tế bào lympho-Langerhans, hoặc sự kích thích liên tục của các kháng nguyên bất thường đều có liên quan. Dựa trên những giả định và suy luận trên, ông cho rằng bệnh “phản ứng” ở giai đoạn đầu, sau đó phát triển thành một tổ chức ác tính mới.
Các triệu chứng thường gặp: ban đỏ, có vảy, tăng sắc tố và giảm sắc tố, tạo nếp gấp tạo thành “mặt sư tử” khi mặt bị tổn thương, loét, sưng hạch, đỏ bừng và sưng tấy da, lông thưa, tăng sừng ở lòng bàn tay và lòng bàn chân.
MF bắt nguồn từ da, nhưng cuối cùng các hạch bạch huyết và các cơ quan nội tạng thường bị ảnh hưởng.
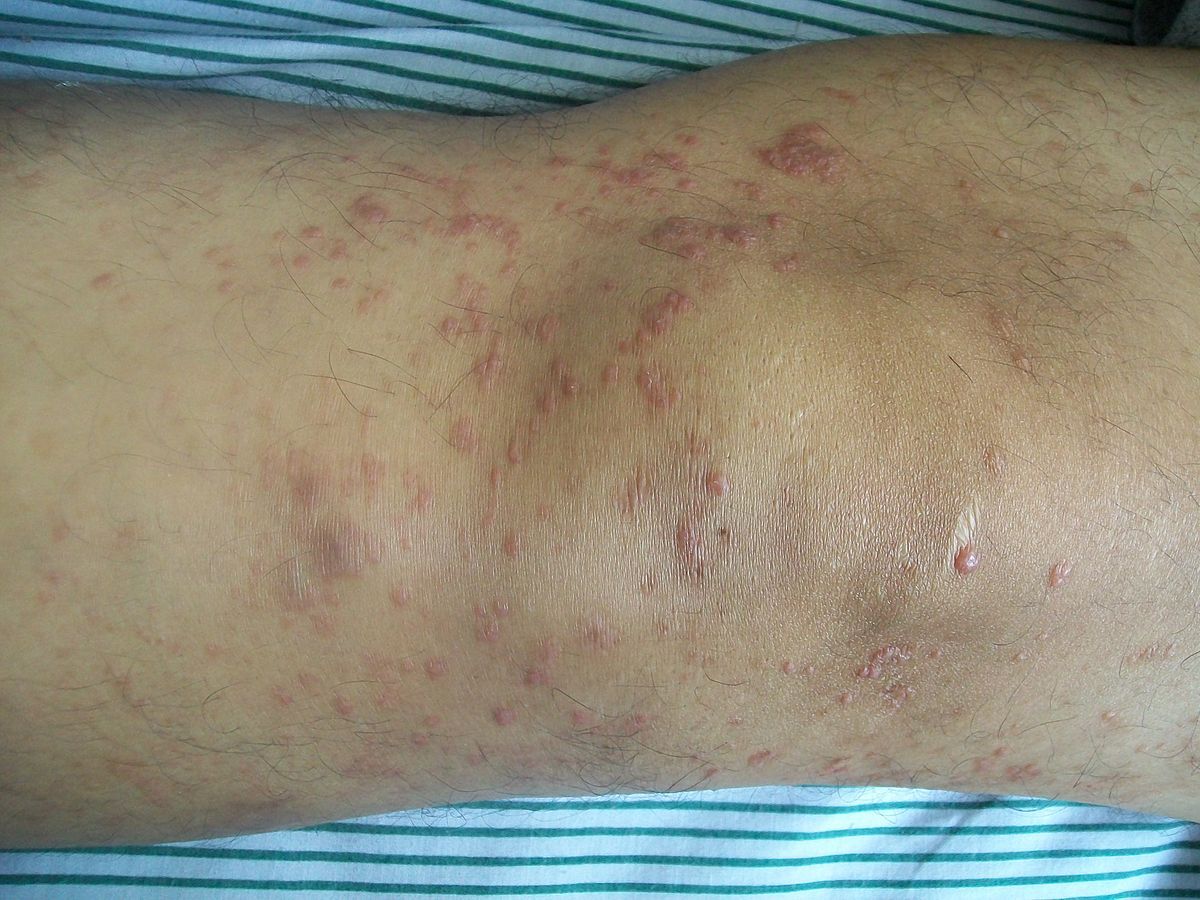
1. Biểu hiện lâm sàng và phân giai đoạn mô bệnh học Các trường hợp điển hình có thể chia thành 3 giai đoạn lâm sàng và mô bệnh học, đó là giai đoạn ban đỏ, giai đoạn mảng bám và giai đoạn khối u . 3 giai đoạn có thể chồng chéo lên nhau, vì vậy 3 giai đoạn thiệt hại có thể xảy ra cùng một lúc (Hình 2 ~ 4).
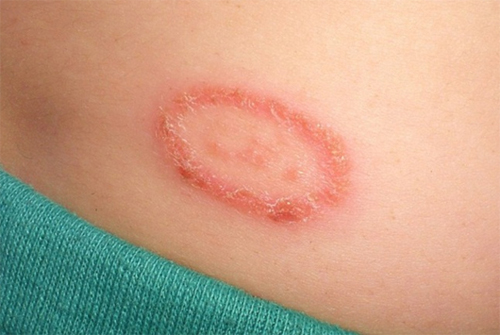
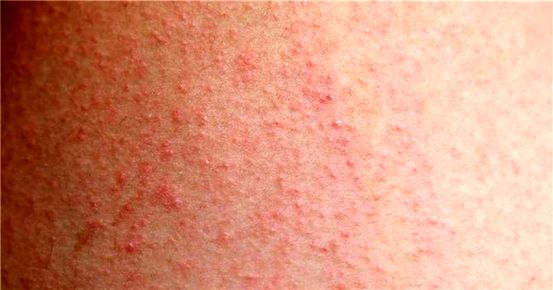
(1) Giai đoạn ban đỏ: Ban có màu loang lổ, thường phẳng không teo, nhưng một số bệnh nhân có biểu hiện teo. Các mảng phẳng không teo thường có vảy kèm theo, tương tự như vảy nến hoặc chàm . Mảng sau có hình tròn, bầu dục hoặc hình tròn, nhiều vòng hoặc hình vòng cung. Các mảng teo có bề mặt sáng, dễ co lại, rãnh thường biến mất, giãn mao mạch, giảm sắc tố hoặc tăng sắc tố. Về mặt lâm sàng. Biểu hiện dị sắc tố da teo mạch máu, bệnh vẩy nến mảng lớn hoặc bệnh vẩy nến đốm. Các mảng không teo phẳng thường thâm nhiễm sau vài tháng, vài năm và tổn thương nội tạng cũng có thể xảy ra. Tuy nhiên, chỉ 12% bệnh nhân có mảng teo phẳng tiến triển thành MF tích cực, số bệnh nhân còn lại không thay đổi.
(2) Giai đoạn mảng bám: Phát triển từ giai đoạn ban đỏ hoặc xuất hiện trên da bình thường, biểu hiện không đều, mảng rõ ràng và hơi cao, có màu từ đỏ vàng, đỏ sẫm đến đỏ tím. Nó có thể tự lặn xuống hoặc hợp lại thành từng mảng lớn có hình tròn, hình cung hoặc có gờ, khi mặt bị tác động, các nếp gấp sâu lại tạo thành “mặt sư tử”. Các mảng có thể hợp nhất với nhau thành một dải rộng, nhưng vẫn có những mảng da bình thường nằm rải rác. Các vết loét bề ngoài gây đau đớn có thể xảy ra khi tổn thương phát triển thêm . Trong thời kỳ này, các hạch bạch huyết thường to lên , không mềm, có tính chất cứng và có thể di chuyển tự do.
(3) Giai đoạn khối u: Có thể xảy ra trên mảng ban đầu hoặc vùng da bình thường. Tổn thương da là các nốt màu hạt dẻ có kích thước và hình dạng khác nhauCó xu hướng vỡ sớm, tạo thành những vết loét sâu hình bầu dục, phần gốc phủ chất hoại tử màu xám nhạt, mép vết loét cong queo, có thể xuất hiện ở thân cây, nhưng cũng có thể xuất hiện ở bất kỳ bộ phận nào, thậm chí cả khoang miệng và đường hô hấp trên. Một khi khối u xuất hiện. , Bệnh nhân thường chết trong vòng vài năm. Ngoài ra, MF có thể được nhìn thấy trong các phân nhóm erythroderma, biểu hiện tróc da toàn thân và đỏ bừng da, tóc thưa , loạn dưỡng móng , dày sừng lòng bàn tay và đôi khi mất sắc tố toàn thân. Đôi khi, bệnh niêm mạc nang , tổn thương giảm sắc tố và MF cũng được nhìn thấy .
MF là một loại ung thư hạch ác tính. Ngoại trừ da, hạch bạch huyết là phổ biến nhất, sau đó là lá lách, phổi, gan, tủy xương, thận, lưỡi hoặc nắp thanh quản, tim và tuyến giáp. Bệnh nhân bị dính nội tạng sẽ sống được khoảng 1 năm.
2. Tiêu chuẩn phân giai đoạn MF
(1) T liên quan đến da :
T1 tổn thương da dưới 10%.
Sự tham gia của T2 trên da là hơn 10%.
Khối u T3.
Hồng cầu T4.
(2) N đề cập đến sự liên quan của
hạch bạch huyết : N0 hạch bạch huyết không bị ảnh hưởng về mặt lâm sàng và bệnh lý.
Các hạch bạch huyết N1 được mở rộng, nhưng không phải là MF về mặt bệnh lý.
Các hạch bạch huyết N2 không to ra, nhưng về mặt bệnh lý chúng là MF.
Hạch N3 to lên, MF bệnh lý.
M0 nội tạng không bị ảnh hưởng.
M1 nội tạng bị ảnh hưởng.
(3) Dàn MF như sau:
IA là T1, N0, M0.
IB là T2, N0, M0.
ⅡA là T1 ~ 2, N1, M0.
ⅡB là T3, N0 ~ 1, M0.
ⅢA là T4, N0, M0.
ⅢB là T4, N1, M0.
IVA là T1 ~ 4, N2 ~ 3, M0.
ⅣB là T1 ~ 4, N0 ~ 3, M1.
Chủ yếu dựa vào đặc điểm lâm sàng và chỉ định mô học, chẩn đoán sớm nói chung cần sinh thiết để khẳng định. Do đó, khi nghi ngờ lâm sàng về bệnh này, nên làm sinh thiết và thường yêu cầu các phần liên tục để tìm sự thay đổi STDs cụ thể . Farber từng đề xuất sử dụng “phương pháp chip” để quan sát các tổn thương biểu bì theo từng đoạn nối tiếp. Chúng tôi khuyến nghị các tổn thương bề ngoài sớm có sẵn để lấy một lưỡi dao sắc bén chỉ cắt các tổn thương da của các phần nối tiếp giống như áp xe vi mô Pautrier , trong khi phết tế bào. Phương pháp này tương đối đơn giản, ít gây tổn thương cho bệnh nhân, không cần khâu và tạo điều kiện cho việc lấy mẫu nhiều lần. Nhưng ngay cả như vậy, đôi khi nó không dễ chẩn đoán, vì vậy phương pháp chẩn đoán sớm vẫn cần được nghiên cứu thêm. Vì vậy, việc chẩn đoán bệnh này cần thận trọng, kết hợp chặt chẽ giữa lâm sàng và bệnh lý, kết quả mô miễn dịch, theo dõi chặt chẽ nếu cần, lấy nhiều mẫu xét nghiệm, không nên chủ quan, phiến diện, nóng vội. Hiện tại, các chỉ định chẩn đoán sau đây có sẵn để tham khảo:
1. Các khía cạnh lâm sàng
(1) Các nốt ban trên da có nhiều hình dạng và tồn tại cùng một lúc, do đó chúng thường giống bệnh này và bệnh khác; hoặc không hoàn toàn phù hợp với một bệnh nhất định, Nó không hoàn toàn phù hợp với một bệnh khác. Nói cách khác, những biểu hiện phát ban này rất khó giải thích hoặc khái quát với một bệnh ngoài da . Ví dụ, ở một bệnh nhân, một số tổn thương giống như dị sắc tố da, trong khi các tổn thương khác giống như bệnh da dầu. Nếu là tổn thương ban đỏ thì thường có màu đỏ sẫm hoặc đỏ nâu. Cả tăng sản và phì đại đều kèm theo teo. Và thường có các sắc tố bất thường, tăng sắc tố và giảm sắc tố. Phát ban có các cạnh không đều, hình dạng không nhất quán và phân bố không đều. Đây là những đặc điểm của bệnh này.
(2) Mặc dù ngứa không phải là một triệu chứng cần thiết khi bắt đầu hoặc quá trình của bệnh, nhưng nhiều trường hợp có biểu hiện ngứa. Đặc biệt nếu phát ban lan rộng và ngứa dai dẳng, Những người khó kiểm soát bằng các loại thuốc nói chung nên nghi ngờ khả năng mắc bệnh này.
(3) Mặc dù một số ban da của bệnh này có thể khỏi một cách tự nhiên, nhưng nhìn chung, các ban da ngày càng tăng và thâm nhiễm nặng dần, vì vậy đây là một quá trình mãn tính và tiến triển, và diễn biến của bệnh thường kéo dài hơn, đây cũng là một trong những đặc điểm của bệnh.
2. Phương diện bệnh lý
(1) Hiện tượng tiền bì: Các tế bào thâm nhiễm ở lớp bì thường xâm nhập vào biểu bì và thậm chí cả biểu mô của nang lông, gọi là hiện tượng tiền biểu bì, xâm nhập các tế bào đơn nhân ở biểu bì, có quầng xung quanh và có xu hướng tập hợp lại tạo thành vi hấp thụ Pautrier. Hiện tượng này là một trong những cơ sở quan trọng để chẩn đoán căn bệnh này. Hiện tượng tiền biểu mô này khác với hiện tượng di chuyển ra ngoài tế bào thường thấy trong bệnh chàm và viêm da nói chung . Hiện tượng này thường kèm theo phù xốp , trong đó các tế bào chủ yếu là bạch cầu trung tính và tế bào lympho trộn lẫn với nhau, trong khi MF không có phù rõ ràng và tất cả đều đơn lẻ Tế bào nhân.
(2) Tế bào MF: Một tỷ lệ đáng kể tế bào MF có thể xuất hiện ở lớp hạ bì khi bắt đầu giai đoạn mảng bám, với nhân màu đậm, hình dạng bất thường, và thậm chí kích thước khác nhau, với quầng trong suốt xung quanh tế bào, có giá trị chẩn đoán.
(3) Hình thái xâm nhập: hình thái tế bào T. Thâm nhiễm sớm chủ yếu giới hạn ở lớp thượng bì, phần lớn có hình dải, kèm theo hóa lỏng tế bào đáy, tương tự như dị sắc tố da, thường coi bệnh này.

Các hạng mục kiểm tra: phân tích hình ảnh tủy xương, xét nghiệm điện giải máu, tốc độ lắng hồng cầu, xét nghiệm miễn dịch, xét nghiệm chức năng gan
1. Hemoglobin bình thường trong giai đoạn đầu của hình ảnh máu, và thiếu máu nhẹ có thể xảy ra ở giai đoạn muộn. Đôi khi, thiếu máu huyết tán. Trong một số trường hợp, bạch cầu tăng lên. Bạch cầu ái toan và bạch cầu đơn nhân tăng trong khi tế bào lympho giảm, điều này đặc biệt phổ biến ở những bệnh nhân có mảng xơ vữa tổng quát và giai đoạn khối u. Nó cho thấy một tiên lượng xấu. Hầu hết các trường hợp của chúng tôi là giai đoạn I đến II, 27,5% có bạch cầu ái toan tăng, 47,5% tăng bạch cầu đơn nhân, và 76% bị giảm bạch cầu. Các tài liệu báo cáo rằng tế bào lympho bất thường có thể được tìm thấy trong máu trong khoảng 20% trường hợp (70,8% trường hợp của chúng tôi), chiếm 6% đến 35% số lượng tế bào nhân, hầu hết là dưới 20%.
2. Tủy xương nói chung bình thường, thỉnh thoảng tăng tế bào huyết tương. Chúng tôi khám 9 trường hợp, 6 trường hợp tăng bạch cầu ái toan và tế bào huyết tương, 2 trường hợp tăng sinh đại thực bào và 6 trường hợp bất thường tế bào lympho, chiếm 2% đến 3% tế bào nhân.
3. Điện giải máu ngoại vi bình thường, chúng tôi xác định có 20 trường hợp canxi máu bình thường. Axit uric có thể tăng lên. Giai đoạn muộn albumin huyết thanh giảm, và α1 globulin và α2 globulin tăng. Tế bào T trợ giúp tuần hoàn giảm, đáp ứng với kích thích PHA giảm, tế bào không hợp lệ tăng lên, tính dinh dưỡng của bạch cầu đơn nhân giảm, yếu tố ức chế bạch cầu đơn nhân giảm, và IgG và IgE huyết thanh tăng.
4. Tốc độ lắng Erythrocyte được đo trong 70 trường hợp, trong đó 60 trường hợp (80,5%) có mức độ tăng khác nhau (15-30 mm / h).
5. Xét nghiệm miễn dịch ① Phản ứng miễn dịch tế bào (bao gồm xét nghiệm lao tố, xét nghiệm DNCB, phản ứng streptin và xác định tốc độ luân chuyển tế bào lympho) âm tính hoặc thấp hơn bình thường. Trong số 40 trường hợp xét nghiệm DNCB, 22 trường hợp (53,84%) âm tính; 50 trường hợp xét nghiệm OT, trong đó 32 trường hợp (64,28%) âm tính; 20 trường hợp LTT, trong đó 15 trường hợp (78,58%) thấp hơn bình thường. ②Kiểm tra huỳnh quang cho thấy lắng đọng IgG, IgA, IgM và IgD trong thành mạch máu.
6. Một số khác, chẳng hạn như mệt mỏi gan, tăng giá trị phosphatase kiềm trong huyết thanh, và các xét nghiệm chức năng gan bất thường. Khi có liên quan đến phổi, tia X cho thấy bóng giống khối u, nhưng chúng không đặc trưng.
1. Mô bệnh học
(1) Giai đoạn ban đỏ: Khó chẩn đoán sớm và thâm nhiễm viêm không đặc hiệu thường chỉ thấy ở lớp thượng bì. Nhưng ngay trong giai đoạn đầu, người ta thường thấy hiện tượng thượng bì (dịch tễ), tức là xuất hiện rải rác các tế bào đơn nhân đơn lẻ ở lớp biểu bì, và có một khoảng trong suốt hoặc ngăn cách giữa các tế bào sừng xung quanh. Cũng có thể thấy thậm chí một số ít tế bào đơn nhân kết hợp với nhau, một khoảng đệm giống như vầng hào quang bao quanh, gợi ý áp xe vi mô nhỏ Pautrier . Loại hiện tượng tiền biểu mô này thường được chỉ định là MF sớm. Nó khác với hiện tượng xuất bào phổ biến trong các bệnh viêm da khác nhau ở chỗ thuốc diệt nấm thường không có hoặc ít phù nề xốp .
(2) Giai đoạn mảng bám: Trong hầu hết các trường hợp, mô học của giai đoạn này có giá trị chẩn đoán. Thâm nhiễm tế bào đa hình dạng dải xuất hiện ở lớp trên hạ bì, bao gồm tế bào lympho, tế bào mô, bạch cầu ái toan, tế bào huyết tương và một tỷ lệ đáng kể tế bào MF (nhân nhuộm màu sâu, tế bào lympho T không đều). Thâm nhiễm loang lổ cũng có thể thấy ở lớp hạ bì. Hiện tượng tiền biểu bì và vi hấp thu vi chất dinh dưỡng trong biểu bì là những đặc điểm chẩn đoán của bệnh này. Điểm khác biệt so với giai đoạn hồng ban là các tế bào đơn nhân ở thượng bì trong giai đoạn mảng bám, một số là tế bào MF, không chỉ ở thượng bì mà ngay cả biểu mô phần phụ, đặc biệt là các nang lông cũng có thể bị các tế bào đơn nhân rải rác xâm lấn.
(3) Giai đoạn khối u: có thể thấy hai biểu hiện mô học. Một số bệnh nhân có thâm nhiễm đa hình dạng mảng bám, nhưng trong hầu hết các trường hợp, thâm nhiễm kéo dài đến lớp mỡ dưới da. Biểu bì có thể là biểu bì hoặc không xâm lấn, và thậm chí là một vùng không thâm nhiễm ở thượng bì. Ở những bệnh nhân khác, thâm nhiễm là đơn hình, gần như hoàn toàn bao gồm các tế bào khối u, và biểu mô tiền không còn là một đặc điểm. Có thể thấy hai biểu hiện mô học của quá trình chuyển từ biểu bì thành không biểu bì trên cùng một bệnh nhân.
2. Các đặc điểm mô học chính gợi ý chẩn đoán MF là các nhóm tế bào lympho đơn lẻ hoặc nhỏ ở lớp tế bào đáy; tế bào lympho hình thành biểu bì và bọt biển không cân xứng; tế bào lympho nội bì MF nhiều hơn các bệnh viêm da thông thườngThường thấy hơn; tế bào lympho ở lớp biểu bì lớn hơn tế bào ở lớp hạ bì; tế bào lympho có thể được nhìn thấy ở lớp sừng và lớp hạt; xơ hóa ở lớp nhú bì với các bó collagen xếp song song; tế bào lympho rõ ràng là bệnh nang lông (nang lông) đặc biệt đồng thời Lắng đọng chất nhầy trong nang lông ( chứng viêm niêm mạc nang lông).
3. Các đặc điểm mô học chính gợi ý chẩn đoán các bệnh viêm da là phù nề lớp thượng bì và nhú bì; rõ ràng sự hình thành bọt biểu bì; các tế bào viêm ở biểu bì tập hợp thành một ống thuốc khô, với phần đầu mở ở lớp sừng.
4. Hóa mô miễn dịch có giá trị hạn chế trong chẩn đoán MF. Tế bào MF được đặc trưng bởi CD4 nhưng mất kháng nguyên CD7, tức là MF là CD4 CD7-. Kiểu hình này hiếm gặp đối với tế bào T không ác tính nên rất có giá trị để đánh giá tế bào lympho máu ngoại vi. Hóa mô miễn dịch khó được áp dụng cho một số tổn thương ban đầu của tế bào khối u, vì trong hầu hết các bệnh lành tính và STD được hình thành từ các tế bào T trợ giúp trong thâm nhiễm viêm, và các tế bào T trợ giúp bình thường của MF sớm, do đó không thể kiểm tra hóa mô miễn dịch Xác định hai. Ngoài ra, lai phân tử DNA hoặc xét nghiệm điểm phía nam thường được thực hiện trong những trường hợp không chắc chắn để tìm ra sự sắp xếp lại dòng thụ thể tế bào T (TCR), nhưng những dữ liệu này phải được giải thích cẩn thận; nhân bản không thể xác nhận chẩn đoán khối u ác tính . Các bệnh lành tính cũng có thể chứa sự sắp xếp lại TCR nhân bản. Số lượng tế bào xâm nhập MF trong giai đoạn đầu có thể không đủ cho các dòng vô tính được phát hiện, do đó kết quả âm tính không thể loại trừ chẩn đoán MF. Các kỹ thuật tương tự cũng có thể được áp dụng để kiểm tra các hạch bạch huyết của bệnh nhân MF. Sự liên quan của hạch bạch huyết cũng có thể được phát hiện bằng các phương pháp phân tử này và việc kiểm tra mô học định kỳ có thể bình thường. Bệnh mãn tính hơn có khả năng xuất hiện các dòng vô tính trong các hạch bạch huyết, và sự hiện diện của các dòng vô tính cho thấy bệnh nhân sẽ sống sót trong thời gian ngắn hơn.
5. Các kiểu miễn dịch đặc trưng khác là CD-, CD2, CD3, CD5, CD45Ro, CD8-, CD3-. Các trường hợp hiếm gặp cũng đã báo cáo sự biểu hiện của kiểu hình tế bào T trưởng thành CD3, CD4-, CD8 (Bảng 1). Ngoài ra, giai đoạn khối u mất đi kháng nguyên tế bào T.
Về chẩn đoán phân biệt, do bệnh có thể giống với nhiều bệnh ngoài da nên không thể mô tả từng bệnh một, có thể loại trừ riêng biệt dựa trên các phát hiện lâm sàng và bệnh lý, nếu cần thiết phải quan sát diễn biến của bệnh và lấy nhiều mẫu xét nghiệm ở các thời kỳ khác nhau để xác định.
Quan sát hình thái của tế bào MF dưới kính hiển vi điện tử, người ta thấy tế bào này có tế bào chất nhỏ, nhưng có nhân tương đối lớn và nhiều nếp gấp ở màng nhân, kết quả là nhân tạo thành những chỗ lồi lõm như ngón tay, nhìn từ ba chiều thì nhân giống như một con quay. Các hạt dị nhiễm sắc tập trung dày đặc trên màng nhân, tập hợp thành đám và phân bố khắp nhân. Tế bào MF và tế bào Sézary (thậm chí cả tế bào thâm nhiễm bệnh vẩy nến loang lổ loại mảng lớn ) có những điểm tương đồng lớn về hoạt động của kính hiển vi điện tử, do đó không có chẩn đoán phân biệt. Đối với mục đích chẩn đoán, kính hiển vi điện tử được sử dụng để đo hình dạng hạt nhân của tế bào lympho trong sinh thiết da. Người ta đã báo cáo rằng có sự khác biệt đáng kể giữa chỉ số hình dạng hạt nhân trung bình (NCI) của bệnh viêm da dầu giai đoạn đầu và bệnh viêm da lành tính. NCI của tế bào MF thường lớn hơn 7,1 đến 7,5. Vì vậy, hơn 95% các trường hợp có thể được phân biệt.
Li Jie và những người khác đã đo 13 trường hợp tế bào MF, các chỉ số riêng lẻ là: chỉ số cấu hình hạt nhân trung bình của tế bào lymphoid (mNCI) ≥ 5,66; chỉ số hình thái hạt nhân trung bình (mNSI) ≤ 0,44; số lượng tế bào có NCI> 6,0 ≥ 30%, NCI tối đa (NCImax)> 9,0, tỷ lệ phần trăm tế bào lymphoid có NSI bằng 0
Bệnh này là một bệnh ác tính. Do sự toàn vẹn của da bị phá hủy, nhiễm trùng da hoặc nhiễm nấm có thể gây ra do bệnh nhân gãi , thường là thứ phát do thể lực kém hoặc sử dụng thuốc ức chế miễn dịch trong thời gian dài và bệnh nhân bị nhiễm nấm như nấm móng. Chẳng hạn như nhiễm trùng do vi khuẩn đồng thời có thể bị sốt , sưng da , loét và tiết mủ . Trường hợp nặng có thể dẫn đến nhiễm trùng huyết nên cần được các bác sĩ lâm sàng lưu ý. Thứ hai, nó còn có thể di căn đến các mô khác để gây ra các khối u thứ cấp, thông thường là di căn đến trực tràng gây ung thư trực tràng .
Xem thêm:
Tân sinh nội biểu mô âm đạo là gì? Những thông tin mới nhất về bệnh
Thai nghén bị u xơ tử cung là gì? Bật mí những điều bạn chưa biết
Hiện nay, nguyên nhân của căn bệnh này là không rõ, và các biện pháp phòng ngừa cũng giống như khác khối u :
1. Giảm ô nhiễm môi trường, tránh tiếp xúc với hóa chất độc hại và có hại và tia có liên quan, và tránh việc lạm dụng phân bón và thuốc trừ sâu;
2. Duy trì thói quen tốt, thuốc tránh uống, và chú ý đến chế độ ăn uống. Thường xuyên, giữ thái độ tốt;
3. Phát hiện và điều trị kịp thời một số bệnh viêm mãn tính của cơ thể, cải thiện chức năng miễn dịch của cơ thể, tránh những tác hại thêm từ bệnh.
(1) Điều trị
chủ yếu là nâng cao khả năng miễn dịch cho người bệnh. Nhiều phương pháp điều trị có thể thuyên giảm bệnh theo thời gian. Liệu pháp corticosteroid tại chỗ, điều trị mù tạt nitơ tại chỗ hoặc carmustine (carmustine) và PUVA có thể được sử dụng cho giai đoạn IA, IB và ⅡA. Liệu pháp chùm tia điện tử toàn thân có thể được sử dụng cho giai đoạn ⅡA và ⅡB. Hóa trị liệu liều đơn hoặc quang hóa trị liệu có thể được sử dụng để điều trị sớm cho bệnh nhân giai đoạn III. Có thể sử dụng hóa trị liệu toàn thân, vitamin A, liệu pháp photochemoimmunotherapy và alpha interferon để điều trị giai đoạn VI.
1. Trong giai đoạn đầu của liệu pháp corticosteroid tại chỗ (T1 và T2 trong giai đoạn miếng dán), nhũ tương corticosteroid cường độ cao có thể được sử dụng để sử dụng bên ngoài. Tỷ lệ thuyên giảm hoàn toàn của bệnh nhân T1 là 63%, và tổng tỷ lệ hiệu quả là 94%. Tỷ lệ thuyên giảm hoàn toàn của bệnh nhân T2 chỉ là 25%, và tổng tỷ lệ hiệu quả là 82%. Bệnh dễ tái phát sau khi ngừng điều trị.
2. Liệu pháp mù tạt nitơ cục bộ 100mg mù tạt nitơ hòa tan trong 60ml nước máy để sử dụng bên ngoài (trừ âm đạo), mỗi ngày một lần, trong vài tháng. 80% bệnh nhân IA, 68% bệnh nhân IB, 61% bệnh nhân ⅡA, 49% bệnh nhân ⅡB, 60% bệnh nhân giai đoạn Ⅲ cho thấy kết quả đáng kể. Khoảng 10% bệnh nhân có thể thuyên giảm lâu dài trên 8 năm. Tác dụng phụ chính là dị ứng da ; bôi thuốc mỡ có thể làm dịu phản ứng, nhưng tác dụng kém hơn so với chất lỏng. Sau khi ngừng điều trị, ít nhất 1/2 số bệnh nhân tái phát, và việc điều trị vẫn có hiệu quả.
3. Điều trị carmustine tại chỗ (carmustine). Chuẩn bị dung dịch ethanol chứa 2mg carmustine mỗi mililit, và thêm nước đến 60ml với 5ml dung dịch gốc này mỗi ngày. Thoa toàn thân ngày 1 lần (nếu không có tổn thương da ở các nếp gấp, bộ phận sinh dục, tay chân thì không cần bôi). Khi tổn thương da hạn chế thì chỉ cần bôi thuốc lên vùng da bị bệnh. Quá trình điều trị trung bình là 8-12 tuần. Nếu điều trị thất bại trong 3 đến 6 tháng, nồng độ thuốc có thể tăng gấp đôi và điều trị có thể lặp lại trong 12 tuần. Các mảnh nhỏ và tổn thương da khó chữa có thể được điều trị trực tiếp bằng dung dịch gốc để bôi bên ngoài. Bệnh nhân có khả năng dung nạp carmustine (carmustine) tốt hơn mù tạt nitơ, và dị ứng do tiếp xúc là rất hiếm. Tuy nhiên, ở những bệnh nhân dùng carmustine nồng độ thấp (carmustine), sự ức chế tủy xương có thể xảy ra ở dưới 10% bệnh nhân . Điều trị bằng carmustine (carmustine) trong thời gian dài có thể gây ra chứng telangiectasia kéo dài và nghiêm trọng.
4. Khoảng 75% bệnh nhân điều trị bằng tia UV trong giai đoạn vá có thể hoàn toàn thuyên giảm khi điều trị bằng tia UVB. PUVA được sử dụng rộng rãi hơn và phù hợp hơn với tổn thương trong da do khả năng thâm nhập sâu hơn. Trong số những bệnh nhân bị tổn thương mảng bám hoặc mảng bám hạn chế, 88% bệnh nhân thuyên giảm hoàn toàn tổn thương và 52% bệnh nhân bị tổn thương rộng thuyên giảm hoàn toàn. Bệnh nhân giai đoạn khối u không có giá trị. Bệnh nhân hồng cầu có khả năng chịu PUVA kém. Điều trị bằng PUVA có thời gian thuyên giảm ngắn, trung bình khoảng 1 năm, vì vậy cần phải điều trị duy trì thường xuyên. Cũng có thể sử dụng vitamin A và interferon alpha kết hợp với PUVA.
5. Trước khi quang hóa trị trong ống nghiệm, bệnh nhân uống psoralen, sau đó tế bào máu được chiết xuất và xử lý trong ống nghiệm bằng PUVA. Khoảng 20% các tổn thương da do MF thuyên giảm hoàn toàn, và 20% bệnh nhân thuyên giảm một phần. Tổng tỷ lệ hiệu quả của bệnh nhân mắc bệnh hồng cầu bì là 80%. Phương pháp điều trị này tốn kém và các phương pháp điều trị khác tiết kiệm hơn nên được cân nhắc trước tiên.
6. Xạ trị toàn thân bằng chùm tia điện tử, liều lượng trên 3000Gy rất hiệu quả để điều trị MF. 98% bệnh nhân giai đoạn T1 thuyên giảm hoàn toàn; T27l%; T336%; T464%. 50% bệnh nhân T1 có thể thuyên giảm lâu dài; bệnh nhân T2 có thể thuyên giảm lâu dài trong 20%. Erythroderma dung nạp kém. Các tác dụng phụ thường gặp là ban đỏ, phù nề , tổn thương ngày càng trầm trọng, hói đầu và rụng móng tay.
7. Chất điều chỉnh phản ứng sinh học alpha interferon có hiệu quả khoảng 60% trong điều trị MF, và 19% có thể thuyên giảm hoàn toàn. Có thể có các tác dụng phụ độc hại như sốt , ớn lạnh , giảm bạch cầu và trầm cảm . Liệu pháp interferon có thể được kết hợp với liệu pháp tretinoin.
8. Axit tretinoin A (isotretinoin) và acitretin ester (Etratinate) có hiệu quả 44% trong điều trị MF. Liều khởi đầu là 1mg / (kg · d), và có thể tăng liều lên 3mg / (kg · d) tùy theo sức chịu đựng của bệnh nhân. Tretinoin có hiệu quả đối với bệnh nhân IB (T2) và bệnh nhân giai đoạn III. Các triệu chứng có thể giảm đối với bệnh nhân giai đoạn IV. Targretin là một axit retinoic tổng hợp, có thể liên kết ưu tiên với các thụ thể RXR và gây ra quá trình apoptosis của nhiều tế bào khối u. Nó cũng có hiệu quả đối với MF.
9. Hóa trị toàn thân Hóa trị toàn thân được sử dụng để điều trị MF nâng cao, thường là một tác nhân duy nhất. Methotrexate 5 ~ 125mg / tuần có hiệu quả trong điều trị bệnh nhân T3. Sự thuyên giảm hoàn toàn đạt được ở 41% bệnh nhân, thuyên giảm một phần ở 17% bệnh nhân và tổng tỷ lệ có hiệu quả là 58%. Tỷ lệ sống sót trung bình là 8,4 năm, và 69% bệnh nhân có thể sống sót trong 5 năm. Hóa trị kết hợp Cyclophosphamide, doxorubicin (adriamycin), vincristin và prednisolone (CHOP) có thể được sử dụng cho bệnh nhân tiến triển.
10. Liệu pháp tan chảy DAB 389IL-2 là sự kết hợp tái tổ hợp giữa độc tố bạch hầu và interleukin-2. Chế phẩm này có thể tham gia một cách chọn lọc với các tế bào biểu hiện thụ thể interleukin-2, khiến tế bào chết. Chế phẩm điều trị các trường hợp MF biểu hiện thụ thể interleukin-2 có tỷ lệ hiệu quả là 37%, trong đó 14% bệnh thuyên giảm hoàn toàn. Các tác dụng phụ là sốt, ớn lạnh, hạ huyết áp , buồn nôn và nôn . Liều lớn có thể gây ra hội chứng rò rỉ mạch máu (hội chứng rò rỉ mạch máu).
(2) Tiên lượng “
Một khi xuất hiện khối u, bệnh nhân thường tử vong trong vài năm.

1. Lựa chọn lương thực và đậu: lúa mì, kê, ngô, gạo nếp tím và các sản phẩm từ đậu nành.
2. Lựa chọn thịt, trứng và sữa: Thịt lợn, da lợn, thịt bò, thịt cừu, nội tạng động vật, thịt thỏ, thịt gà, cá, trứng, sữa và các sản phẩm từ sữa.
3. Lựa chọn các loại rau: cải thìa, bắp cải, bắp cải, mồng tơi, rau dền, cần tây, củ sen, cải bẹ xanh, tỏi xanh, súp lơ, ớt chuông, cà chua, cà rốt, nấm đông cô, nấm tươi, v.v.
4. Lựa chọn trái cây Trái cây là nguồn cung cấp vitamin, đường, nước và khoáng chất quan trọng. Ngoài việc ăn dưa, hoa quả sống, lạnh trong thời kỳ kinh nguyệt, bạn nên ăn thêm. Chẳng hạn như: táo, lê, chuối, cam, táo gai, hạt dẻ nước, mía, đào, mận, mơ, lựu, hồng, dâu tây, v.v.