Nguyên nhân béo phì ở trẻ em
23 Tháng Mười Hai, 2021Contents Nguyên nhân béo phì ở trẻ em Tóm tắt: Béo phì là bệnh do năng lượng nạp vào...
Thuyên tắc phổi (PE) là biến chứng nghiêm trọng nhất của huyết khối tĩnh mạch sản khoa . Hơn 50% bệnh nhân bị huyết khối phổi tử vong trong vòng 30 phút, và hầu hết đều cấp cứu muộn. Chỉ có nhận biết sớm và phòng ngừa thuyên tắc phổi mới có thể giảm tử vong.
Contents
Sự sụp đổ của các khối thuyên tắc khác nhau trong hệ tuần hoàn có thể gây ra thuyên tắc phổi. Thuyên tắc phổi phổ biến nhất là huyết khối.
(1) Huyết khối: Trong vòng 24 đến 48 giờ sau phẫu thuật, huyết khối trong tĩnh mạch chậu và huyết khối tĩnh mạch chậu là những nguồn quan trọng, chủ yếu xảy ra trong phẫu thuật phụ khoa và các bệnh vùng chậu.
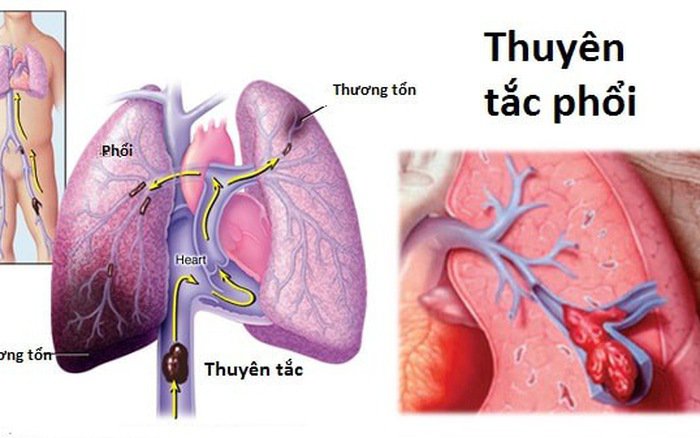

Viêm tắc tĩnh mạch có thể gây thuyên tắc phổi ở các tĩnh mạch sâu do huyết khối tiếp tục lan rộng, hoặc có thể do huyết khối tĩnh mạch nông thoát ra động mạch phổi tạo thành thuyên tắc phổi.
(2) Các bệnh thuyên tắc khác, chẳng hạn như thuyên tắc mỡ, thuyên tắc khí, thuyên tắc ối, tủy xương, ung thư di căn, thuyên tắc do vi khuẩn, thực vật ở tim,… đều có thể gây bệnh này.
(1) Máu bị ứ trệ.
(2) Tổn thương thành tĩnh mạch.
(3) Trạng thái tăng đông .
Các triệu chứng thường gặp: khó thở, da xanh xao, đổ mồ hôi lạnh, đau cấp tính, suy tim phải, thiếu oxy não, đau ngực khi mang thai, sốc, ho, ngất

Kích thước của khối thuyên tắc và mức độ nó gây tắc động mạch phổi làm cho các biểu hiện lâm sàng của nó được ưu tiên.
Đa số là một loạt các biểu hiện đột ngột và thiếu oxy não . Theo báo cáo của Goldhaber (1999), biểu hiện lâm sàng của 2500 phụ nữ không mang thai bị thuyên tắc phổi là:
(1) Khởi phát đột ngột, đột ngột trụy tim mạch không rõ nguyên nhân, da tái xanh, vã mồ hôi lạnh , suy nhược, khó thở đột ngột chiếm 82%, đau ngực 49%, ho 20%, ngất 14%, ho ra máu 7%. .
(2) Triệu chứng thiếu oxy não: Người bệnh vô cùng lo lắng, sợ hãi , thờ ơ, mệt mỏi, buồn nôn, co giật và hôn mê.
(3) Đau cấp tính : đau ngực, đau vai, đau cổ, vùng trước tim và đau bụng trên.
(1) Các dấu hiệu chính của hệ tim mạch bao gồm nhịp tim nhanh, thậm chí nhịp phi mã tâm trương, động mạch phổi tăng âm thứ hai, van động mạch chủ và van động mạch phổi tách âm thứ hai, sốc, tím tái, tăng áp lực tĩnh mạch trung tâm, Giãn tĩnh mạch thừng tinh và gan to.
(2) Các dấu hiệu chính của phổi bao gồm thở nhanh, ran ẩm, cọ xát màng phổi, thở khò khè và phổi hợp nhất.
(3) Điện tâm đồ có trục điện lệch sang phải, sóng T đảo ngược, block nhánh phải .
(4) Phân tích khí máu cho thấy PaO2 và PaCO2 đều thấp.
(5) X quang phổi cho thấy xẹp phổi sung huyết hoặc nhồi máu phổi, thường xuất hiện trong vòng 12 đến 36 giờ.
Chủ yếu dựa vào bệnh sử và biểu hiện lâm sàng. Điều rất quan trọng là phải phân biệt giữa huyết khối tĩnh mạch nông và huyết khối tĩnh mạch sâu, vì thuyên tắc phổi từ các chi dưới, 95% trong số đó là do huyết khối tĩnh mạch sâu.
Bệnh huyết khối nông thì dễ chẩn đoán, còn bệnh huyết khối sâu thì triệu chứng không rõ ràng, chẩn đoán rõ ràng rất khó nên việc nắm bắt một số biểu hiện lâm sàng của bệnh huyết khối là vô cùng quan trọng.
Ngoài các triệu chứng lâm sàng trên như co thắt dạ dày và cơ đùi cục bộ, thay đổi tư thế không ảnh hưởng gì, đau chi dưới khi ho, đau rách dạ dày khi đi lại, nhiệt độ da bên bệnh cao hơn bên lành chứng tỏ có lớp sâu. Xuất hiện huyết khối.
Nếu đã biết huyết khối tĩnh mạch sâu thì chẩn đoán thuyên tắc phổi không khó nhưng các dấu hiệu tại chỗ thường thiếu, chưa kể thuyên tắc có thể xuất phát từ một phần khuất của khoang chậu.
Thời kỳ nguy cơ của thuyên tắc phổi nói chung là khi không có triệu chứng huyết khối và huyết khối lỏng lẻo bất thường trong mạch máu. Nguy hiểm nhất là vào ngày thứ 9 sau đẻ hoặc ngày thứ 11 sau mổ lấy thai, có thể gây hậu quả đột ngột và tử vong.
Các hạng mục kiểm tra: áp suất riêng phần oxy nửa bão hòa (P50), áp suất riêng phần oxy động mạch (PaO2), chênh lệch áp suất riêng phần oxy động mạch phế nang (PAaDO2), áp suất riêng phần carbon dioxide (PCO2PCO2), các sản phẩm phân hủy fibrin

Kích thước của khối thuyên tắc và mức độ nó gây tắc động mạch phổi làm cho các biểu hiện lâm sàng của nó được ưu tiên.
Chủ yếu dựa vào bệnh sử và biểu hiện lâm sàng. Điều rất quan trọng là phải phân biệt giữa huyết khối tĩnh mạch nông và huyết khối tĩnh mạch sâu, vì thuyên tắc phổi từ các chi dưới, 95% trong số đó là do huyết khối tĩnh mạch sâu.
Những thay đổi về lâm sàng và chụp X-quang của bệnh thường cần với nhồi máu cơ tim cấp , vỡ phình tách động mạch chủ và xác định viêm phổi.
Sau khi thuyên tắc phổi, việc cung cấp máu đến phế nang có thể bị gián đoạn, có thể gây khó thở và gây ARDS, vì bệnh thường là nước ối đi vào tuần hoàn máu, có thể trực tiếp gây ra các bệnh truyền nhiễm nặng như nhiễm trùng huyết . Nó cũng có thể kích hoạt các con đường đông máu nội sinh và ngoại sinh để gây ra các bệnh như đông máu nội mạch lan tỏa.
Có thể ngăn ngừa thuyên tắc phổi ở 80% bệnh nhân. Các biện pháp sau có thể được thực hiện để ngăn ngừa huyết khối tĩnh mạch:
(1) mổ lấy thai hoặc đẻ khó nên được thực hiện một cách nhẹ nhàng và cẩn thận để giảm tổn thương mô, đặc biệt là thiệt hại tránh để mạch máu và gây ra huyết khối. Trong khi đẻ , cần khắc phục tình trạng mất nước kịp thời để duy trì cân bằng nước và điện giải nhằm ngăn ngừa tăng đông máu.
(2) Khuyến khích người bệnh trở mình, gập người và duỗi thẳng chi dưới càng nhiều càng tốt sau khi sinh và phẫu thuật, đồng thời hướng dẫn người bệnh ra khỏi giường sớm để thúc đẩy máu trở lại và tăng cường tuần hoàn máu.
(3) Sử dụng liệu pháp chống đông dự phòng khi cần thiết.
(1) Heparin liều thấp có tác dụng tích cực trong việc ngăn ngừa sự xuất hiện của DVT sau phẫu thuật. Đặc biệt đối với những người trên 40 tuổi, béo phì, có khối u và giãn tĩnh mạch , trước khi phẫu thuật vùng chậu và hông nên đo thời gian thromboplastin từng phần (APTT) và tiểu cầu, nếu bình thường.
Tiêm dưới da 5000U heparin 2h trước khi phẫu thuật và mỗi lần sau đó. Sử dụng thuốc 12 giờ một lần cho đến khi bệnh nhân có thể đứng dậy và đi lại, thường là 5 đến 7 ngày. Do sử dụng heparin liều thấp nên không dễ xảy ra biến chứng, không cần theo dõi cơ chế đông máu.
(2) Thuốc uống chống đông máu: chẳng hạn như acenocoumarol (acenocoumarol, sinfrom) và warfarin (warfarin) thường được sử dụng cho những người có tiền sử DVT và giãn tĩnh mạch nặng. Dự phòng chống đông máu.
(3) Thuốc chống kết tập tiểu cầu: Dipyridamole, 100 mg uống mỗi ngày, có thể ức chế kết tập và kết dính tiểu cầu. Thuốc chống viêm không steroid, chẳng hạn như aspirin liều thấp (0,3 đến 1,2 g mỗi ngày) và indomethacin có thể ức chế thrombin A2 và giảm huyết khối tĩnh mạch.
(1) Giữ bệnh nhân nằm nghỉ tuyệt đối tại giường và thở oxy nồng độ cao.
(2) Đặt catheter áp lực tĩnh mạch trung tâm để đo áp lực tĩnh mạch trung tâm, kiểm soát lượng và tốc độ truyền, và thực hiện theo đường này.
(3) Giảm đau: Có thể dùng 5-10 mg morphin khi đau ngực dữ dội , tiêm dưới da, tránh sốc khi dùng.
(4) Chống sốc: Để giảm kích thích thần kinh lang thang , phòng chống phản xạ co thắt mạch phổi và mạch vành, có thể tiêm tĩnh mạch atropin 0,5 ~ 1mg, cũng có thể dùng isoproterenol, phentolamine (phentolamine).
Dopamine chống sốc 200mg thường được thêm vào dung dịch glucose 500ml qua đường tĩnh mạch, tốc độ ban đầu là 2,5μg / (kg · phút), sau đó tốc độ nhỏ giọt được điều chỉnh để duy trì huyết áp tâm thu ở 12,0kPa (90mmHg) [ở 10 ~ 25μg / (kg · phút) ].
Dextran có thể được sử dụng như một chất mở rộng thể tích chính, và nó cũng có tác dụng chống đông máu, thúc đẩy quá trình hòa tan thuốc đạn và làm giảm hoạt động của tiểu cầu.
(5) Chống co thắt: Có thể dùng thuốc aminophylline.
Heparin (heparin) là loại thuốc chống đông máu đầu tiên trong thai kỳ. Trọng lượng phân tử từ 4000 đến 40.000, Heparin không đi qua nhau thai hoặc vào sữa, an toàn cho thai nhi và trẻ sơ sinh đang bú mẹ, không làm tăng tỷ lệ tử vong do sẩy thai , đẻ non và trẻ sơ sinh.
(1) Cách sử dụng heparin:
① Nhỏ giọt tĩnh mạch liên tục: Phù hợp với thuyên tắc phổi rất lớn. Lần đầu tiên, heparin liều cao (10000 ~ 20000U) được sử dụng để truyền tĩnh mạch để ức chế sự kết dính tiểu cầu vào thuyên tắc. Sau 2 đến 4 giờ, liệu pháp tiêu chuẩn được bắt đầu, 1000 U được truyền mỗi giờ và tốc độ nhỏ giọt được kiểm soát bởi bơm truyền. Tổng số tiền là 25000U mỗi ngày.
② Tiêm tĩnh mạch ngắt quãng: tiêm tĩnh mạch heparin sau mỗi 4 giờ (5000U heparin) hoặc 6 giờ một lần (7500U heparin). Tổng số tiền mỗi ngày là 36000U.
③ Tiêm dưới da không liên tục: Heparin được tiêm dưới da sau mỗi 4 giờ (5000U), 8 giờ (10000U) hoặc 12 giờ (20000U). Phải tránh tiêm bắp để ngăn ngừa tụ máu.
Heparin thường được sử dụng liên tục trong 9-10 ngày. Khi các yếu tố nguy cơ gây tắc mạch biến mất và bệnh nhân được di chuyển mà không có triệu chứng PTE, có thể sử dụng thuốc chống đông đường uống cùng với khi thuốc chống đông đường uống có tác dụng, có thể ngừng sử dụng heparin.
Heparin canxi (heparin trọng lượng phân tử thấp, LMWH) là một loại thuốc chống đông máu mới, cũng có thể được sử dụng trong điều trị PE trong những năm gần đây.
Simonneau và cộng sự đã chia ngẫu nhiên 612 bệnh nhân PE cấp tính có triệu chứng không được điều trị tiêu huyết khối thành nhóm heparin không phân đoạn tiêm tĩnh mạch và nhóm LMWH tiêm dưới da.
Nguy cơ tử vong, tái phát tắc mạch và xuất huyết sau 8 ngày là 2,9% và 3,0% ở hai nhóm, và 7,1% và 5,9% sau 90 ngày, cho thấy LMWH có tác dụng tốt hơn, nhưng không có sự khác biệt thống kê. LMWH có thể được tiêm dưới da mà không cần theo dõi trong phòng thí nghiệm, do đó ứng dụng thuận tiện hơn.
Biến chứng do heparin: chủ yếu là chảy máu, vị trí chảy máu thường ở rãnh da, sau đó là đường tiêu hóa, khoang sau phúc mạc hoặc nội sọ. Bất kỳ bất thường nào về đông máu, urê huyết , viêm gan do rượu, huyết áp tâm trương cao hơn 14,7kPa (110mmHg) hoặc tăng áp động mạch phổi nặng đều dễ bị chảy máu.
Vì vậy, khi sử dụng heparin để điều trị, PTT và thời gian đông máu phải được theo dõi để duy trì ở mức 1,5 đến 2 lần giá trị bình thường. Khi bị chảy máu, ngừng heparin ngay lập tức và sử dụng cùng một lượng protamine sulfate để chống lại heparin. Sau khi máu ngừng chảy, điều trị bằng một liều nhỏ heparin.
Chống chỉ định của heparin: xuất huyết não trong vòng 2 tháng, suy gan và thận , rối loạn chảy máu , loét dạ dày tá tràng hoạt động , phẫu thuật lớn (đặc biệt là phẫu thuật nội sọ và mắt) và phẫu thuật bán cấp trong vòng 10 ngày Viêm nội tâm mạc do vi khuẩn .
Do tình trạng đông máu nên sản phụ phải ngừng thuốc trong quá trình chuyển dạ và sinh nở do tình trạng đông máu cao, đặc biệt là những người dự định mổ lấy thai, nếu vẫn dùng thuốc từ 48 đến 72 giờ trước khi mổ thì nguy cơ chảy máu rất cao.
Nếu sau khi sinh không có vết mổ lớn và tử cung co hồi tốt thì có thể dùng heparin để chống đông trong vòng vài giờ sau khi sinh con, an toàn hơn nên uống thuốc 1 đến 2 ngày sau khi sinh con. Warfarin hoặc dicoumarin nói chung là từ 4 đến 6 tuần sau khi sinh.
(2) Thuốc đối kháng vitamin K: Đây là một loại thuốc chống đông máu đường uống thường được sử dụng, có thể ức chế các yếu tố đông máu phụ thuộc vào vitamin K. Hiện nay, ở Trung Quốc được sử dụng phổ biến nhất là viên nén acenocoumarin (thuốc chống đông máu mới), tác dụng nhanh, đạt cực đại từ 36 đến 48 giờ sau khi uống, liều đầu tiên là 2-4 mg và liều duy trì là 1-2 mg / ngày.
Dicoumarin hoặc dicoumarin ethyl ester (dicoumarin mới). Liều đầu tiên là 200 mg, uống 100 mg vào ngày hôm sau và 25 đến 75 mg mỗi ngày sau đó. Liều đầu tiên của warfarin là 15-20mg, ngày tiếp theo là 5-10mg, và liều duy trì là 2,5-5mg mỗi ngày.
Lượng duy trì thuốc chống đông đường uống nói trên được điều chỉnh theo hoạt tính của prothrombin để giữ ở mức 20% -30%. Dicoumarin, dicoumarin ethyl (dicoumarin mới) và warfarin cần một thời gian nhất định mới có tác dụng điều trị, do đó cần phối hợp heparin trong vài ngày, không ngừng dùng heparin cho đến khi thuốc uống chống đông máu có tác dụng.
Nói chung, thuốc uống chống đông máu cần kéo dài trong 3 tháng. Việc có tiếp tục dùng thuốc trong tương lai hay không phụ thuộc vào sự tồn tại của các yếu tố nguy cơ thuyên tắc và nguy cơ tiếp tục điều trị chống đông máu.
Warfarin được áp dụng trong 6 đến 11 tuần của thai kỳ có thể gây ra “bệnh phôi vô căn”, bao gồm: loạn sản xương mũi, loạn sản tầng sinh môn, bất thường hệ thần kinh trung ương, chảy máu thai nhi và trẻ sơ sinh và dị tật.
Dùng thuốc bất cứ lúc nào trong thai kỳ có thể gây chảy máu ở trẻ sơ sinh. Thuốc này chỉ được dùng sau khi sinh. Việc sử dụng dicoumarin trong thời kỳ mang thai cũng có thể gây chảy máu thai và không nên sử dụng.
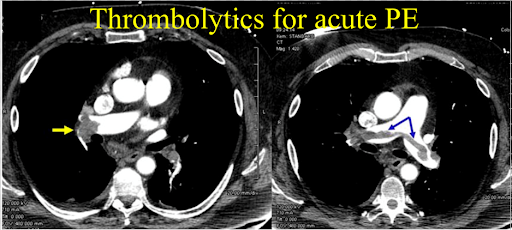
Liệu pháp tiêu huyết khối cho PE là tiến bộ chính trong những năm gần đây. Nó có thể làm tan huyết khối trong động mạch phổi, cải thiện tưới máu của mô phổi, giảm sức cản tuần hoàn phổi và áp lực động mạch phổi, cải thiện chức năng tim phải; làm tan huyết khối trong hệ thống tĩnh mạch sâu và giảm tắc mạch.
Nguồn, giảm tái phát PE, cải thiện chất lượng cuộc sống và tiên lượng lâu dài, vì vậy nó đã trở thành phương pháp điều trị ưu tiên. Nói chung, điều trị tiêu sợi huyết được sử dụng trong vòng 5 ngày sau khi thuyên tắc sẽ cho hiệu quả tốt hơn, phù hợp hơn với trường hợp thuyên tắc phổi khổng lồ cấp, lúc này có thể dùng heparin, hoặc có thể dùng heparin sau đợt điều trị.
Các loại thuốc thường được sử dụng bao gồm streptokinase (SK), urokinase (Anh) và mô alteplase (chất hoạt hóa plasminogen).
(1) Tải trọng urokinase là 4400U / kg, tiêm tĩnh mạch trong 10 phút, và sau đó 2200U / (kg · h) trong 12h; một chương trình tiêu huyết khối 2h khác có thể được xem xét: 20.000 U / kg trong 2h.
(2) Tải lượng streptokinase là 250.000 U, tiêm tĩnh mạch trong 30 phút, sau đó truyền tĩnh mạch liên tục với tốc độ 100.000 U / h trong 24 giờ. Streptokinase có tính kháng nguyên, do đó cần phải tiêm bắp diphenhydramine hoặc dexamethasone trước khi dùng thuốc để ngăn ngừa các phản ứng dị ứng.
(3) Alteplase (rt-PA): 50-100 mg tiêm tĩnh mạch trong 2 giờ. Không dùng heparin trong thời gian tiêu huyết khối bằng urokinase và streptokinase. Không có yêu cầu đặc biệt nào về việc có nên ngừng heparin trong quá trình tiêu huyết khối bằng alteplase (rt-PA) hay không.
Meneveau và những người khác ở Pháp đã cho 43 bệnh nhân bị PE diện rộng cấp tính truyền tĩnh mạch SK1500,000 U trong vòng 2 giờ, sau đó tiếp tục tiêm heparin 1000 U / h liên tục để giữ thời gian thromboplastin từng phần (APTT) bằng 2 đến 3 lần giá trị kiểm soát bình thường.
Sau 5 ngày chuyển sang thuốc uống chống đông trong 6 tháng, hiệu quả khá tốt, có thể dùng thường quy để điều trị PE cấp tính diện rộng.
UK thu được từ quá trình lọc nước tiểu bình thường và không có tính kháng nguyên. Nó được sử dụng rộng rãi ở Trung Quốc. Nói chung, nên tiêm 20.000 U / kg, tiêm tĩnh mạch trong khoảng 2 giờ, sau đó tiếp tục dùng heparin và sau đó uống warfarin để duy trì PT như một đối chứng bình thường. 1,5 đến 2,5 lần giá trị, thời gian ít nhất từ 4 đến 6 tháng.
Alteplase (rt-PA) là thuốc làm tan huyết khối chọn lọc thế hệ thứ hai, liều dùng được khuyến cáo là 50-100mg, truyền tĩnh mạch xong trong khoảng 2 giờ. Trong một nghiên cứu so sánh, Jezek phát hiện ra rằng alteplase (rt-PA) có thể cải thiện rối loạn huyết động và chức năng tim phải nhanh hơn SK hoặc UK trong 12-24 giờ trong vòng 2 giờ, điều này quan trọng hơn đối với một số bệnh nhân nặng. quan trọng. Nhược điểm là đắt tiền, khó được sử dụng rộng rãi hiện nay.
Sau khi điều trị tiêu huyết khối, nên đo thời gian prothrombin (PT) hoặc thời gian thromboplastin một phần đã hoạt hóa (APTT) sau mỗi 24 giờ. Khi mức độ thấp hơn hai lần giá trị bình thường, nên bắt đầu lại liệu pháp heparin tiêu chuẩn. Sau khi tiêu huyết khối, cần chú ý theo dõi động các khám lâm sàng và phụ trợ liên quan để đánh giá hiệu quả tiêu huyết khối.
Trong những năm gần đây, các học giả cũng đã tiến hành nghiên cứu về hiệu quả của việc tiếp tục chống đông và chống đông đơn thuần sau khi tiêu huyết khối. Konstantinides và cộng sự đã chọn 719 bệnh nhân có PE rất lớn mà không có rối loạn huyết động nặng và chia họ thành hai nhóm.
Tỷ lệ tử vong từ 1 đến 30 ngày ở nhóm tiêu huyết khối là 4,7%, thấp hơn đáng kể so với nhóm chưa tiêu (11,1%). Tỷ lệ tái phát thuyên tắc là 7,7% và 18,7% ở nhóm tiêu huyết khối và 18,7% ở nhóm chưa tiêu huyết khối, cho thấy rằng quá trình tiêu huyết khối tiếp tục với kháng đông. Tốt hơn kháng đông đơn thuần.
Các chống chỉ định tuyệt đối đối với liệu pháp tiêu huyết khối bao gồm xuất huyết tiêu hóa tích cực , xuất huyết nội sọ trong vòng 2 tháng và phẫu thuật sọ não và cột sống.
Chống chỉ định tương đối bao gồm phẫu thuật lớn trong vòng 10 ngày, sinh con, xuất huyết tiêu hóa nặng gần đây, suy gan và thận, chấn thương nặng , tăng huyết áp độ III và rối loạn chảy máu.
(1) Cắt nổi phổi: Theo báo cáo, tỷ lệ tử vong cao từ 65% đến 70%. Tuy nhiên, phẫu thuật này vẫn có thể cứu sống một số bệnh nhân và các chỉ định phẫu thuật phải được kiểm soát chặt chẽ:
① Chụp động mạch phổi chứng minh rằng 50% hoặc nhiều mạch máu phổi bị tắc nghẽn, và khối tắc nằm ở động mạch phổi chính hoặc động mạch phổi trái và phải;
② Đông máu và (hoặc ) Điều trị tan huyết khối không thành công hoặc có chống chỉ định;
③ Bệnh nhân vẫn bị giảm oxy máu nặng , sốc, tổn thương thận và não sau khi điều trị .
(2) Tắc mạch Cava: chủ yếu để ngăn ngừa tái phát tắc mạch, thậm chí gây nguy hiểm cho giường mạch phổi. Các phương pháp bao gồm kẹp phẫu thuật, thiết bị hình ô, phương pháp lưới, phẫu thuật gấp, v.v.
Sau khi tắc tĩnh mạch chủ, đường kính của các mạch tuần hoàn bàng hệ có thể tăng lên, các khối thuyên tắc có thể đi vào động mạch phổi qua tuần hoàn bàng hệ và huyết khối cũng có thể xuất hiện cục bộ trong dụng cụ chặn , do đó phải tiếp tục điều trị chống đông sau cuộc mổ.
Những thực phẩm nào tốt cho cơ thể khi bà bầu bị thuyên tắc phổi:
Chế độ ăn nên nhạt, ăn ít thức ăn giàu chất béo, cholesterol cao, đường và chất kích thích, ăn nhiều ngũ cốc, rau quả có chất xơ thô.
Khuyên dùng cho huyết áp và giảm béo: nấm đen, nấm, hành lá, hành tây, mầm tỏi, cần tây, rong biển, tảo bẹ, ngô, các sản phẩm từ đậu nành, táo gai, cà chua, dứa, chanh, táo, v.v.
Xem thêm: