Tổng quan về bệnh đậu mùa thường gặp
5 Tháng Mười Hai, 2020Đậu mùa là một bệnh truyền nhiễm nặng do vi rút đậu mùa gây ra, có khả năng lây...
Contents
Dịch sốt xuất huyết hay còn gọi là bệnh sốt xuất huyết dịch hay còn gọi là bệnh sốt xuất huyết có hội chứng thận là một bệnh truyền nhiễm quan trọng gây nguy hiểm cho sức khỏe con người, bệnh do virus sốt xuất huyết (Hantavirus) gây ra.


Đây là ổ dịch sốt xuất huyết tự nhiên với các loài gặm nhấm là nguồn lây nhiễm chính. Bệnh tình dục. Các biểu hiện lâm sàng chính là sốt , chảy máu, sung huyết , hạ huyết áp, sốc và tổn thương thận.
Virus gây sốt xuất huyết (EHFV) thuộc họ Bunyaviridae (Bunyaviridae), và Hantavirus (HV) ngày nay được gọi chung là Hantavirus (HV).
Virus dịch sốt xuất huyết là một loại virus RNA dạng màng, có hình tròn, hình bầu dục và hình dài, lõi của virus là RNA bộ gen và nucleocapsid, bên ngoài là lớp vỏ kép lipid, bề mặt là glycoprotein. 70 ~ 210nm.
Bộ gen virus dịch sốt xuất huyết, protein cấu trúc và chức năng của nó: Bộ gen của virus Hantavirus bao gồm 3 đoạn, L, M và S. Đoạn S mã hóa nucleoprotein của virus, có thể khiến cơ thể sản sinh ra các kháng thể không trung hòa, có vai trò nhất định trong việc bảo vệ miễn dịch. hiệu ứng.
Đoạn M mã hóa glycoprotein màng virus dịch sốt xuất huyết, bao gồm G1 và G2. Vùng G1 có phần chính của yếu tố quyết định kháng nguyên, và gen độc lực cũng có thể nằm trong vùng G1.
Glycoprotein có thể là vị trí chức năng chính để sản xuất kháng thể trung hòa, kháng thể ức chế quá trình đông máu, dung hợp tế bào và miễn dịch tế bào. Các glycoprotein của vi rút thuộc các loại huyết thanh khác nhau là khác nhau.
Độc lực của vi rút dịch sốt xuất huyết thuộc các loại huyết thanh khác nhau và độc lực của các chủng khác nhau của cùng một kiểu huyết thanh cũng khác nhau, dẫn đến các loại huyết thanh của vi rút khác nhau về căn nguyên, dịch tễ học và biểu hiện lâm sàng.
Có cơ sở cho sự khác biệt dịch sốt xuất huyết. Đoạn L mã hóa protein L, chủ yếu là protein polymerase (hay men phiên mã) của virus, đóng vai trò chính trong quá trình sao chép của virus.
Giai đoạn dịch sốt xuất huyết sốt cần được phân biệt với nhiễm trùng đường hô hấp trên, cúm, nhiễm trùng huyết , sốt thương hàn, bệnh leptospirosis, viêm dạ dày ruột cấp tính và lỵ trực khuẩn.
Bệnh nhân dịch sốt xuất huyết có đốm xuất huyết trên da cần được phân biệt với ban xuất huyết giảm tiểu cầu và protein niệu nên phân biệt với bể thận cấp Cần phân biệt viêm thận với viêm cầu thận cấp, đau bụng phân biệt với viêm ruột thừa cấp, viêm túi mật cấp, xuất huyết tiêu hóa cần phân biệt với chảy máu loét, ho ra máu cần phân biệt với giãn phế quản, ho ra máu do lao, sốc cần phân biệt với các bệnh nhiễm trùng khác.

Phân biệt dịch sốt xuất huyết sốc tình dục và thiểu niệu với viêm thận cấp và suy thận cấp do các nguyên nhân khác. Cần phân biệt rõ ràng với chảy máu do loét dạ dày tá tràng, ban xuất huyết giảm tiểu cầu và DIC do các nguyên nhân khác.
Bệnh này có biểu hiện lâm sàng điển hình. Và quá trình duy nhất của bệnh, cũng như xét nghiệm huyết thanh học, v.v., tất cả đều giúp xác định.
1. Giai đoạn sốt dịch sốt xuất huyết
(1) Xie Yu Wei điểm: các triệu chứng cảm và sốt, nhức đầu, đau lưng, đau quặn thắt lưng, không có mồ hôi hoặc ra mồ hôi nhẹ, miệng, mặt đỏ bừng, mắt đỏ, phù nề nhẹ, lớp phủ lưỡi trắng mỏng, chất lưỡi đỏ, mạch nổi con số.
(2) Vị nhiệt thuộc khí: các chứng nhiệt khát mạnh, mồ hôi dày, mắt đỏ, tiểu đỏ, táo bón, chất lưỡi đỏ, lông nhờn, mạch to.
(3) Nhiệt vào trại và huyết: Khí và trại bốc cháy: Triệu chứng nóng mạnh, khát nước, bứt rứt khó chịu, nổi đốm da, thậm chí có lẫn máu trong phân, lẫn máu trong phân, mê sảng hoặc co giật, lưỡi đỏ thẫm, mạch sác .
2. Tụt huyết áp
(1) Ngất do nhiệt: gặp trong giai đoạn đầu của hạ huyết áp. Các triệu chứng bao gồm tay và chân lạnh, rốn nóng rát, sốt, khát nước, khó chịu, xuất thần, tím tái môi, buồn nôn, táo bón, nước tiểu vàng hoặc đổ mồ hôi mà không giảm nhiệt, lưỡi đen và khô, lớp phủ đen vàng, mạch căng Đếm hoặc đếm cẩn thận.
(2) Hanjue: đóng bên trong và sa bên ngoài. Triệu chứng: ớn lạnh, chân tay lạnh, vã mồ hôi lạnh, co quắp nhưng không khát, hơi mệt, nước da xanh xao , môi tím tái , chất lưỡi nhợt , lông vàng, mạch yếu.
3. thiểu niệu
(1) Can uất nhiệt trệ dịch sốt xuất huyết: Chứng thiểu niệu, chóng mặt, nhức đầu, suy nhược toàn thân hoặc buồn ngủ hoặc mê sảng, thậm chí có thể chóng mặt, môi lưỡi khô đỏ, lông đen vàng dày, mạch trầm nhược .
(2) Thận âm suy: triệu chứng suy cực, bơ phờ, đau lưng, tiểu ít hoặc vô niệu hoàn toàn, buồn bực mất ngủ, miệng họng khô, lưỡi đỏ, mạch hư nhược.
(3) Phế nhiệt xâm phạm phổi: chứng thiểu niệu, toàn thân phù nề, tim đập nhanh và suyễn, nhiều đờm và tiết nước bọt, chóng mặt, nhức đầu, lưỡi nhợt, lông trắng, mạch trơn.
Được thành lập bởi nhóm chuẩn bị cho dịch sốt xuất huyết trong Hội nghị chuyên đề quốc gia về phòng ngừa và điều trị các bệnh truyền nhiễm năm 1979
1. Chẩn đoán sớm dịch sốt xuất huyết
Phát hiện sớm dịch sốt xuất huyết, chẩn đoán sớm và điều trị sớm và cấp cứu là chìa khóa để phòng và điều trị bệnh viêm màng não tủy (sau đây gọi là viêm màng não mủ) và giảm tỷ lệ tử vong.
Phát hiện sớm bệnh nhân dịch sốt xuất huyết nghi ngờ mắc não mô cầu, có biện pháp cách ly kịp thời, điều trị bằng thuốc sulfa đủ liệu trình, đủ liều để khống chế bệnh phát triển, loại bỏ nguồn lây.
1. Vào mùa dịch sốt xuất huyết (mùa đông xuân) và vùng có dịch sốt xuất huyết, bệnh nhân sốt đột ngột, khó chịu toàn thân, nhức đầu, đau họng, ho, nghẹt mũi và các triệu chứng khác của viêm đường hô hấp trên thì được coi là trường hợp nghi ngờ viêm màng não và chú ý đến diễn biến các triệu chứng của bệnh nhân.
Khi có các dịch sốt xuất huyết điển hình ở da và niêm mạc thì có thể chẩn đoán là viêm màng não.
2. Lưu ý rằng trẻ dưới hai tuổi khác với các lứa tuổi khác, đôi khi sốt không rõ ràng, thường biểu hiện như dễ bị trớ; quấy khóc, bứt rứt, la hét lớn, bỏ bú, nôn trớ , mắt lờ đờ, co giật, v.v.
Bregma không nhất thiết phải sưng và căng và có thể không xuất hiện kích ứng màng não . Cần kiểm tra cẩn thận các điểm xuất huyết trên da và niêm mạc.
3. Vào mùa dịch dịch sốt xuất huyết, không vì lý do gì khác để giải thích tình trạng khó chịu, hôn mê, da tái nhợt, đầu chi lạnh của bệnh nhân, như bệnh viêm màng não do não mô cầu dễ phát bệnh trong thời gian ngắn để bùng phát. Các trường hợp suy tuần hoàn loại .
2. Chẩn đoán dịch sốt xuất huyết
(1) Bình thường
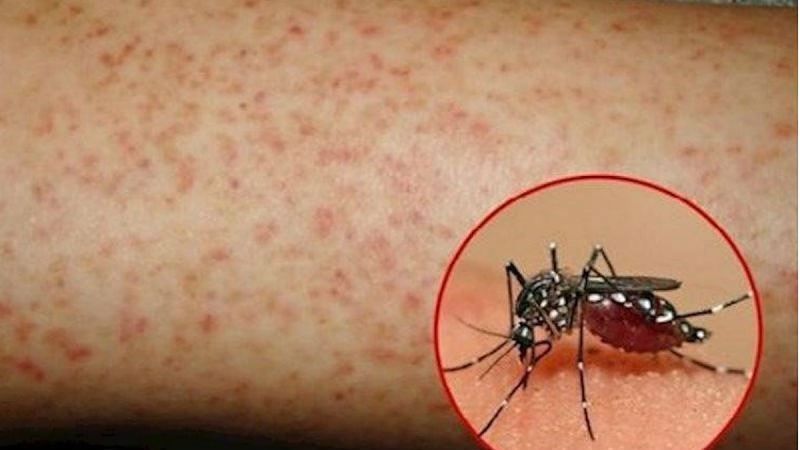
1. Khởi phát cấp tính, sốt, nhức đầu, bứt rứt, kèm theo các triệu chứng viêm đường hô hấp trên, hầu hết bệnh nhân có các nốt xuất huyết trên da, rải rác trên thân và các chi
Ban đầu là các dát đỏ, sau nhanh chóng chuyển thành các kích thước khác nhau, mép không đều, Các điểm xuất huyết màu đỏ sẫm cũng có thể xuất hiện trên kết mạc và niêm mạc miệng.
2. Khi có các triệu chứng và dấu hiệu dịch sốt xuất huyết của viêm màng não, nhức đầu dữ dội, nôn trớ, lừ đừ, lừ đừ, bứt rứt, mê sảng, trẻ có thể co giật, chống cổ (không rõ đối với trẻ dưới 5 tuổi), Klinefelter Dấu hiệu và dấu hiệu của Brucella là dương tính.
3. Trong suốt quá trình dịch sốt xuất huyết, nhịp thở, mạch và huyết áp vẫn bình thường, và anh ta tỉnh táo.
(Hai) bạo lực
1. Sốc (loại suy tuần hoàn): Sốc thường xảy ra trong khoảng 24 giờ sau khi khởi phát, bệnh tiến triển nhanh.
①Một số triệu chứng nhiễm trùng và nhiễm độc ; biểu hiện là sốt cao (đôi khi nhiệt độ cơ thể không cao hoặc thấp hơn bình thường), teo tâm thần cực độ, rối loạn ý thức các mức độ khác nhau và đôi khi co giật.
②Những điểm xuất huyết trên da phát triển nhanh chóng hoặc bầm máu có thể hợp thành từng mảng, hoặc thậm chí hoại tử.
③Các triệu chứng của suy tuần hoàn: sớm, nước da nhợt nhạt, chân tay lạnh, tím tái nhẹ ở môi hoặc ngón tay và ngón chân (không phải do mất nước hoặc lạnh), huyết áp giảm nhẹ hoặc dao động đáng kể, mạch nhanh nhưng mạnh và tiểu Số lượng hơi ít và động mạch cơ hơi co thắt.
Giai đoạn muộn dịch sốt xuất huyết: nước da nhợt nhạt, tứ chi lạnh hoặc sần sùi (gần đầu gối và khuỷu tay), da phồng lên, nổi mẩn đỏ, tím tái rõ ràng ở môi, vùng môi, ngón tay và ngón chân , mạch nhanh, tiếng tim thấp hoặc nhịp phi mã, huyết áp

Rõ ràng là giảm hoặc không phát hiện được, chênh lệch áp lực mạch nhỏ (≤20mmHg), lượng nước tiểu giảm đáng kể hoặc vô niệu, và động mạch cơ rõ ràng là co thắt.
④ Có thể biến chứng dịch sốt xuất huyết do sốc phổi, suy tim cấp hoặc suy thận.
2. Loại viêm não, các biểu hiện sau thường xuất hiện trong vòng 1 đến 2 ngày sau khi bị bệnh:
① Biểu hiện nhiễm trùng, nhiễm độc rõ rệt: biểu hiện như sốt cao, da xanh xao, lờ đờ, nhìn chằm chằm;
② Kích ứng màng não, chủ yếu là da, Các điểm chảy máu niêm mạc, mặc dù sau khi điều trị kháng sinh, rối loạn ý thức nặng dần, kích thích màng não có thể biến mất trong hôn mê sâu ;
③ Biểu hiện của tăng áp lực nội sọ: các triệu chứng và dấu hiệu của tăng áp lực nội sọ do phù não.
Ngoài ra còn có các giai đoạn phát triển sớm (nhẹ) và muộn (nặng) dịch sốt xuất huyết, chủ yếu bao gồm các biểu hiện sau: đau đầu dữ dội và không thể chịu nổi, bồn chồn hoặc hưng cảm, có thể có nhiều tia và nôn mửa, da nhanh chóng chuyển sang màu xám nhợt nhạt; rối loạn ý thức.
Sâu hơn, với tình trạng hôn mê nông hoặc sâu, co giật thường xuyên hoặc liên tục; tăng căng cơ, tê cứng chi kịch phát hoặc dai dẳng lúc đầu, xoay trong của chi trên và cứng chi dưới kéo dài cho đến khi phản xạ góc vòm.
Khi bị dịch sốt xuất huyết, sức căng cơ giảm và các cơ toàn thân giãn ra; huyết áp tăng nhiều, chênh lệch áp suất mạch có thể tăng. Mạch và nhịp thở của bệnh nhân người lớn có thể tăng ở giai đoạn đầu, chậm lại ở giai đoạn muộn, ở trẻ em không rõ; đồng tử to đột ngột ở giai đoạn đầu.
Các cạnh nhỏ, không đều, phát triển thành hai trường hợp có kích thước không bằng nhau (trong trường hợp thoát vị rãnh khía) hoặc to ra ở cả hai bên (trong trường hợp thoát vị foramen magnum), phản xạ ánh sáng chậm hoặc biến mất, thị lực cố định (hầu hết hướng xuống dưới dạng hoàng hôn) Occasionally
Đôi khi hướng lên trên), rung giật nhãn cầu có thể nhìn thấy, ptosis, co thắt động mạch võng mạc, uốn cong tĩnh mạch, phù gai thị thông thường hoặc biến mất.
Suy hô hấp trung ương là một trong những biểu hiện của dịch sốt xuất huyết. Biểu hiện chủ yếu là các dạng hô hấp không đều, thở giống như thở dài hoặc thở thủy triều (độ sâu không đồng đều) trong giai đoạn đầu, và dần dần phát triển thành tăng thông khí trung ương (thở nhanh và nông, lên đến 30-60 lần / phút ở người lớn).
Thở ngắt quãng (thở của Biot), thở giống như thở và cuối cùng là thở cử động hàm dưới (thở không hiệu quả) và ngừng thở. Khi bị thoát vị foramen magnum, những thay đổi trong nhịp hô hấp diễn ra rất nhanh và có thể bị ngừng thở đột ngột.
3. Loại hỗn hợp: loại có cả hai loại trên.
3. Kiểm tra phòng thí nghiệm dịch sốt xuất huyết
1. Hình ảnh máu dịch sốt xuất huyết: Số lượng bạch cầu ở máu ngoại vi từ 10.000 đến 20.000, bạch cầu đa nhân trung tính chiếm hơn 80%.
2. Chọc dò dịch não tuỷ: ban đầu thấy trong, sau đục hoặc như mủ khoảng 12 đến 24 giờ, số lượng bạch cầu trên 500, thậm chí hơn 10.000, chủ yếu là bạch cầu đa nhân trung tính, hàm lượng protein tăng, và lượng đường giảm (tĩnh mạch Khi truyền glucose vào tĩnh mạch, lượng đường trong dịch não tuỷ thấp hơn 40% đường huyết hiện tại).
Kiểm tra chất nhờn dịch sốt xuất huyết cho thấy song cầu khuẩn Gram âm, và nuôi cấy vi khuẩn có thể phân lập được não mô cầu. Chú ý kiểm tra kịp thời (soi và cấy) để tránh hiện tượng tự tiêu của vi khuẩn.
Bệnh nhân dịch sốt xuất huyết đã điều trị bằng thuốc kháng khuẩn không thường xuyên cho kết quả xét nghiệm dịch não tủy không điển hình, phết tế bào và cấy thường âm tính.
3. Soi vết chảy máu da: chọn vết chảy máu da có cùng kích thước và màu đỏ tươi, khử trùng và lau khô bằng cồn, sau đó chà bằng nước muối vô trùng, nhẹ nhàng chọc vào vết chảy máu bằng kim vô trùng, lấy một ít máu và dịch mô cho
Phế liệu đã được làm khô trong không khí và nhuộm màu để tìm song cầu khuẩn Gram âm, nhưng nó thiếu khả năng xác định vi khuẩn và chỉ mang tính chất tham khảo. Nếu cấy vi khuẩn vết máu được thực hiện, nó có ý nghĩa chẩn đoán bệnh.
4. Cấy vi khuẩn máu.
5. Khi có điều kiện, xét nghiệm miễn dịch có thể được sử dụng để hỗ trợ và cải thiện chẩn đoán, bao gồm các phương pháp như điện di miễn dịch đối lưu, ngưng kết máu gián tiếp, ức chế ngưng kết máu, ngưng kết ngược, ngưng kết mủ, ngưng kết bột cacbon và kháng thể miễn dịch huỳnh quang.
Điều kiện để chẩn đoán bệnh nhân dịch sốt xuất huyết là: biểu hiện lâm sàng, tham khảo dữ liệu dịch tễ, cuối cùng là chẩn đoán theo xét nghiệm bệnh học.
Chẩn đoán dịch sốt xuất huyết dựa trên:
Vào mùa dịch, nếu sốt cao, nôn, đau đầu kèm theo thay đổi tinh thần, khám thực thể thấy da và niêm mạc có chấm xuất huyết, bầm máu, kích thích màng não thì có thể chẩn đoán lâm sàng ban đầu.
Việc chẩn đoán phụ thuộc vào việc khám dịch não tủy và phát hiện vi khuẩn gây bệnh, và việc kiểm tra miễn dịch có lợi cho việc chẩn đoán sớm.
Dấu hiệu dịch sốt xuất huyết:
(1) Bình thường
Nó chiếm khoảng 90% tổng số bệnh nhân, theo quá trình phát triển của nó có thể chia làm 3 giai đoạn: viêm đường hô hấp trên, nhiễm trùng huyết và viêm màng não.
1. Trong giai đoạn nhiễm trùng đường hô hấp trên, hầu hết bệnh nhân không có triệu chứng, một số bệnh nhân dịch sốt xuất huyết đau họng, xung huyết niêm mạc mũi họng và tăng tiết dịch; cấy dịch ngoáy mũi họng tìm vi khuẩn gây bệnh, nhìn chung khó chẩn đoán.
2. Sốt đột ngột, ớn lạnh, ớn lạnh, nhức đầu, chán ăn và thờ ơ ở bệnh nhân nhiễm trùng huyết. Trẻ mới biết đi thường khóc, ồn ào và bồn chồn. Da quá mẫn cảm và co giật, v.v.
Một số ít bệnh nhân bị đau khớp và viêm khớp. 70% bệnh nhân có chấm xuất huyết hoặc bầm máu da và niêm mạc, xuất hiện ở da và niêm mạc toàn thân, với kích thước khoảng 1 ~ 2mm đến 1cm.
Trong những trường hợp nặng, chấm xuất huyết và bầm máu có thể nhanh chóng mở rộng và hoại tử da quy mô lớn ở trung tâm do huyết khối. Khoảng 10% bệnh nhân có thể thấy herpes simplex quanh môi và những nơi khác, thường xảy ra khoảng 2 ngày sau khi bị bệnh.
Một số ít bệnh nhân có lách to. Hầu hết bệnh nhân bị viêm màng não trong vòng 1 đến 2 ngày.
3. Bệnh nhân dịch sốt xuất huyết có sốt cao dai dẳng và nhiễm độc huyết, xuất huyết và bầm máu khắp cơ thể, nhưng các triệu chứng thần kinh trung ương nặng hơn.
Do tăng áp lực nội sọ, bệnh nhân bị đau đầu từng cơn, thường xuyên nôn mửa, huyết áp tăng và mạch chậm hơn, thường bị dị ứng da, sợ ánh sáng, hưng cảm và co giật.
Sau 1 đến 2 ngày, bệnh nhân dịch sốt xuất huyết hôn mê mê sảng, có thể suy hô hấp hoặc tuần hoàn. Các rễ thần kinh bị kích thích và cứng cổ, dấu hiệu Klebowski và dấu hiệu Brucella là dương tính và các dấu hiệu kích thích màng não khác, trong trường hợp nặng có thể thấy phản xạ.
Trẻ sơ sinh có vết khâu sọ và ống trước, thần kinh trung ương chưa trưởng thành và biểu hiện lâm sàng thường không điển hình. Ngoài sốt cao, bỏ bú, quấy khóc, co giật, ho và tiêu chảy thường gặp hơn người lớn và có thể không có kích ứng màng não.
Hầu hết các ống khói phía trước đều nhô ra, giúp ích rất nhiều cho việc chẩn đoán, nhưng đôi khi vết lõm xuất hiện do thường xuyên bị nôn và mất nước.
(2) Bệnh nặng dịch sốt xuất huyết
Một số ít bệnh nhân dịch sốt xuất huyết khởi phát đột ngột, tình trạng nguy hiểm, nếu không được cấp cứu kịp thời thường tử vong trong vòng 12 đến 48 giờ, nguyên nhân trực tiếp dẫn đến tử vong là DIC, suy hô hấp trung ương, thoát vị não, suy đa tạng.
1. Nhiễm trùng huyết não mô cầu nặng (còn gọi là nhiễm trùng huyết tối cấp)
dịch sốt xuất huyết phổ biến hơn ở trẻ em, nhưng các trường hợp người lớn đã tăng lên trong những năm gần đây. Khởi đầu là sốt cao, đau đầu và nôn mửa. Triệu chứng ngộ độc rất nghiêm trọng, tinh thần vô cùng sa sút, có thể rối loạn ý thức với mức độ nặng nhẹ khác nhau và co giật.
Thường trong vòng 12 giờ, dịch sốt xuất huyết xuất hiện các chấm xuất huyết và bầm máu khắp cơ thể, nhanh chóng mở rộng và kết lại thành một lớp màng có hoại tử dưới da. Tiếp theo là nước da nhợt nhạt, da trắng hồng, chân tay lạnh, môi và ngón tay tím tái, mạch đập nhanh, huyết áp giảm nhanh hoặc không phát hiện được, mạch đập nhỏ, …
Suy tuần hoàn ngoại vi hoặc kèm theo khó thở và giảm lượng nước tiểu Hoặc không có nước tiểu, thậm chí hôn mê. Hầu hết các dấu hiệu kích ứng màng não đều không có, và dịch não tủy hầu như rõ ràng, chỉ tăng nhẹ số lượng tế bào.
Cấy máu và bầm máu hầu hết đều dương tính và các xét nghiệm dịch sốt xuất huyết trong phòng thí nghiệm có thể xác nhận sự hiện diện của DIC.
2. Viêm não mô cầu nặng (còn gọi là viêm não mô cầu bùng phát) dịch sốt xuất huyết
Nó cũng phổ biến hơn ở trẻ em. Khởi phát đột ngột, sốt cao đột ngột, đau đầu dữ dội, khó chịu, nôn mửa, xanh xao hoặc tím tái, co giật thường xuyên, sau đó hôn mê.
Huyết áp không tăng, nhịp mạch rất chậm, tăng trương lực cơ hoặc toàn thân cứng đờ, thậm chí có phản xạ đau thắt ngực. Kích ứng màng não và phản xạ bệnh lý là dương tính, và có thể thấy phù gai thị trên nền. Một số bệnh nhân dịch sốt xuất huyết phát triển chứng thoát vị não.
Thoát vị màng đệm gây ra bởi màng treo thùy thái dương hoặc hồi hải mã thoát vị vào trong khoang. Nó có thể chèn ép màng não và dây thần kinh vận động cơ, làm cho đồng tử giãn ra, phản ứng với ánh sáng biến mất và nhãn cầu bị cố định hoặc bắt cóc.
Các chi bên bị liệt, sau đó là suy hô hấp. Thoát vị foramen magnum có thể chèn ép ống tủy, và suy hô hấp sẽ sớm xuất hiện, biểu hiện là tốc độ thở và độ sâu không đồng đều, ngưng thở, thở thút thít, v.v. Trước khi xuất hiện suy hô hấp do dịch sốt xuất huyết, có thể có các dấu hiệu sau:
① Da xanh xao. Thường xuyên bị nôn mửa, đau đầu dữ dội, khó chịu.
② Tình trạng hôn mê đột ngột, co giật liên tục và căng cơ tiếp tục tăng.
③ Kích thước đồng tử; không bằng nhau, giảm hoặc to ra đáng kể, các cạnh không đều, phản ứng chậm với ánh sáng hoặc biến mất, nhãn cầu cố định.
④Thay đổi nhịp hô hấp.
⑤ Huyết áp tăng cao.
3. Loại hỗn hợp ECM nặng
Khởi phát đột ngột, với các triệu chứng ban xuất huyết tối cấp và suy tuần hoàn ngoại vi, đồng thời kèm theo các triệu chứng tăng áp lực nội sọ như co giật nhiều lần, tăng trương lực cơ, hôn mê.
(3) Nhiễm trùng huyết mãn tính;
Hiếm khi có nhiều bệnh nhân dịch sốt xuất huyết người lớn hơn. Quá trình của bệnh kéo dài khoảng 10 tuần đến 6 tháng. Bệnh nhân thường sốt từng cơn, bầm máu lặp đi lặp lại và phát ban viêm mạch máu, đau khớp đầu gối và cổ tay, và lách to.
Chẩn đoán chủ yếu dựa vào cấy máu trong thời kỳ sốt và thường phải khám nhiều lần mới có kết quả dương tính.
Tỷ lệ phết tế bào xuất huyết dương tính không cao. Đôi khi nó có thể phát triển thành viêm màng não mủ hoặc viêm nội tâm mạc trong quá trình bệnh và làm cho tình trạng bệnh trở nên trầm trọng hơn.
Phòng thí nghiệm chẩn đoán dịch sốt xuất huyết:
Tuy nhiên, dịch sốt xuất huyết không nên để quá lâu, nếu không vi khuẩn gây bệnh sẽ dễ tự tiêu và ảnh hưởng đến việc kiểm tra. 2. Cấy vi khuẩn có thể chọn dịch não tuỷ, máu, điểm chảy máu da hoặc bệnh phẩm mũi họng để nuôi cấy.
Cấy máu dịch sốt xuất huyết tỷ lệ dương tính thấp nhưng rất quan trọng để chẩn đoán nhiễm trùng huyết thông thường, nhiễm trùng huyết não mô cầu nặng và nhiễm trùng huyết mãn tính, vì vậy cần chú ý lấy máu cấy vi khuẩn trước khi bôi thuốc kháng khuẩn, nên lấy máu xét nghiệm nhiều lần.
Dịch não tủy phải được ly tâm trong ống nghiệm vô trùng và cấy trực tiếp cặn lắng. Có thể khẳng định chẩn đoán bằng cấy máu dương tính, máu và dịch não tủy.
Cấy ngoáy mũi họng cũng có thể cho kết quả khả quan nhưng nó chỉ có giá trị tham khảo để chẩn đoán dịch sốt xuất huyết.
dịch sốt xuất huyết có độ đặc hiệu và độ nhạy cao, và Không bị ảnh hưởng bởi điều trị bằng kháng sinh, đây là một phương pháp đơn giản, nhanh chóng, nhạy và đặc hiệu để chẩn đoán viêm màng não.
Axit lactic, lactate dehydrogenase, β2-microglobulin, fibronectin, TNF, IL-1, v.v. trong dịch não tủy của bệnh nhân viêm màng não thường tăng lên, điều này giúp ích cho việc phân biệt não với não bị bệnh và ước tính tiên lượng, nhưng không thể phân biệt được đâu.
Do một loại vi khuẩn sinh mủ gây ra dịch sốt xuất huyết.
Chẩn đoán phân biệt dịch sốt xuất huyết:
1. Viêm màng não mủ khác: Có thể phân biệt sơ bộ theo đường xâm nhập. Viêm màng não do phế cầu hầu hết xảy ra trên cơ sở viêm phổi và viêm tai giữa; Viêm màng não do tụ cầu chủ yếu xảy ra trong quá trình nhiễm trùng huyết do tụ cầu;
Viêm màng não do trực khuẩn Gram âm chủ yếu xảy ra sau phẫu thuật não; Viêm màng não do trực khuẩn cúm chủ yếu xảy ra ở trẻ sơ sinh và trẻ nhỏ Viêm màng não do E. coli chủ yếu xảy ra ở trẻ sơ sinh
Viêm màng não do Pseudomonas aeruginosa thường thứ phát sau chọc dò thắt lưng, gây mê, chụp mạch hoặc phẫu thuật. Dịch não tủy và cấy máu có thể xác định chẩn đoán.
2. Dịch viêm não Nhật Bản: Mùa khởi phát chủ yếu từ tháng 7 đến tháng 9, nhu mô não bị tổn thương nặng, hôn mê và co giật nhiều hơn, da nhìn chung không có chấm xuất huyết, dịch não tủy rõ hơn, số lượng tế bào hầu hết dưới 0,5 × 109 / L.
Định lượng đường và protein là bình thường hoặc cao hơn một chút, và clorua là bình thường. Phát hiện IgM đặc hiệu trong huyết thanh và dịch não tủy có thể được sử dụng để chẩn đoán sớm.
3. Lỵ trực khuẩn độc: Mùa khởi phát là mùa hạ và mùa thu, chủ yếu gặp ở trẻ em. Khởi phát đột ngột, sốt cao, co giật, li bì, hôn mê, sốc nhanh và suy hô hấp.
Các triệu chứng đường ruột nhẹ và thậm chí không tiêu chảy. Không có chấm xuất huyết và mụn rộp, kích ứng đa số màng não, khám dịch não tủy bình thường. Có thể nhìn thấy chất nhầy khi dịch thụt rửa bằng nước muối lạnh, và có những đống mủ và hồng cầu dưới kính hiển vi, và trực khuẩn lỵ đã phát triển trong môi trường nuôi cấy.
4. Viêm màng não mủ: Khi bệnh nhân nhiễm trùng cấp tính, sốt thương hàn, viêm phổi thùy, và sốt rét do falciparum có độc tính, có thể xảy ra kích ứng màng não, nhưng dịch não tủy vẫn bình thường ngoại trừ áp lực hơi cao.
1. Chảy máu khoang, nôn trớ, và máu trong phân là phổ biến nhất, có thể gây sốc thứ phát, chảy máu ổ bụng , chảy máu mũi và âm đạo, v.v.
2. Biến chứng hệ thần kinh trung ương bao gồm viêm não và viêm màng não do vi rút xâm nhập vào hệ thần kinh trung ương ở giai đoạn đầu khởi phát , phù não do sốc, rối loạn đông máu , mất cân bằng điện giải và hội chứng tăng thể tích trong giai đoạn sốc và thiểu niệu ,
Bệnh não do tăng huyết áp và xuất huyết nội sọ có thể gây nhức đầu, nôn mửa , lú lẫn, co giật, thay đổi nhịp thở hoặc liệt nửa người, vv Khám CT có thể giúp chẩn đoán trên.
(1) Hội chứng suy hô hấp cấp (ARDS): Đây là tình trạng tổn thương mao mạch phổi. Tính thấm tăng lên làm cho các kẽ phổi chứa một lượng lớn chất lỏng. Ngoài ra, huyết khối của các vi mạch trong phổi và giảm sản xuất chất hoạt động bề mặt phế nang có thể góp phần gây ra ARDS.
Biểu hiện lâm sàng là khó thở, 30 – 40 nhịp / phút, giai đoạn đầu không có tím tái và ran ẩm rõ rệt, đến giai đoạn giữa có thể xuất hiện tím tái, phổi có thể nghe thấy tiếng thở phế quản và ran ẩm.
X-quang phổi thấy có đôi. Bóng đốm bên hoặc bong vảy, bóng dày trong trường phổi, rìa mỏng, giống như kính mài, phân tích khí máu, phân áp oxy động mạch (Pa02) giảm xuống dưới 8,0kPa (60mmHg) và giảm dần, áp lực riêng phần động mạch phế nang rõ ràng Tăng lên, lên đến 4.0kPa (30mmHg) hoặc hơn. Thường gặp trong sốc và thiểu niệu.
Gần đây, Hoa Kỳ đã báo cáo hội chứng phổi Hantavirus ở New Mexico và những nơi khác, với dịch sốt xuất huyết ARDS là biểu hiện chính, thường xảy ra vào ngày thứ 2 đến thứ 6 kể từ ngày khởi phát Anh tử vong do suy hô hấp cấp do suy hô hấp.
(2) Suy tim
: Có thể do tổn thương mao mạch phổi, lượng dịch trong phế nang nhiều, thể tích nhiều hoặc do tổn thương cơ tim, biểu hiện chính là tăng nhịp thở, ho khạc đờm có bọt màu hồng, tím tái và toàn phổi có ran nổ.
4. Sốt xuất huyết do tràn dịch màng phổi và xẹp phổi phổ biến hơn Kanerva đã kiểm tra 125 trường hợp HFRS do PUUV và thấy rằng 28% bệnh nhân có tràn dịch màng phổi hoặc xẹp phổi, trong khi phù phổi rất hiếm.
Những bệnh nhân dịch sốt xuất huyết bị giảm protein máu rõ ràng , vì vậy người ta tin rằng sự rò rỉ và viêm mao mạch có thể là nguyên nhân gây ra các bất thường ở phổi.
5. Nhiễm trùng thứ phát thường gặp ở thiểu niệu và đa niệu sớm. Nhiễm trùng phổi và đường tiết niệu và nhiễm trùng huyết thường gặp hơn do giảm chức năng miễn dịch và đặt ống thông, dễ gây sốc thứ phát và làm nặng thêm tình trạng bệnh.
6. Vỡ thận tự phát hầu hết xảy ra ở giai đoạn thiểu niệu, nguyên nhân là do xuất huyết tủy thận nặng, thường do buồn nôn, nôn hoặc ho, làm tăng áp lực trong ổ bụng hoặc lồng ngực đột ngột, làm tăng áp lực trong mạch máu thận và thúc đẩy chảy máu.
Khi ngồi dậy hoặc trở mình đột ngột sẽ khiến cơ psoas co cứng mạnh, thận dễ gây vỡ thận, biểu hiện lâm sàng là đau đột ngột vùng thắt lưng hoặc bụng , trường hợp nặng huyết áp tụt, mồ hôi lạnh chảy ròng ròng, máu chảy xuống khoang bụng có thể bị
Có kích thích phúc mạc và máu tươi khi chọc dò ổ bụng. Siêu âm B có thể tìm thấy mức chất lỏng xung quanh thận và khối bụng. Nếu phẫu thuật kịp thời có thể giảm tỷ lệ tử vong.
7. Tổn thương tim và suy tim Virus Hantavirus có thể xâm nhập vào cơ tim và gây tổn thương cơ tim, trên lâm sàng thường gặp nhịp tim chậm, loạn nhịp tim Do hội chứng tăng thể tích tuần hoàn, phù phổi… làm cho cơ tim bị quá tải và có thể bị suy tim. .
8. 4% ~ 60% bệnh nhân bị tổn thương gan có ALT tăng cao, và một số ít bệnh nhân bị vàng da hoặc tổn thương gan rõ ràng. Tổn thương gan thường gặp hơn trong nhiễm trùng SEOV, nguyên nhân là do vi rút làm tổn thương gan.
9. Hôn mê nonketotic HyperosmolarMột số rất nhỏ bệnh nhân HFRS ở giai đoạn thiểu niệu hoặc đa niệu có biểu hiện thờ ơ, đáp ứng chậm , hôn mê hoặc thậm chí hôn mê, và lượng đường trong máu tăng đáng kể, thường lớn hơn 22,9-33,6mmol / L, natri máu> 145mmol / L, xeton nước tiểu âm tính và thâm nhập huyết tương Áp lực> 350mmol / L,
Nguyên nhân là do giảm bài tiết insulin của tế bào β tuyến tụy ở bệnh nhân HFRS, hoặc sử dụng quá nhiều glucocorticoid, bổ sung đường tĩnh mạch, bổ sung quá nhiều natri và bài niệu quá mức dẫn đến mất nước.


【Phòng ngừa dịch sốt xuất huyết】
(1) Xạ hóa và phân hóa là chìa khóa để ngăn chặn đại dịch của bệnh này. Ở những vùng có dịch bệnh, chúng ta phải tổ chức mạnh mẽ quần chúng thực hiện đồng thời khử phân trong thời gian quy định,
Chọn thời điểm phân hóa là lúc cao điểm của dịch (5-6) Tiến hành trước tháng 10 và tháng 10 đến tháng 12), trọng tâm là diệt chuột nhà vào mùa xuân và diệt chuột hoang đầu mùa đông.
Hiện nay, các phương pháp thường được sử dụng là phương pháp cơ học và phương pháp mồi độc, phương pháp cơ học có thể dùng để bắt các loài gặm nhấm như bẫy chuột, lồng sóc.
Phương pháp mồi độc chủ yếu sử dụng thức ăn mà loài gặm nhấm thích ăn làm mồi nhử, trộn thuốc diệt chuột theo tỷ lệ nhất định để làm mồi độc.
Trong hang chuột hoặc những nơi chuột thường lui tới, các loại thuốc chống chuột thường được sử dụng bao gồm dimethoate sodium, stromethan, còn chuột hoang dã là zinc phosphide, tetrafos, dimethoate sodium, chlorhexidine, v.v., phòng trừ chuột bằng mồi độc.
Hiệu quả cao nhưng khuyết điểm là sử dụng không cẩn thận có thể gây ngộ độc cho người và gia súc , do đó bà con nên canh phòng trong vòng 3 ngày kể từ khi đưa mồi vào đồng ruộng, mồi thừa sau 3 ngày nên đem đi tiêu hủy, gia đình nên đặt mồi vào buổi tối trước khi đi ngủ và ban ngày đem về.
Bởi vì loài gặm nhấm có sức sinh sản cực kỳ mạnh mẽ, công việc kiểm soát loài gặm nhấm cần phải kiên trì và hơi thả lỏng, tức là mọi nỗ lực trước đó sẽ bị vứt bỏ.
Để kiểm soát loài gặm nhấm, làm tốt công tác phòng chống chuột đồng thời không nên kê giường dựa vào tường, ngủ trên các tầng cao, đào rãnh chống chuột bọ bên ngoài nhà để ngăn chuột bọ xâm nhập vào nhà, sân nhà khi mới sửa sang nên lắp đặt các phương tiện chống chuột bọ.
(2) Để diệt ve, giữ nhà cửa sạch sẽ, thông thoáng và khô ráo. Dùng Didiflu và các loại thuốc diệt côn trùng lân hữu cơ khác để phun diệt ve nhằm dọn sạch các đống cỏ khô trong nhà và ngoài trời.
(3) Tăng cường công tác vệ sinh thực phẩm, làm tốt công tác vệ sinh thực phẩm, khử trùng dụng cụ ăn uống, bảo quản thực phẩm, không để phân của động vật gặm nhấm làm ô nhiễm thực phẩm và đồ dùng, thức ăn thừa phải đun nóng hoặc hấp chín trước khi ăn.
(4) Làm tốt công tác tiêu độc khử trùng máu, nước tiểu, xác động vật ký chủ và phân của người bệnh sốt để tránh ô nhiễm môi trường.
(5) Chú ý bảo vệ cá nhân, không dùng tay chạm trực tiếp vào động vật gặm nhấm và phân của chúng vào vùng có dịch sốt xuất huyết, không ngồi trên đống cỏ khô, tránh đứt da khi làm việc, sát trùng và băng bó sau khi nghỉ ngơi, mang tất khi làm việc tại hiện trường. Siết chặt ống quần và cổ tay áo để tránh bị ve cắn.
Xem thêm:
Cơn sốt tái phát – một loại bệnh truyền nhiễm khó lường
Cúm A H1N1 chẩn đoán như thế nào? Cần lưu ý phòng bệnh ra sao?