Tổng quan về hội chứng suy giảm chức năng buồng trứng
15 Tháng Mười Hai, 2020Contents Tổng quan về hội chứng suy giảm chức năng buồng trứng Hội chứng suy giảm chức năng buồng...
Contents
Năm 1991, Hiệp hội Sản phụ khoa Hoa Kỳ đề xuất rằng trẻ sơ sinh có trọng lượng sơ sinh từ 4500g trở lên được coi là thai nhi khổng lồ, ở Trung Quốc, ≥4000g được coi là bào thai khổng lồ.
Bào thai khổng lồ là kết quả của sự kết hợp của nhiều yếu tố như phụ nữ mang thai mắc bệnh tiểu đường , cha mẹ béo phì, phụ nữ sau sinh , mang thai kéo dài , đa ối , sắc tộc và yếu tố môi trường.


Bào thai khổng lồ là kết quả của nhiều yếu tố và rất khó giải thích chúng bằng một yếu tố duy nhất. Dữ liệu lâm sàng cho thấy chỉ 40% thai nhi khổng lồ có các yếu tố nguy cơ cao khác nhau, và 60% thai nhi khổng lồ khác không có yếu tố nguy cơ cao rõ ràng.
Theo mô tả của Williams Sản khoa, các yếu tố phổ biến đối với bào thai khổng lồ là tiểu đường, béo phì ở cha mẹ, thai sản, thai kỳ kéo dài , tuổi mẹ, giới tính thai nhi, bào thai khổng lồ, chủng tộc và môi trường.
1. Bệnh tiểu đường ở bà mẹ, cho dù đó là thai kỳ phức tạp với bệnh tiểu đường, hoặc Tỷ lệ mắc bệnh tiểu đường thai kỳ và thai nhi khổng lồ tăng lên đáng kể.
Trong trường hợp chức năng nhau thai bình thường, nồng độ glucose trong máu của thai phụ bị tiểu đường sẽ tăng lên, dẫn đến tăng đáp ứng bài tiết insulin của thai nhi.
Tăng đường huyết và tăng insulin máu làm tăng đồng hóa bào thai, dẫn đến tỷ lệ thai khổng lồ tăng, tỷ lệ cao nhất có thể lên tới hơn 20%, trong khi tỷ lệ thai khổng lồ ở phụ nữ mang thai bình thường chỉ là 9%.
Tuy nhiên, không phải tất cả phụ nữ mang thai bị tiểu đường đều có tỷ lệ thai nhi khổng lồ tăng lên. Khi phân loại White của bệnh tiểu đường phức tạp với thai kỳ trên mức độ B , chức năng của nhau thai bị giảm do các mạch máu của nhau thai bị xơ cứng , và tỷ lệ thai khổng lồ không tăng, nhưng tỷ lệ thai bị hạn chế phát triển tăng lên.
Ngoài ra, hình thái của bào thai khổng lồ trong thai kỳ phức tạp với bệnh tiểu đường cũng khác với những bào thai khổng lồ khác.
Modanlou và McFarland và các cộng sự đã đo đường kính của thai nhi và nhận thấy rằng: đặc biệt là chất béo của thai nhi của những phụ nữ mang thai mắc bệnh tiểu đường được tích tụ trên vai và thân mình, và những thai nhi này dễ bị loạn vai.
Bernstein và cộng sự đã đo độ dày của lớp mỡ dưới da ở cơ dưới xương đòn và cơ tam đầu, và nhận thấy rằng phụ nữ mang thai bị tiểu đường có tỷ lệ mổ lấy thai cao hơn do mất cân bằng xương chậu do béo phì ở trẻ sơ sinh .
2. Thừa cân béo phì của phụ nữ có thai béo phì có ảnh hưởng xấu đến phụ nữ có thai và trẻ sơ sinh.
Trước hết, tỷ lệ mắc bệnh tiểu đường, tăng huyết áp mãn tính và các bệnh khác ở người béo phì tăng lên, Calandra và cộng sự cho biết khi phụ nữ mang thai có cân nặng lớn hơn phân vị thứ 95 trong thai kỳ thì nguy cơ mắc bệnh tăng huyết áp gấp 10 lần phụ nữ mang thai bình thường, khoảng 17%.
Đối với bệnh tiểu đường thai kỳ. Thứ hai, béo phì là một yếu tố quan trọng khác không phụ thuộc vào bệnh tiểu đường. Tỷ lệ bào thai khổng lồ ở phụ nữ mang thai béo phì đã tăng lên đáng kể, và tỷ lệ bào thai khổng lồ ở phụ nữ mang thai mắc bệnh tiểu đường béo phì còn tăng thêm.
Johnson và cộng sự đã đánh giá 588 trường hợp có trọng lượng> 113,4kg (250 pound) và 588 trường hợp có trọng lượng <90 7kg = “” 200 = “” 10 = “” 24 = “” 5 = “” 0 = “” 7 = “” 7 = ” “0 =” “6 =” “> Ở cân nặng 136kg (300 pound), tỷ lệ thai nhi khổng lồ cao tới 40%.
Tình trạng béo phì của phụ nữ mang thai có liên quan mật thiết đến bệnh tiểu đường thai kỳ, bào thai khổng lồ và tật lệch vai.
3. Kéo dài thời gian mang thai tương quan đáng kể với bệnh macrosomia của bào thai, tỷ lệ thai kéo dài là macrosomia lớn hơn đáng kể so với thai đủ tháng, theo thống kê năm 1987 Eden, thai kéo dài khi sinh đủ tháng cân nặng hơn trẻ tăng 120 ~ 180g
Tỷ lệ thai nhi khổng lồ gấp 7 lần trẻ sinh đủ tháng, thai lệch vai gấp 2 lần trẻ sinh đủ tháng, hơn nữa, cùng với sự gia tăng của tuổi thai, tỷ lệ thai nhi khổng lồ tiếp tục gia tăng.
Arias và cộng sự báo cáo rằng tỷ lệ thai khổng lồ ở tuổi thai 38-40 tuần là 10,4%, tỷ lệ mắc ở tuổi thai 41-42 là 20% và ở tuần thứ 43-44 là 42,3%. Vì vậy, chỉ cần chức năng của nhau thai còn tốt thì thai nhi sẽ tiếp tục phát triển, và càng để lâu thì cân nặng của thai nhi càng lớn.
4. Polyhydramnios Macrofetuses thường cùng tồn tại với polyhydramnios, và mối quan hệ nhân quả giữa hai loại này là không rõ ràng. Chamberlain và cộng sự đã sử dụng siêu âm B để phát hiện độ sâu của bể chứa nước ối, và độ sâu thẳng đứng> 8cm được coi là đa ối.
Trong 7096 trường hợp nước ối bình thường, tỷ lệ mắc chứng đa ối là 8,7%, và tỷ lệ mắc chứng đa ối trong 43 trường hợp đa ối là 33,3%. Benson và cộng sự phát hiện ra rằng 17% thai nhi lớn bị đa ối, trong khi chỉ 8% thai nhi cân nặng bình thường có đa ối.
1. Yếu tố di truyền có một loạt các quá trình tham gia vào quá trình sinh trưởng và phát triển của thai nhi, bao gồm: sự biệt hóa các cơ quan, tăng cân và hoàn thiện chức năng của cơ thể.
Quá trình phát triển ở cấp độ tế bào của bào thai (bao gồm tăng trưởng tế bào, biệt hóa và tổng hợp protein) vẫn chưa được làm sáng tỏ đầy đủ. Trong trường hợp bình thường, thai đơn sau 36 tuần, song thai sau 30 tuần sự phát triển của thai chậm lại.
Trong tam cá nguyệt đầu tiên và tam cá nguyệt thứ hai, trọng lượng của các thai nhi khác nhau gần như tương đương nhau. Trong tam cá nguyệt thứ ba, yếu tố di truyền và yếu tố môi trường (bao gồm cả yếu tố dinh dưỡng của mẹ và yếu tố nhau thai) cùng điều chỉnh sự tăng trưởng và phát triển của thai nhi.
Các nghiên cứu về các cặp song sinh một trứng đã chỉ ra rằng yếu tố di truyền có ảnh hưởng lớn hơn đến trọng lượng của thai nhi và có mối tương quan đáng kể giữa trọng lượng của hai thai nhi của các cặp song sinh một trứng.
Chủng tộc và giới tính thai nhi ảnh hưởng đến cân nặng của thai nhi thông qua di truyền, trong đó trẻ nam sinh đủ tháng nặng hơn trẻ nữ 150-200g. Người mẹ có thể ảnh hưởng đến cân nặng của thai nhi nhiều hơn về mặt di truyền so với người cha.
2. Nội tiết tố, yếu tố tăng trưởng thai nhi khổng lồ
(1) Insulin: Đây là một loại hormone quan trọng giúp điều chỉnh sự tăng trưởng và phát triển của thai nhi. Do insulin của phụ nữ mang thai không thể đi qua nhau thai, nên insulin của thai nhi đến từ bào thai.
Tiêm insulin cho bào thai khỉ và chuột thai có thể làm tăng trọng lượng cơ thể chúng từ 10% đến 25%, và truyền glucose cho thai cừu và chuột thai có thể làm tăng trọng lượng cơ thể chúng từ 10% đến 20%.
Tuy nhiên, việc sử dụng insulin cho thai nhi lợn và cừu chưa được chứng minh là có thể làm tăng trọng lượng cơ thể của chúng. Ở người, người ta đã báo cáo rằng loạn sản đảo thai có thể dẫn đến hạn chế tăng trưởng của bào thai (FGR), bắt đầu từ tuần thứ 30 đến 32 của thai kỳ.
Cắt bỏ tuyến tụy trên thai cừu có thể làm giảm sự phát triển trọng lượng của cừu thai từ 40% đến 50%, và việc áp dụng liệu pháp thay thế insulin có thể làm cho thai cừu phát triển bình thường.
Do insulin của thai phụ điều tiết nên lượng đường trong máu của thai phụ nằm trong khoảng hẹp nên lượng đường trong máu của thai nhi thông qua nhau thai tương đối ổn định.
Mặc dù insulin có thể được phát hiện ở thai nhi khi thai được 8 đến 10 tuần tuổi nhưng phải đến tuần thứ 20 của thai kỳ, insulin trong cơ thể thai nhi mới có vai trò điều chỉnh sự thay đổi đường huyết. Việc điều chỉnh lượng đường trong máu của insulin ở thai nhi bị ảnh hưởng bởi nồng độ glucose trong máu của thai nhi.
Tăng đường huyết mãn tính của thai nhi có thể làm tăng lượng insulin do bào thai tiết ra và sự nhạy cảm của tế bào β tuyến tụy của thai nhi.
Các nghiên cứu về thụ thể insulin của thai nhi cho thấy khi thai được 19-25 tuần tuổi, mức độ thụ cảm insulin trong các mô của thai nhi đạt mức cao nhất, sau đó, ái lực của các mô bào thai đối với insulin càng được cải thiện.
(2) Yếu tố tăng trưởng giống insulin (IGF): Nó tồn tại trong nhau thai và thai nhi. Các IGF được nghiên cứu nhiều nhất bao gồm IGF-1 và IGF-2. IGF-1 có thể thúc đẩy các chất dinh dưỡng đến được với thai nhi qua nhau thai và thúc đẩy sự tăng trưởng và phát triển của thai nhi.
Khi người mẹ đói, mức IGF-1 của thai nhi giảm xuống, và việc truyền glucose hoặc insulin cho thai nhi có thể phục hồi IGF-1 về bình thường. Truyền IGF-1 cho cừu bào thai trong tam cá nguyệt thứ ba có thể làm tăng đường kính đầu và hông của cừu thai nhi, đồng thời thúc đẩy sự tăng trưởng và phát triển các cơ quan của nó.
IGF-2 có thể ảnh hưởng đến sự phát triển của nhau thai, và IGF-2 ảnh hưởng đến sự tăng trưởng và phát triển của thai nhi bằng cách ảnh hưởng đến nhau thai. Những con chuột khỏa thân thiếu gen IGF-2 có cả sự chậm phát triển của nhau thai và hạn chế sự phát triển của bào thai.
Protein liên kết yếu tố tăng trưởng giống insulin (IGFBP) và các yếu tố ức chế tăng trưởng khác điều chỉnh sự tăng trưởng và phát triển của thai nhi bằng cách chống lại IGF. Ít nhất sáu IGFBP đã được phát hiện cho đến nay, những IGFBP này kết hợp với IGF-1, IGF-2 và insulin để điều chỉnh sự tăng trưởng và phát triển của thai nhi.
Trong số đó, IGFBP-3 liên kết với 80% IGF, phần còn lại của IGFBP liên kết với khoảng 19% IGF, và chỉ có dưới 1% IGF ở trạng thái tự do. Các thụ thể bề mặt tế bào có ái lực cao với IGF đã được phát hiện từ nhiều mô người.
Cấu trúc của thụ thể IGF tương tự như thụ thể insulin và nó có thể liên kết với IGF-1, IGF-2 và insulin. Thụ thể IGF-2 có ái lực cao với IGF-2.
(3) Leptin: Có vai trò điều hòa cân nặng của thai phụ và thai nhi. Shaarawy (1999) nhận thấy rằng mức độ leptin huyết thanh của phụ nữ mang thai có liên quan đến sự xuất hiện của bệnh béo phì ở phụ nữ mang thai và trẻ sơ sinh lớn hơn tuổi thai.
Gao Yun và cộng sự (2000) đã chứng minh rằng nồng độ leptin trong máu dây rốn có tương quan thuận với trọng lượng thai nhi.
(4) Các nội tiết tố khác: Hormone tăng trưởng đóng vai trò quan trọng đối với sự tăng trưởng và phát triển của trẻ sau khi sinh, nhưng ít ảnh hưởng đến sự tăng trưởng và phát triển của thai nhi trước khi chào đời.
Ví dụ, nồng độ hormone tăng trưởng của thai nhi khổng lồ thiểu não thấp hơn 80% so với bình thường, nhưng trọng lượng của thai nhi bị ảnh hưởng không giảm đáng kể. Trong các nghiên cứu trên động vật, việc cắt bỏ tuyến yên hoặc chặt đầu động vật không ảnh hưởng đến sự phát triển của bào thai.
Thyroxine ít ảnh hưởng đến sự điều hòa tăng trưởng của thai nhi. Quan sát những thai nhi bị nhiễm độc giáp, mặc dù sản xuất thyroxine của chúng tăng lên nhưng không thấy sự gia tăng tốc độ phát triển của thai nhi, thậm chí còn nghi ngờ thai bị hạn chế tăng trưởng. Hormone vỏ thượng thận đóng vai trò quan trọng trong quá trình trưởng thành của thai nhi (đặc biệt là sự trưởng thành của phổi và ruột).
3. Yếu tố môi trường Suy dinh dưỡng của phụ nữ mang thai có thể ảnh hưởng đến sự tăng trưởng và phát triển của thai nhi. Thai chậm bệnh lây truyền qua đường tình dục ảnh hưởng đến sự tưới máu nhau thai có thể dẫn đến hạn chế sự phát triển của thai nhi.
Một số bất thường về chuyển hóa hoặc độc tố (chẳng hạn như bệnh phenylketon niệu của phụ nữ mang thai , bệnh Graves, nghiện rượu, v.v.) cũng có thể ảnh hưởng đến sự phát triển của thai nhi. Thai nhi nhận được dinh dưỡng thích hợp từ nhau thai để thai nhi có thể phát triển đầy đủ tiềm năng di truyền của nó.
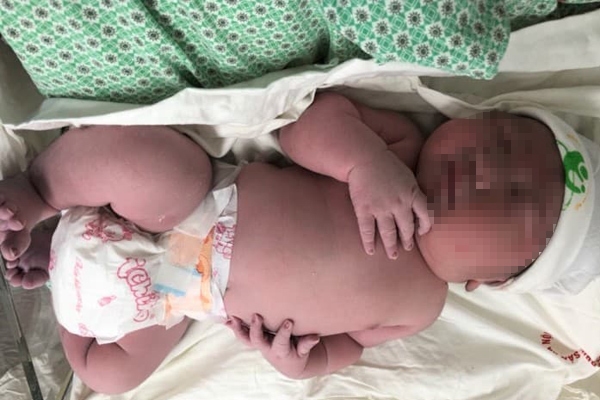

Các triệu chứng thai nhi khổng lồ thường gặp: tử cung to lên bất thường khi mang thai
Cho đến nay, vẫn chưa có phương pháp ước tính chính xác trọng lượng thai nhi trong tử cung. Hầu hết những đứa trẻ khổng lồ được chẩn đoán sau khi sinh. Các phương pháp thường được sử dụng để dự đoán cân nặng thai nhi là đo lâm sàng và đo siêu âm. Dự đoán lâm sàng về trọng lượng thai nhi:
1. Ước tính của phụ nữ mang thai Theo kích thước tử cung của lần mang thai này và lần mang thai cuối, những thai phụ có kinh nghiệm sinh nở thường có thể ước lượng chính xác hơn trọng lượng của thai nhi trong lần mang thai này.
Chauhan và cộng sự (1994) đã nghiên cứu kết quả ước lượng phụ nữ mang thai, ước lượng lâm sàng và siêu âm ước lượng cân nặng thai nhi, và nhận thấy rằng độ chính xác của ba ước lượng trọng lượng thai nhi (trong sai số 10%) lần lượt là 70%, 66% và 42%.
2. Ước lượng lâm sàng so sánh độ chính xác của ước lượng lâm sàng và siêu âm ước lượng trọng lượng thai nhi, cho thấy độ chính xác của hai ước lượng trọng lượng thai nhi lần lượt là 67% và 66%.
Sai số trung bình của ước lượng lâm sàng và siêu âm ước lượng cân nặng của thai nhi lần lượt là 296g và 194g. Tỷ lệ sai số trung bình của ước lượng lâm sàng và siêu âm ước tính trọng lượng thai lần lượt là 10,1% và 9,3%.
So sánh độ chính xác của ước lượng lâm sàng và siêu âm ước tính cân nặng thai nhi đạt hoặc vượt quá 4000g, tỷ lệ chính xác của hai phương pháp ước lượng cân nặng thai nhi lần lượt là 58% và 51%.
Sai số trung bình của ước lượng lâm sàng và siêu âm ước lượng cân nặng của thai nhi lần lượt là 245g và 500g. Tỷ lệ sai số trung bình của ước lượng lâm sàng và siêu âm ước lượng trọng lượng thai lần lượt là 9,4% và 11,7%.
Các phương pháp hiện tại vẫn chưa thể dự đoán chính xác những bào thai khổng lồ trước khi sinh. Việc chẩn đoán thai nhi khổng lồ chỉ có thể được chẩn đoán dựa trên cân nặng khi sinh.
Vì cho đến nay vẫn chưa có phương pháp lý tưởng nào nên trên lâm sàng chủ yếu dựa vào đo lâm sàng và siêu âm độ B để ước lượng cân nặng của thai nhi. Có nhiều chỉ số lâm sàng và phương pháp tính toán, nhưng độ chính xác không lý tưởng.
1. Đo chiều cao của đáy tử cung và chu vi vòng bụng là các chỉ số xét nghiệm cận lâm sàng thường quy, do phương pháp đơn giản nên được sử dụng rộng rãi trên lâm sàng.
Có rất nhiều công thức tính cân nặng trẻ sơ sinh dựa vào chiều cao cung và vòng bụng nhưng độ chính xác không đạt yêu cầu và có thể dùng để chẩn đoán sơ bộ.
Tính cân nặng lúc sinh của trẻ sơ sinh dựa vào chiều cao của quỹ đạo tử cung và vòng bụng, chẩn đoán thai to, có sai số lâm sàng lớn, bị ảnh hưởng bởi các yếu tố như mức độ béo phì, chiều cao, và chỉ số ối của thai phụ. Dưới đây chỉ là những ví dụ về phương pháp tính tương đối đơn giản.
Công thức tính cân nặng của thai nhi dựa trên chiều cao và chu vi bụng của Zeng Zhi và cộng sự là
Công thức 1: Trọng lượng thai nhi = (chiều cao cồng-n) × 150
Khi thai nằm dưới mặt phẳng cột sống, n = 11; khi thai từ 0 đến -1, n = 12; khi thai nằm trên -2, n = 13.
Công thức 2: Cân nặng thai nhi = chiều cao cung điện × vòng bụng + 150
Kết quả 168 trường hợp cho thấy tỷ lệ sai số khối lượng ước tính của công thức (1) và (2) trong 100g tương ứng là 63% và 51%.
Công thức do Yuan Dongsheng đề xuất như sau:
Công thức 3: Cân nặng của thai nhi = chiều cao cung điện × vòng bụng + 200
Công thức 4: trọng lượng thai nhi = chiều cao tử cung × chiều rộng tử cung × 4,5
Năm 1996, Luo Laimin và cộng sự đã sử dụng hai bước để đánh giá những bào thai khổng lồ. Bước đầu tiên là tính tích của chiều cao tử cung và chu vi bụng. Khi chiều cao tử cung × chu vi bụng> 3700, công thức hồi quy sau được sử dụng để tính trọng lượng thai nhi:
Công thức 5: Trọng lượng thai nhi = 2900 + chiều cao cung × chu vi bụng
Theo công thức này, tỷ lệ trùng hợp của bào thai khổng lồ là 78%, độ lệch chuẩn là 250g, và độ chính xác cao hơn các chỉ số khác.
2. Đo lường siêu âm Nhiều học giả ước tính cân nặng khi sinh của trẻ sơ sinh dựa trên đường kính thai nhi được kiểm tra bằng siêu âm.
Các đường kính thường được sử dụng là đường kính lưỡng đỉnh của thai nhi (BPD) hoặc chu vi đầu của thai nhi (HC), đường kính vú (TD) hoặc chu vi ngực (TC) , Đường kính bụng (AD) hoặc chu vi bụng (AC), chiều dài xương đùi (FL), v.v.
Có nhiều phương pháp tính trọng lượng thai nhi nhưng độ chính xác là khoảng 10%. Đặc biệt khi thai nhi quá lớn hoặc quá nhỏ thì sai số dự đoán càng lớn. Chỉ số siêu âm sớm nhất được sử dụng để dự đoán cân nặng thai nhi là BPD.
Zhuo Jingru (1980) đã kiểm tra 374 trường hợp thai phụ có đường kính đỉnh đôi. Khi BDP là 10cm, cân nặng lúc sinh của trẻ sơ sinh là 3925g ± 323g và khi là 10,2cm là 4000g, 10,4 cm là 4290g. Luo Laimin và cộng sự báo cáo rằng 90% bệnh nhân có đường kính lưỡng đỉnh> 10cm là bào thai khổng lồ.
Vì vậy, đường kính đỉnh đôi của thai nhi được siêu âm kiểm tra có giá trị tham khảo rất lớn trong việc tiên đoán thai khổng lồ. AC và FL cũng đóng vai trò rất quan trọng trong việc dự đoán cân nặng của thai nhi. AC có thể là một chỉ số tương đối chính xác để dự đoán những bào thai khổng lồ trong một chỉ số duy nhất.
Menon (1990) và Keller (1990) đã theo dõi một cách có hệ thống AC của thai nhi ở tuần thai thứ 20. Nếu mức tăng AC lớn hơn mức trung bình, tỷ lệ thai nhi khổng lồ sẽ tăng lên. FL là một chỉ số về sự phát triển xương dài của thai nhi.
FL có liên quan tuyến tính với đường kính mái mông của thai nhi. Nó có vai trò duy nhất trong việc dự đoán cân nặng của thai nhi. Kết hợp các chỉ số khác có thể cải thiện độ chính xác của dự đoán.
Với sự phát triển và phổ biến của công nghệ máy tính, công thức dự đoán cân nặng thai nhi ngày càng trở nên phức tạp hơn. Điểm cơ bản để dự đoán cân nặng thai nhi khi kết hợp nhiều chỉ số khám siêu âm.
Công thức dự đoán chung được đề xuất sớm và được lưu hành rộng rãi là công thức được Shephard và những người khác sử dụng để dự đoán cân nặng sơ sinh vào năm 1982 sử dụng BPD và AC:
Công thức 6: log10 (BW) = – 1.7492 + 0.166 × BPD + 0.046 × AC-2.646 × AC × BPD / 1000
Cân nặng khi sinh của một trẻ sơ sinh ở BW, đơn vị là g, log10 là một lôgarit dựa trên 10, và đơn vị của BPD và AC là centimet (cm). Do đó, Hadlock đã đề xuất một công thức tính toán áp dụng TC, AC và FL để dự đoán cân nặng của thai nhi:
Công thức 7: log10 (BW) = 1.5662-0.0108 (TC) +0.0468 (AC) +0.171 (FL) +0.00034 (TD) 2-0.003685 (AC × FL)
Trong công thức, đơn vị của BW là gam (g), và đơn vị của TC, AC và FL là cm (cm). Hầu hết các công thức để dự đoán trọng lượng thai nhi có được thông qua phương pháp hồi quy bội số thống kê, và độ lệch lớn khi dự đoán trọng lượng của thai nhi khổng lồ.
Có nhiều phương pháp tính toán khác. DuBose và các cộng sự đã đề xuất một phương pháp tính toán thể tích của thai nhi. Li Xiaotian và những người khác tại Bệnh viện Phụ sản và Đại học Fudan đã sử dụng một phương pháp mạng thần kinh nhân tạo để dự đoán trọng lượng của thai nhi.
Theo các báo cáo y văn trong 10 năm trở lại đây, độ nhạy tiên đoán thai khổng lồ chỉ là 60% và độ đặc hiệu là 90%. Năm 1996, Adashek và cộng sự tin rằng theo phương pháp dự đoán trọng lượng thai nhi hiện nay, khi giá trị dự đoán lớn hơn 4000g, bất kể trẻ sơ sinh có thực sự là một bào thai lớn hay không, tỷ lệ mổ lấy thai tăng lên đáng kể.
Vì vậy, ưu điểm của phương pháp dự đoán cân nặng thai nhi dựa trên đường kính thai nhi hiện nay chưa được chứng minh, nhưng số liệu siêu âm kiểm tra có thể cung cấp thông tin tham khảo cho các bác sĩ sản khoa lâm sàng.
Chẩn đoán lâm sàng đối với bào thai khổng lồ cần dựa trên tiền sử lâm sàng, khám bụng, chiều cao và chu vi bụng, đường kính thai được đo bằng siêu âm, phân tích toàn diện và kinh nghiệm lâm sàng để chẩn đoán thai khổng lồ.
Các hạng mục kiểm tra thai nhi khổng lồ: chỉ số khối cơ thể, siêu âm B
Trẻ sơ sinh có cân nặng lúc sinh> 4000g được gọi là trẻ khổng lồ hoặc trẻ nặng cân, hoặc trẻ lớn hơn tuổi thai.
Tỷ lệ sau cho biết cân nặng lúc sinh lớn hơn phân vị thứ 90 của cân nặng trung bình của cùng tuổi thai, tương đương với 2 tiêu chuẩn của cân nặng trung bình. Tệ hơn. Một số người khổng lồ là những người khỏe mạnh.
Các biện pháp sau đây nên được thực hiện:
1. Phát hiện thai nhi khổng lồ đường huyết:
① Tăng đường huyết, bào thai to thường gặp ở bệnh nhân đái tháo đường .
② Tăng hemoglobin glycosyl hóa.
2. Kiểm tra siêu âm B có thể xác nhận một bào thai khổng lồ.
Thai đạt hoặc vượt quá 42 tuần được gọi là thai kéo dài. Tỷ lệ mắc bệnh của nó là khoảng 5-12% tổng số các trường hợp mang thai. Tỷ lệ bệnh tật và tử vong chu sinh của thai nhi sau sinh ngày càng tăng, càng kéo dài thời gian càng nặng, thai sẽ rất lớn.


Thông thường, khi thể tích nước ối vượt quá 3000ml sẽ xuất hiện các triệu chứng lâm sàng, còn triệu chứng hoàn toàn là do sự chèn ép cơ học của khối phồng tử cung . Lượng nước ối càng nhiều thì thời gian xảy ra càng ngắn, biểu hiện lâm sàng càng rõ ràng. Các biểu hiện lâm sàng của polyhydramnios cấp tính rất hiếm. Polyhydramnios rất dễ nhầm lẫn với kích thước khổng lồ của em bé.
Khó đẻ là một biến chứng lớn của thai nhi lớn. Do sự gia tăng về kích thước của thai nhi, đầu và vai của thai nhi là những bộ phận chính của ca sinh khó. Do sự gia tăng đáng kể đẻ khó tỷ lệ, một loạt các biến chứng cho bà mẹ và trẻ em được mang về.
1. Tỷ lệ lệch vùng chậu Do đầu thai nhi lớn, khung chậu của thai phụ tương đối hẹp, tỷ lệ lệch vùng chậu – khung chậu tăng lên. Nếu đầu thai nhi có đường kính đỉnh đôi lớn thì đầu thai nhi sẽ không lọt vào khung chậu cho đến sau khi sinh.
Nếu đầu thai nhi nằm trên mặt phẳng vào của khung chậu thì được gọi là dấu hiệu ngôi thai dương tính, nghĩa là giai đoạn đầu chuyển dạ kéo dài; nếu đường kính đỉnh đôi tương đối nhỏ hơn.
Đường kính lồng ngực – ổ bụng và đầu thai nhi bị chặn lại, dễ chuyển dạ giai đoạn hai kéo dài.
Do thời gian chuyển dạ thai nhi khổng lồ kéo dài dễ gây suy nhược thứ phát , đồng thời thể tích tử cung của thai to lớn hơn, sức căng của các sợi cơ tử cung cao hơn, các sợi cơ bị kéo căng quá mức dễ gây ra suy nhược nguyên phát ; từ đó, tử cung bị suy nhược dẫn đến Các biến chứng như ngôi thai bất thường , chuyển dạ kéo dài, tử cung sau sinh bị yếu, rách ống sinh mềm , băng huyết sau sinh tăng lên.
Do tỷ lệ đẻ khó tăng lên, tỷ lệ mổ lấy thai và sinh mổ qua ngã âm đạo (kẹp, dụng cụ hút) đã tăng lên. Nếu không được điều trị kịp thời ở những vùng lạc hậu có thể bị vỡ tử cung , ở các thành phố, tỷ lệ mổ lấy thai của những bào thai khổng lồ có thể tăng lên do không đề phòng được sản phụ.
2. Bào thai khổng lồ dị tật ở vai được sinh qua đường âm đạo, tỷ lệ mắc chứng loạn sản vai tăng lên, đặc biệt là những thai nhi khổng lồ do đái tháo đường. Rouse và cộng sự đã báo cáo rằng tỷ lệ mắc chứng loạn vai là 15% ở những thai kỳ không bị đái tháo đường có trọng lượng khi sinh <4000g 1 = “” 4000g = “” 4500g = “” 7 = “”> 4500g.
Nhưng khi Trong số bệnh nhân đái tháo đường thai kỳ , tỷ lệ mắc chứng loạn vai ở ba nhóm lần lượt là 1,2%, 14% và 50%.
Nếu tình trạng lệch vai không được xử lý đúng cách hoặc chậm trễ, các biến chứng nghiêm trọng có thể xảy ra, thậm chí đe dọa tính mạng, chẳng hạn như ngạt sơ sinh , hội chứng hít phân su và các chấn thương khi sinh khác.
Chấn thương đầu có thể bao gồm tụ máu da đầu , xuất huyết nội sọ, liệt dây thần kinh mặt, chấn thương đám rối thần kinh cánh tay , gãy xương đòn, gãy xương đòn, v.v., và thậm chí là chấn thương dây thần kinh phrenic.
3. Bệnh ở trẻ sơ sinh Do bệnh nhân đái tháo đường thai kỳ dễ bị thai nhi khổng lồ, có thể xảy ra biến chứng thai nhi đái tháo đường hoặc biến chứng sơ sinh ở bào thai khổng lồ.
Đái tháo đường thai kỳ hay thai nhi đái tháo đường thai nghén do môi trường đường huyết cao mãn tính, tuyến tụy bài tiết cường giáp, nếu không bổ sung năng lượng sau khi sinh, trẻ sơ sinh dễ bị hạ đường huyết , nặng hoặc đe dọa tính mạng trẻ sơ sinh não không hồi phục. hư hại.
Do nồng độ insulin cao có thể làm giảm nồng độ glycerol 3-phosphate và dioxyacetone, do đó ức chế sự tổng hợp phospholipid nên dễ xảy ra các triệu chứng suy hô hấp ở trẻ sơ sinh. Ngoài ra, tỷ lệ hạ calci máu , tăng bilirubin máu, đa hồng cầu, … gia tăng ở những bào thai khổng lồ.
1. Tầm soát bệnh đái tháo đường Do có mối quan hệ mật thiết giữa bệnh macrosom và bệnh đái tháo đường thai kỳ nên cần tầm soát bệnh đái tháo đường cho tất cả phụ nữ mang thai khi thai được 24-28 tuần tuổi. Đồng thời xử lý kịp thời và đúng các trường hợp đái tháo đường thai kỳ được chẩn đoán và thai phụ có dung nạp glucose bất thường.
2. Hướng dẫn dinh dưỡng cho phụ nữ mang thai Nhật Bản rất coi trọng việc chăm sóc sức khỏe chu sinh cho phụ nữ mang thai, thông qua việc tư vấn và hướng dẫn dinh dưỡng cho phụ nữ mang thai các bài tập sức khỏe và vận động phù hợp trong thai kỳ, tỷ lệ thai nhi to ngày càng giảm.
Nghiên cứu của Shen Yanhui và cộng sự (2000) cho thấy nếu kiểm soát được mức tăng cân khi mang thai ở mức cân nặng cao, cân nặng lý tưởng và thể trọng thấp ở mức 3-9kg, 9-15kg, 12-18kg trước khi sinh thì tỷ lệ thai khổng lồ có thể giảm đáng kể.
1. Nguyên tắc xử lý thai nhi khổng lồ khi mang thai là chủ động kiểm soát cân nặng thai nhi, không để xảy ra trường hợp thai khổng lồ, chẩn đoán kịp thời.
Béo phì, thai kỳ kéo dài , người có tiền sử thai nhi khổng lồ, chuyển dạ kéo dài trong khi sinh , cản trở đầu thai nhi … đều cho thấy tỷ lệ thai nhi khổng lồ ngày càng tăng.
Đồng thời, việc khám định kỳ chiều cao và vòng bụng khi mang thai được thực hiện song song với 4 bước. Tham khảo đường kính thai nhi khi khám siêu âm để ước lượng kích thước thai nhi và chẩn đoán thai khổng lồ kịp thời.
Nếu ước tính thai nhi khổng lồ quá lớn, có khả năng thai to, hoặc tiền sử thai to, tiểu đường thai kỳ trong tam cá nguyệt thứ 3 thì nên loại trừ .
Những người bị tiểu đường thai kỳ nên chủ động kiểm soát lượng đường trong máu và điều trị bằng insulin nếu cần thiết để kiểm soát sự tăng cân của thai nhi.
Dù có đái tháo đường thai kỳ hay không, thai phụ mang thai khổng lồ cũng cần được tư vấn dinh dưỡng, điều chỉnh cơ cấu khẩu phần ăn hợp lý, tổng năng lượng nạp vào mỗi ngày là 8790-9210kJ (2100-2200kcal), giảm lượng chất béo phù hợp.
Đồng thời, vận động hợp lý có thể làm giảm tỷ lệ thai nhi khổng lồ.
2. Điều trị khi sinh con
(1) Lựa chọn phương pháp đẻ: Do thai khổng lồ dễ bị tật đầu và lệch vai nên tỷ lệ mổ lấy thai của những thai nhi khổng lồ cao. Nhưng không phải tất cả thai nhi lớn đều cần phẫu thuật mổ lấy thai tự chọn.
Năm 1999, Rouse và cộng sự đã so sánh phương pháp mổ lấy thai chọn lọc với sản khoa thông thường đối với những bệnh nhân có thai lớn được ước lượng bằng siêu âm, kết quả cho thấy từ góc độ y học và kinh tế, mổ lấy thai chọn lọc là không hợp lý đối với thai phụ không đái tháo đường;
Tuy nhiên, đối với những thai phụ bị đái tháo đường thai kỳ và thai nhi khổng lồ thì có thể cân nhắc phương pháp mổ lấy thai chọn lọc. Năm 1998, Conway và cộng sự đề xuất rằng nên mổ lấy thai tự chọn cho thai nhi bị đái tháo đường thai kỳ với cân nặng ước tính> 4250g, và tỷ lệ mắc chứng loạn vai giảm từ 2,4% xuống 1,1%.
Ở bệnh nhân đái tháo đường thai kỳ, tỷ lệ mắc chứng loạn vai là 14% khi cân nặng lúc sinh của trẻ sơ sinh lớn hơn 4000g; tỷ lệ mắc tật lệch vai chỉ là 15% khi cân nặng lúc sinh của trẻ sơ sinh không bị đái tháo đường> 4500g.
Do đó, ở những thai phụ bị đái tháo đường thai kỳ, khi trọng lượng ước tính của thai nhi> 4000g, hoặc cân nặng ước tính của thai nhi không bị đái tháo đường> 4500g, có thể xem xét mổ lấy thai chọn lọc.
(2) Điều trị sinh ngả âm đạo Người ta ước tính trọng lượng thai nhi trên 4500g và không nên sinh ngả âm đạo. Thai nhi nặng 4000g ~ 4500g, nếu điều kiện ống sinh tốt và thai phụ muốn tự sinh thì có thể tiến hành sinh thường đường âm đạo.
Sau khi sinh cần quan sát kỹ quá trình chuyển dạ và vẽ cẩn thận sơ đồ quá trình chuyển dạ để đề phòng những bất thường khi chuyển dạ như cơn gò tử cung và sự mất cân đối giữa đầu và chậu . Do đầu thai nhi lớn hơn nên quá trình chuyển dạ diễn ra chậm.
Nếu xảy ra sự mất cân xứng giữa xương chậu và xương chậu, hoặc quá trình chuyển dạ kéo dài thì có thể nới lỏng chỉ định mổ lấy thai. Nếu lỗ tử cung đã mở, giai đoạn thứ hai của quá trình chuyển dạ kéo dài và thai nhi tiếp xúc đầu tiên dưới +2, thì có thể dùng kẹp để hỗ trợ sinh nở.
Chú ý đến tình trạng loạn vai sau khi đẻ đầu thai nhi, nếu xảy ra thì xử lý kịp thời (xem phần cách điều trị loạn vai sau).
Do quá trình chuyển dạ diễn ra chậm nên thường xảy ra hiện tượng yếu tử cung thứ phát, có thể dẫn đến băng huyết sau sinh . Một nguyên nhân khác gây ra băng huyết sau sinh ở bào thai khổng lồ là do thai khổng lồ đẻ qua đường âm đạo dễ gây tổn thương ống sinh, làm tăng tỷ lệ băng huyết sau sinh.
Vì vậy, đối với những ca sinh nở qua đường âm đạo của những bào thai khổng lồ, cần phải quan sát kỹ lượng máu chảy ra để ngăn ngừa băng huyết sau sinh.
3. Điều trị chứng loạn vai: Sau khi đẻ đầu của thai nhi, vai trước nằm trên xương mu và không thể đỡ thai bằng các phương pháp hỗ trợ sinh thông thường được gọi là chứng đẻ khó.
Theo định nghĩa, chứng loạn dưỡng vai thiếu một chỉ số khách quan. Spong và cộng sự đã đề xuất chẩn đoán chứng loạn vai bằng cách ghi lại thời gian từ khi đẻ ngôi đầu đến khi đẻ toàn bộ thai nhi.
Trong những trường hợp bình thường, thời gian trung bình từ khi sinh ngôi đầu đến khi ngôi thai là 24 giây, trong trường hợp lệch vai, thời gian trung bình là 79 giây.
Thập niên 60 là mốc phân định chẩn đoán loạn vai, khi đẻ ngôi đầu mà thai chưa đẻ hoàn toàn trong vòng 60s thì được chẩn đoán là loạn vai.
Các yếu tố có thể gợi ý chứng loạn vai là:
① Đối với thai to, tỷ lệ mắc chứng loạn vai tỷ lệ thuận với trọng lượng của thai nhi, nếu trọng lượng thai của thai phụ không đái tháo đường> 4500g và cân nặng thai nhi của thai phụ đái tháo đường> 4000g thì tỷ lệ mắc tật lệch vai tăng mạnh. Chiều cao;
②Đo siêu âm đường kính ngực của thai nhi lớn hơn đường kính lưỡng đỉnh của thai nhi là 1,3cm, vòng ngực lớn hơn chu vi vòng đầu 6cm hoặc chu vi vai lớn hơn chu vi vòng đầu 4,8cm, có khả năng bị loạn vai; thai nhi lớn hơn với sơ đồ chuyển dạ giai đoạn giảm tốc kéo dài hoặc chuyển dạ thứ hai lớn hơn
Tại thời điểm 1 giờ, tỷ lệ lệch vai tăng từ 10% lên 35%. Do đó, nếu kéo dài giai đoạn 2 chuyển dạ của một thai nhi khổng lồ, nó có thể được sử dụng như một tín hiệu dự báo về tình trạng lệch vai; Đường kính đỉnh đôi vẫn nằm trong mặt phẳng khung chậu giữa;
⑤ Những người có tiền sử mắc chứng loạn vai trong lần mang thai cuối cùng có nguy cơ bị thai lớn trong lần mang thai thứ hai;
⑥ Những người khác, béo phì, thai kỳ kéo dài và sinh nở là những yếu tố nguy cơ cao gây ra chứng loạn sản vai.
Khi bị loạn vai, bạn thường không chuẩn bị trước và phải bình tĩnh. Thường thực hiện các bước sau:
(1) Điều trị tổng quát: gọi điện khẩn cấp, thông báo cho bác sĩ cấp trên, bác sĩ gây mê hồi sức và bác sĩ nhi khoa có mặt, đồng thời thử sức kéo trước, tránh dùng bạo lực; nếu bàng quang đầy thì đặt ống thông ngay; nếu sản phụ không mổ lấy đầu thai nhi trong khi đẻ. Nếu nó được mở, cắt tầng sinh môn bên được thực hiện.
(2) Phương pháp gập đùi (phương pháp MeRobert): Làm cho chân của người mẹ co lại rất gần với bụng, giữ đầu gối bằng cả hai tay, giảm độ nghiêng của xương chậu, duỗi thẳng xương chậu, di chuyển xương cùng về phía sau tương đối và nới lỏng khớp xương cùng. , Vai trước phía trên xương mu được thả lỏng tự nhiên, và đầu thai nhi được kéo xuống với sức mạnh thích hợp để cung cấp vai trước của thai nhi.
(3) Phương pháp ấn vai trước: Trợ lý chạm vào vai trước của thai nhi ở đỉnh mu và ấn ngược ra sau, đồng thời nữ hộ sinh kéo thai nhi, cả hai phối hợp với nhau để tiếp tục ấn và kéo, lưu ý không dùng bạo lực.
(4) Phương pháp xoay vai: Wood lần đầu tiên đề xuất phương pháp xoay vai vào năm 1943. Khi vai sau vào chậu, nữ hộ sinh dùng ngón trỏ và ngón giữa đưa vào âm đạo và áp sát vào ngực bên vai sau của thai nhi, đồng thời xoay vai sau sang bên và hướng lên trên.
Trợ thủ xoay đầu thai nhi cùng chiều, khi xoay vai sau đến vị trí của vai trước thì đỡ đẻ, kỹ thuật này gọi là kỹ thuật Gỗ, tuy nhiên phương pháp này làm cho khớp vai bắt cóc và đường kính vai tăng lên.
Rubin và cộng sự đề nghị đặt các ngón tay vào mặt sau của vai sau hoặc mặt sau của vai trước khi xoay vai, để có thể giảm đường kính vai. Phương pháp này được gọi là kỹ thuật Rubin, hay kỹ thuật Chống gỗ.
(5) Phương pháp vận động cả 4 lần của Gaskin (Gaskin all-four manuver): Năm 1976, Gaskin lần đầu tiên đưa ra phương pháp này. Bàn tay và đầu gối của người mẹ đặt trên mặt đất (khác với tư thế lồng ngực và đầu gối), và 83% trường hợp loạn vai thành công. 68 trong số 82 trường hợp đã sinh thuận lợi trong lần sinh nở tiếp theo.
Thời gian từ khi chẩn đoán loạn sản vai đến khi đỡ đẻ thành công từ 1 đến 6 phút, trung bình là 2,3 phút. Trong đó, 50% thai nhi có trọng lượng> 4000g, và 21% thai nhi có trọng lượng> 4500g.
Nguyên nhân có thể do: do thay đổi tư thế của thai nhi, vai trước của thai nhi được giải phóng khỏi tác động của trọng lực thai nhi, trong quá trình thay đổi tư thế, vị trí của thai nhi thay đổi, tương đương với nghịch trong; vị trí của tay và đầu gối làm khung xương chậu to ra.
Đường kính. Năm 1998, Brunet và cộng sự đã đề xuất rằng trong quá trình xử lý chứng lệch vai, sau McRobert, phương pháp ép vai và phương pháp Wood thất bại, có thể xem xét phương pháp này.
Sau khi gây tê tại chỗ sản phụ, phương pháp này có thể được coi là lựa chọn hàng đầu.
(6) Phương pháp kéo theo phương pháp tay sau: tay của nữ hộ sinh đưa vào âm đạo dọc theo xương cùng, giữ chi sau của thai nhi, trượt ra khỏi âm đạo dọc theo phía trước ngực thai nhi và đưa vai sau và vai sau trên của thai nh.
Sau đó xoay vai của thai nhi theo một góc xiên Kéo đầu của thai nhi dọc theo đường để thai có thể được đưa ra sau khi vai trước đi vào khung chậu.
Khi các chi trên bị giam trong xương chậu, khó kéo ra khỏi âm đạo và dễ bị gãy xương, vì vậy động tác phải nhẹ nhàng, tránh bạo lực.
(7) Phương pháp bẻ xương đòn: Sau khi các phương pháp trên không thành công, có thể cắt xương đòn của thai nhi và khâu mô mềm sau khi sinh xong xương đòn có thể tự lành.
(8) Phương pháp Zavanelli: Phương pháp này do Zavanelli đề xuất và được Sandberg giới thiệu lại vào năm 1985, nhưng các học giả có ý kiến khác nhau về điều này. Phần đầu của thai nhi được đưa vào âm đạo, đồng thời tiến hành mổ lấy thai.
Bước đầu tiên là đưa đầu thai nhi về vị trí chẩm trước hoặc sau, từ từ đưa đầu thai nhi vào âm đạo rồi tiến hành mổ lấy thai.
Trong quá trình hồi phục cần dùng thuốc ức chế co bóp tử cung và cho thở ôxy, nếu hồi phục trong vòng 3 đến 4 phút sau cơn mê vai thì tiên lượng thai tốt hơn.
Khi phương pháp Zavanelli không thành công, để cứu sống thai nhi, có thể tiến hành tách giao cảm mu bằng phương pháp đỡ đẻ có hướng dẫn.
4. Xử trí trẻ sơ sinh Đối với bệnh nhân đái tháo đường thai kỳ hoặc đái tháo đường, cần ngăn ngừa suy hô hấp ở trẻ sơ sinh.
Nếu cần thiết, chọc ối được thực hiện, nước ối được rút ra để kiểm tra sự trưởng thành phổi của thai nhi, và dexamethasone được tiêm vào khoang ối. Khi trẻ sơ sinh có dấu hiệu suy hô hấp, hãy nhanh chóng áp dụng phương pháp điều trị bằng surfactant phổi.
Để đề phòng hạ đường huyết sau khi sinh bào thai khổng lồ , cần cho trẻ bú sớm, bắt đầu cho ăn nước đường từ 2 đến 3 giờ sau sinh, sau đó cho bú 2 lần.
Nên truyền glucose kịp thời khi có triệu chứng hạ đường huyết, liều lượng không quá lớn, tiêm chậm dung dịch glucose 10%, tổng lượng hàng ngày 60-100mg / kg.
Đối với bệnh nhân bị hạ calci huyết, có thể cho uống 10% calci gluconat 1 ~ 2ml / kg, cộng với cùng một lượng dung dịch glucose 25%, nhỏ giọt tĩnh mạch và uống calci sau đó. Bệnh nhân tăng bilirubin máu có thể sử dụng đèn chiếu.
Phụ nữ mang thai với bào thai khổng lồ thường cùng tồn tại với các bệnh khác, chẳng hạn như bệnh tiểu đường, gây nguy cơ cao hơn cho mẹ và con. Bào thai khổng lồ gặp khó khăn khi đi qua ống sinh, vì vậy thường phải phẫu thuật để hỗ trợ sinh nở.
Nếu để diễn biến phức tạp của bệnh lý vai gáy sẽ khó khăn hơn, nếu không xử lý đúng cách có thể bị vỡ tử cung và tổn thương ống sinh mềm. Và tỷ lệ mổ lấy thai đã tăng lên đáng kể.
Sản phụ sau sinh thường do mô sàn chậu bị kéo căng hoặc rách quá mức trong quá trình sinh nở, dễ dẫn đến sa tử cung, phồng thành trước và sau âm đạo, băng huyết sau sinh, nhiễm trùng hậu sản.
Thai nhi thường bị ngạt , xuất huyết nội sọ, gãy xương đòn , tổn thương đám rối thần kinh cánh tay , thậm chí tử vong. Trong trường hợp GDM-MS, trẻ sơ sinh dễ bị rối loạn chuyển hóa như hạ đường huyết, hạ calci huyết, hạ kali máu, tăng bilirubin máu và đa hồng cầu .
Vì tăng insulin máu có thể ức chế sự tổng hợp các chất hoạt động bề mặt phổi của thai nhi, và sự gián đoạn cung cấp đường huyết của mẹ sau khi sinh gây hạ đường huyết ở trẻ sơ sinh, tăng hàm lượng catecholamine, suy yếu phản ứng co mạch peptide natri lợi niệu của não và giảm oxy máu , GDM-MS dễ bị Bệnh màng kiềm ở trẻ sơ sinh.
Sự kích thích bào thai bởi tăng insulin máu có thể dễ dàng gây ra bệnh cơ tim phì đại ở trẻ sơ sinh.
Trong 3 tháng giữa và cuối thai kỳ, các bà mẹ tương lai cần bổ sung đầy đủ dinh dưỡng cùng một lúc, nên kiểm soát càng nhiều càng tốt việc ăn quá nhiều chất béo và số lượng sốt cao trong chế độ ăn để ngăn ngừa bệnh sa dạ con.
Nếu thấy thai nhi phát triển quá nhanh, bạn có thể hỏi ý kiến bác sĩ và điều chỉnh chế độ ăn uống hợp lý.
Trong 3 tháng giữa và 3 tháng cuối thai kỳ, các bà mẹ tương lai nên vận động vừa phải, đi bộ là một cách sinh hoạt rất tốt, không nên nằm hoặc ngồi ở nhà cả ngày, đây cũng là cách tốt để phòng tránh thai nhi khổng lồ .
Xem thêm: