Tắc ống dẫn trứng nguy hiểm ra sao? Có cách khắc phục không?
23 Tháng Một, 2021Tắc ống dẫn trứng chủ yếu gây vô sinh nữ , chiếm 25% đến 35% vô sinh nữ, và...
Trong quá trình phát triển của phôi thai, nếu xảy ra trục trặc, vách ngăn âm đạo có thể hình thành.
Nó xảy ra ở phần cơ hoành âm đạo cao hơn, và phần khóa, mà không ảnh hưởng đến quan hệ tình dục và mang thai có thể được, nhưng giao hàng thời gian có thể ảnh hưởng đến thai nhi, để làm một vết rạch hoành trong khi sinh; hoành âm đạo xảy ra ở phần dưới.
Có thể ảnh hưởng đến đời sống tình dục, chẳng hạn như mất hoàn toàn, các triệu chứng tương tự như mất màng trinh . Người bệnh nên tiến hành ngay việc rạch vách ngăn âm đạo.

Contents
Ở giai đoạn phôi thai , vách ngăn âm đạo là mảng âm đạo được phát triển từ sự sinh sôi và phát triển của xoang niệu sinh dục – bầu âm đạo về phía đầu mút, bị chặn từ dưới lên trên, vách ngăn âm đạo không bị xuyên thủng hoặc bị thông toàn bộ.
Nó thường xảy ra ở phần tiếp giáp của 1/3 trên và 1/3 giữa của âm đạo, nhưng nó cũng xảy ra ở bất kỳ phần nào của âm đạo, lên đến đỉnh của âm đạo, gần với cổ tử cung. Nó có thể do sự kết nối giữa phần cuối của trung bì phụ hai bên và xoang niệu sinh dục.
Vách ngăn âm đạo hầu hết nằm ở vị trí tiếp giáp của 1/3 trên và 1/3 giữa của âm đạo, nó cũng xuất hiện ở các bộ phận khác.
Vách ngăn hoàn toàn hiếm khi có thể gây ra tình trạng sa âm đạo ; thường có các lỗ nhỏ ở trung tâm hoặc bên của vách ngăn và kích thước của chúng khác nhau, ảnh hưởng đến việc tiết dịch âm đạo và máu kinh.


Các triệu chứng thường gặp: không thể giao hợp, đau khi giao hợp
Biểu hiện lâm sàng
Độ dày của màng ngăn cũng rất khác nhau, một số rất mỏng như giấy, và một số dày hơn (1 ~ 1,5cm). Phần kẽ giữa hai lớp mô niêm mạc có thể chứa nhiều sợi collagen và cơ trơn, và đôi khi có thể lẫn với các thành phần mô giống thận.
Có triệu chứng lâm sàng hay không hoàn toàn phụ thuộc vào màng ngăn có lỗ nhỏ hay không. Thường thấy cơ học hoàn toàn, đa số có một lỗ nhỏ ở giữa cơ hoành, có khi chỉ lọt qua một đầu dò mỏng.
Máu kinh có thể chảy ra ngoài nhưng không có triệu chứng cho đến khi phát hiện sau khi kết hôn do khó giao hợp hoặc thai bị tắc đầu khi sinh nở . Nếu không có lỗ thủng, các triệu chứng sẽ xuất hiện do máu kinh sau khi hành kinh.
Khi khám thấy vách ngăn âm đạo, điều đầu tiên cần chú ý là vách ngăn cơ học có nhỏ không (thường là ở phần trung tâm), nếu có lỗ thủng thì có thể dùng lỗ thăm dò để thăm dò độ rộng và sâu của âm đạo phía trên lỗ nhỏ để chẩn đoán.
chẩn đoán
Khi khám thấy vách ngăn âm đạo, điều đầu tiên cần chú ý là vách ngăn cơ học có nhỏ không (thường là ở phần trung tâm), nếu có lỗ thủng thì có thể dùng lỗ thăm dò để thăm dò độ rộng và sâu của âm đạo phía trên lỗ nhỏ để chẩn đoán.
Hạng mục kiểm tra: soi cổ tử cung, khám phụ khoa

không có lỗ có thể bị đau bụng dưới định kỳ mà không có kinh nguyệt; những người có lỗ nhỏ có thể có triệu chứng thoát máu kinh nguyệt kém; những người có màng ngăn nằm ở giữa và phần dưới của âm đạo có thể gây ra cuộc sống tình dục không thỏa mãn. Một số bệnh nhân có thể không có triệu chứng lâm sàng.
khám lâm sàng, đầu tiên cần chú ý đến vị trí của màng ngăn, hiếm khi tìm được vị trí của màng ngăn Thứ hai, lưu ý xem có lỗ nhỏ trên màng ngăn không (thường là ở trung tâm), nếu có lỗ thì đưa que thăm tử cung vào lỗ để thăm dò vùng phía trên lỗ nhỏ.
Chiều rộng và chiều sâu của khoang âm đạo. Nếu không có lỗ thủng, có thể dùng kim dày để chọc, chú ý xem vết chọc sâu bao nhiêu để hút máu ra ngoài để ước lượng độ dày của màng ngăn.
Sau đó dùng đầu dò phẫu thuật đưa vào lỗ thủng để nắm được độ rộng và sâu của khoang âm đạo phía trên màng ngăn để xác định chẩn đoán. Làm thế nào để chẩn đoán phân biệt với vách ngăn âm đạo?
Chẩn đoán phân biệt với vách ngăn âm đạo:
cần chẩn đoán phân biệt với tình trạng rách màng trinh . Không khó để phân biệt theo triệu chứng và khám phụ khoa . Tuy nhiên, nếu là trường hợp mất sản hoàn toàn thì các triệu chứng cũng tương tự như trường hợp mất màng trinh.
Lỗ màng trinh: Hình dạng, kích thước và độ dày của lỗ màng trinh khác nhau ở mỗi người. Nhìn chung, lỗ màng trinh nằm ở trung tâm và có hình nửa vầng trăng, đôi khi xuất hiện vách ngăn, lỗ màng trinh được chia thành hai nửa, được gọi là màng trinh có vách ngăn hay màng trinh hai lỗ.
Ngoài ra còn có các màng hình rây che cửa âm đạo và được gọi là màng trinh hình rây. Ví dụ, các nếp gấp của màng trinh bị phát triển quá mức và màng trinh không xốp, đó là chứng mất sản màng trinh, thường gặp trong quá trình phát triển của cơ quan sinh sản nữ.
Khi khám thấy vách ngăn âm đạo, điều đầu tiên cần chú ý là vách ngăn cơ học có nhỏ không (thường là ở phần trung tâm), nếu có lỗ thủng thì có thể dùng lỗ thăm dò để thăm dò độ rộng và sâu của âm đạo phía trên lỗ nhỏ để chẩn đoán.
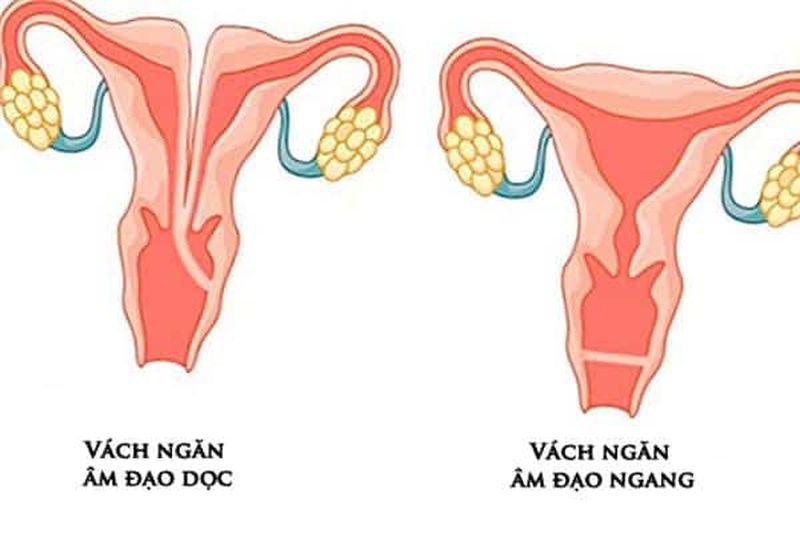

Vách ngăn âm đạo ảnh hưởng đến cuộc sống của phụ nữ. Phần kẽ giữa hai lớp mô niêm mạc có thể chứa nhiều sợi collagen và cơ trơn, và đôi khi có thể lẫn với các thành phần mô giống thận.
Vách ngăn âm đạo hoàn toàn hiếm gặp. Hầu hết đều có một lỗ nhỏ ở giữa vách ngăn. Đôi khi chỉ có thể thông qua một đầu dò mỏng.
Máu kinh có thể rò rỉ ra ngoài nhưng không có triệu chứng cho đến khi được phát hiện sau khi kết hôn do khó khăn trong đời sống tình dục hoặc thai bị tắc đầu khi sinh . Vách ngăn âm đạo có thể gây vô sinh ở nữ giới .
Mối liên quan giữa
vách ngăn âm đạo và vô sinh : Vách ngăn âm đạo và vô sinh, hiếm muộn do các bệnh âm hộ, âm đạo chiếm tỷ lệ từ 1% đến 5% các trường hợp vô sinh . m đạo là nơi chứa tinh dịch và tinh dịch.
Một số bệnh lý hoặc chức năng hữu cơ ở âm hộ và âm đạo ảnh hưởng đến việc xâm nhập và lưu trữ tinh dịch hoặc tinh trùng trong âm đạo, hoặc vô sinh do sự thay đổi của môi trường ảnh hưởng đến chức năng của tinh trùng bình thường.
Bệnh nhân hiếm muộn có thể ra máu kinh kém, đau bụng kinh và máu kinh ứ đọng lại có thể kết hợp với nhiễm trùng, giao hợp đau, đời sống tình dục không được như ý.
Màng đệm phụ ở hai bên vách ngăn âm đạo hợp nhất vì phần cuối của âm đạo không xuyên qua xoang niệu sinh dục . Chủ yếu nằm ở phần tiếp giáp của phần trên và phần giữa của âm đạo.
Vách ngăn âm đạo hoàn toàn hiếm gặp, hầu hết có một lỗ nhỏ ở giữa hoặc bên ngoài vách ngăn và máu kinh chảy ra từ lỗ nhỏ.
Những người có vị trí ngang cao hơn sẽ không ảnh hưởng đến đời sống tình dục và không dễ phát hiện sớm, những người có vị trí ngang hiếm gặp nhưng do ảnh hưởng đến đời sống tình dục nên họ thường đi khám sớm hơn.
Giới tính hoàn toàn phần lớn bị vô sinh do máu kinh bị ứ lại và các ống dẫn trứng bị teo nhỏ. Tỷ lệ thụ thai thấp đối với bệnh nhân suy cơ hoành. Trong khi sinh con , màng ngăn dày hơn có thể ngăn cản sự sa xuống của phần trình bày và cần phải mổ lấy thai.
Hầu hết các màng ngăn mỏng hơn, và khi chúng được nâng đỡ bởi phần nhô ra, chúng có thể sinh qua đường âm đạo sau khi rạch. Nếu phát hiện không có thai, việc cắt vách ngăn ngang và cắt bỏ phần thừa có thể làm tăng tỷ lệ có thai.
Tiên lượng:
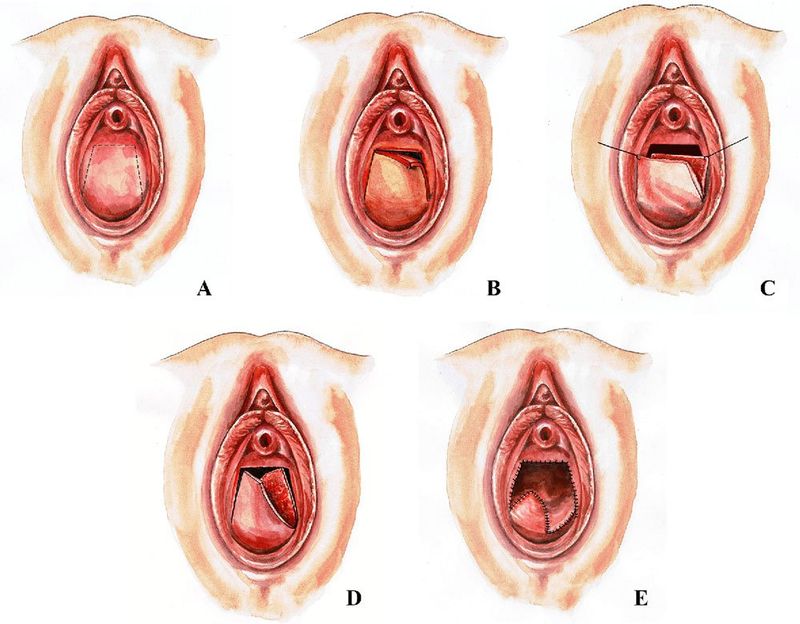
Nếu quá trình mang thai và sinh nở không thể diễn ra suôn sẻ sau ca mổ, cần phải mổ lấy thai để kết thúc cuộc sinh nở. Phương pháp điều trị vẹo vách ngăn âm đạo là gì?
[Trước khi điều trị]
Phòng ngừa:
Khám sức khỏe tiền hôn nhân – tuyến phòng thủ đầu tiên để phòng ngừa trẻ bị dị tật bẩm sinh. Làm thế nào để ngăn ngừa nó? Chủ yếu thông qua hai liên kết, khám sức khỏe tiền hôn nhân và chẩn đoán trước sinh.
Chúng ta không còn xa lạ với việc khám sức khỏe tiền hôn nhân, đây là một đợt khám sức khỏe toàn diện và có hệ thống, chủ yếu bao gồm khám sức khỏe toàn diện, hỏi han sức khỏe di truyền và giải thích những suy nghĩ chung về đời sống tình dục sau hôn nhân.
Trong đó, tư vấn di truyền và khám di truyền là nội dung quan trọng. Mục đích của tư vấn di truyền tiền hôn nhân là tìm hiểu tiền sử bệnh di truyền của hai bên và có thể là các bệnh di truyền khác, để xác định xem cả nam và nữ có kết hôn hay không.
Ví dụ, nếu một hoặc cả hai người bị sa sút trí tuệ hoặc mắc bệnh tâm thần chưa khỏi thì khả năng di truyền cho thế hệ sau là rất cao, một số bệnh nhân tuy có ngoại hình bình thường nhưng có thể bị sẩy thai, thai chết lưu , dị dạng, điếc , câm hoặc sinh ra các dị tật khác trên cơ thể.
Các bệnh tim mạch khác như cao huyết áp, bệnh tim , tiểu đường và một số bệnh ung thư di truyền đều có thể di truyền. Nếu trong gia đình có người mắc các bệnh tương tự thì con cái dễ mắc bệnh này hơn.
Thông qua tư vấn, cả nam và nữ cũng có thể học hỏi những kiến thức quý báu về chăm sóc sức khỏe trước và trong khi mang thai.
Ví dụ, nguy cơ sinh ra bị chậm phát triển trí tuệ bẩm sinh và các bất thường khác sẽ tăng lên rất nhiều nếu bạn quá lớn tuổi. Không nên uống rượu, hút thuốc, mệt mỏi và dùng thuốc trước khi mang thai.
Kiểm tra gen là việc xác định các bệnh di truyền của cả nam và nữ thông qua phân tích máu hoặc mang gen di truyền có thể làm cho con cái bị bệnh. Dưới đây chúng tôi minh họa vấn đề này thông qua việc kiểm tra nhiễm sắc thể di truyền trước khi kết hôn.
Mỗi nhân tế bào bình thường của cơ thể người có 23 cặp nhiễm sắc thể, mang tất cả các gen di truyền của người. Số lượng và cấu trúc không đổi của 23 cặp nhiễm sắc thể là một đảm bảo quan trọng cho quá trình nhân giống bình thường ở người.
Nếu bất thường, nó có thể gây ra nhiều loại bệnh di truyền. Và một phần củaNhững người có bất thường nhiễm sắc thể có ngoại hình bình thường, không có cảm giác gì bất thường.
Chúng tôi gọi những người đó là người mang bất thường nhiễm sắc thể, chiếm khoảng 0,6% dân số nói chung. Những người này mặc dù bản thân không có biểu hiện bệnh tật nào nhưng khi sinh nở sẽ di truyền những dị tật cho con cái, gây ra những bất thường về nhiễm sắc thể trong phôi và sự sinh trưởng phát triển không bình thường của phôi.
Một số phôi có nhiễm sắc thể bất thường bị chết, biểu hiện lâm sàng là sẩy thai tự nhiên hoặc thai chết lưu; một số phôi tiếp tục phát triển để tạo thành bào thai và được sinh ra, và trở thành trẻ bị bệnh di truyền.
Trẻ có nhiễm sắc thể bất thường có hai tình trạng: một có biểu hiện bệnh, Trở thành một bệnh nhân mắc các bệnh di truyền, chẳng hạn như chậm phát triển , bất thường về thể chất, chậm phát triển trí tuệ, vô sinh nữ , vô kinh nguyên phát, vô sinh nam, lưỡng tính, v.v …;
Người còn lại có ngoại hình bình thường như bố mẹ và trở thành người mang nhiễm sắc thể bất thường, nhưng Khi lớn lên, tôi cũng phải chịu đựng nỗi đau như cha mẹ mình.
Người mang gen bất thường nhiễm sắc thể thường không có biểu hiện bệnh và nhìn chung không phát hiện được nếu không phân tích nhiễm sắc thể di truyền máu.
Thường được phát hiện sau một lần sảy thai tự nhiên liên tục trong khi kết hôn và sinh con và khi đến bệnh viện khám thì cả hai vợ chồng đều bị tổn thương cả về thể chất lẫn tinh thần. Nỗi đau lớn.
Chẩn đoán trước sinh-tuyến phòng thủ cuối cùng để tránh sinh ra đứa trẻ mắc bệnh bẩm sinh Vì hạnh phúc và sức khỏe của các “thiên thần nhỏ”, một phương pháp hữu hiệu là thực hiện mạnh mẽ công tác chẩn đoán trước sinh.
Chẩn đoán trước khi sinh còn được gọi là chẩn đoán trước khi sinh, giúp phán đoán chính xác phôi thai hoặc thai nhi có bị dị tật bẩm sinh di truyền trước khi sinh hay không, đồng thời thực hiện phá thai điều trị đối với những thai nhi bất thường để tránh sinh ra những đứa trẻ bị khiếm khuyết và đảm bảo sức khỏe của con cái.
Chẩn đoán trước sinh chỉ mới có lịch sử hơn 20 năm nhưng đã phát triển nhanh chóng, các phương pháp bao gồm chụp X-quang, soi gương thai, siêu âm, xét nghiệm sinh hóa và men, chẩn đoán nhiễm sắc thể,… Thông dụng nhất là siêu âm và xét nghiệm nhiễm sắc thể.
Siêu âm B là phương pháp không đau, không gây tổn thương và được sử dụng rộng rãi nhất. Nó có thể phát hiện sự phát triển bên ngoài của khuôn mặt, chân tay, cột sống của thai nhi, v.v.
Nó cũng có thể quan sát trực tiếp nhịp tim thai và cử động của thai nhi, nhưng siêu âm B không phù hợp. Quá nhiều, vì siêu âm ít nhiều sẽ ảnh hưởng đến thính giác và các chức năng khác của thai nhi, trong trường hợp bình thường, siêu âm 3 mũi B vào đầu, giữa và cuối thai kỳ là thích hợp.
Xét nghiệm nhiễm sắc thể là một loại chẩn đoán di truyền, chủ yếu để chẩn đoán các bệnh nhiễm sắc thể bẩm sinh của thai nhi. Có thể chẩn đoán hơn 100 bệnh nhiễm sắc thể, bao gồm đần độn bẩm sinh, hội chứng mèo sủa, lưỡng tính,…
Điều này không thể thực hiện được với siêu âm B. Việc kiểm tra nhiễm sắc thể khi mang thai được chia thành ba giai đoạn và ba phương pháp:
hấp thụ mô màng đệm của thai nhi sớm (8-11 tuần): các nhung mao màng đệm có thể được lấy mẫu qua cổ tử cung, tốt nhất là dưới sự theo dõi siêu âm B.
Sau khi xử lý hoặc nuôi cấy ngắn hạn, các nhánh nhung mao có thể được phân tích nhiễm sắc thể, ngoài ra, các mô nhung mao có thể được kiểm tra enzym và protein, hoặc DNA có thể được chiết xuất trực tiếp để phân tích di truyền.
Chọc ối giữa thai kỳ (16-20 tuần): lấy mẫu nước ối và có tế bào bào thai trong nước ối, sau khi nuôi cấy in vitro có thể tiến hành phân tích nhiễm sắc thể, xét nghiệm enzym và protein, kiểm tra nhiễm sắc thể giới tính, phân tích ADN,…. Hàng ngàn bệnh đã được chẩn đoán và hiện đang được sử dụng rộng rãi.
Chọc dò dây rốn ở 3 tháng giữa thai kỳ (sau 27 tuần tuổi): máu tĩnh mạch thai nhi được hút ra từ ổ bụng của mẹ dưới hướng dẫn của siêu âm. Công nghệ này phổ biến hơn nhiều ở Trung Quốc so với nước ngoài, với tỷ lệ thành công cao và an toàn hơn.
Máu cuống rốn có thể được sử dụng để kiểm tra nhiễm sắc thể hoặc huyết học. Nó cũng có thể được sử dụng cho các bệnh mà huyết tương hoặc tế bào máu của thai nhi có thể được sử dụng để xét nghiệm sinh hóa do không thể chẩn đoán được lỗi nuôi cấy tế bào nước ối và phân tích ADN hoặc khi thời gian lấy mẫu nhung mao và nước ối bị bỏ lỡ.
Trong một số trường hợp, nó có thể thay thế phân tích di truyền. Ví dụ, alpha thalassemia có thể được đo trực tiếp cho HBarts; bệnh ưa chảy máu có thể được đo trực tiếp cho yếu tố đông máu Ⅷ.
Khám nước ối trước sinh cần những điều kiện gì và có thể chẩn đoán được những bệnh nào? Chẩn đoán
chọc ối chủ yếu là để phát hiện các bệnh liên quan đến khả năng sinh sản và các bệnh di truyền phù hợp với các bà mẹ tương lai trên 35 tuổi và thai từ 16-20 tuần.
Nếu bạn có tiền sử gia đình mắc các bệnh di truyền hoặc bất thường nhiễm sắc thể, hoặc đã từng có thai nhi bất thường, hoặc có tiền sử sẩy thai kém, hoặc phát hiện bất thường qua siêu âm, hoặc nguy cơ mắc bệnh Down cao, bác sĩ sẽ đề nghị bạn chẩn đoán bằng phương pháp đa ối.
Mặc dù một số bà mẹ tương lai không có các tình trạng kể trên nhưng để loại bỏ lo lắng của mình, họ cũng có thể được chẩn đoán đa ối. Chi phí là từ 400 đến 3000 nhân dân tệ, và số tiền thay đổi tùy theo số lượng hạng mục thử nghiệm được thực hiện.
Xét nghiệm nước ối chiếm một vị trí rất quan trọng trong chẩn đoán trước sinh và có thể chẩn đoán hàng ngàn bệnh. Tóm lại, có các khía cạnh sau.
1. Ở cấp độ phân tử. DNA của thai nhi được chiết xuất từ các tế bào nước ối để phân tích trực tiếp hoặc gián tiếp hoặc phát hiện một gen nhất định. Chẳng hạn như chẩn đoán bệnh thalassemia, phenylketon niệu, và chứng loạn dưỡng cơ tiến triển.
2. Mức độ di truyền tế bào. Sau khi lấy nước ối, nó có thể được nuôi cấy trong ống nghiệm và phân tích nhiễm sắc thể di truyền, đây là phương pháp chẩn đoán được sử dụng rộng rãi nhất hiện nay.
Nhiễm sắc thể trong nước ối có các công dụng sau: (1), nó có ý nghĩa chẩn đoán đối với hơn 100 bất thường nhiễm sắc thể như hội chứng Down và lưỡng tính; (2), đối với các bệnh di truyền lặn liên kết X, chẳng hạn như bệnh máu khó đông, bệnh đỏ
Đối với những thai nhi có tiền sử gia đình như mù xanh và loạn dưỡng cơ giả thì cần xác định giới tính thai nhi càng sớm càng tốt, chấm dứt thai nghén nam; (3) Sinh có chọn lọc cho thai phụ có tiền sử gia đình mắc bệnh di truyền nhiễm sắc thể.
3. Mức độ chẩn đoán protein. Chẩn đoán một số bệnh bằng cách đo các protein hoặc protease cụ thể trong nước ối, chẳng hạn như alpha-fetoprotein và cholinesterase để chẩn đoán dị tật ống thần kinh của thai nhi, phình rốn, thiếu não, thai chết lưu, teo thực quản bẩm sinh , tá tràng
Suy nhược cơ thể, hội chứng thận hư bẩm sinh, không tương thích nhóm máu Rh nghiêm trọng trong thai kỳ, v.v …; đo hoạt tính hexosaminidase A để chẩn đoán chứng sa sút trí tuệ gia đình amaurian; đo đường và men chuyển hóa lipid để chẩn đoán bệnh chuyển hóa mỡ, bệnh mucopolysaccharidosis
Bệnh chuyển hóa axit amin , Các bệnh chuyển hóa carbohydrate, v.v …; đo các globulin miễn dịch cụ thể trong nước ối, chẳng hạn như interleukin-6, có thể bị nhiễm trùng tử cung dưới lâm sàng, có thể dẫn đến sẩy thai hoặc đẻ non .
4. Chẩn đoán vi sinh. Miễn dịch, hóa phát quang hoặc PCR có thể được sử dụng để phát hiện xem có vi rút rubella, vi rút cytomegalovirus, vi rút Epstein-Barr và các bệnh nhiễm trùng khác trong nước ối hay không. Những bệnh này có thể dẫn đến bất thường thai nhi, sinh non, thai chết lưu hoặc sẩy thai.
Ngoài ra, đo nước ối có thể hiểu được sự trưởng thành của thai nhi như sự trưởng thành của gan, thận, phổi. Khi xử lý các thai kỳ nguy cơ cao, để giảm tỷ lệ tử vong cho trẻ sơ sinh, cần tìm hiểu sự trưởng thành của thai trước khi khởi phát chuyển dạ , kết hợp với đo chức năng nhau thai và chọn cách đẻ.
Thời điểm thuận lợi. Khi nghi ngờ nhóm máu của mẹ và con không tương thích, có thể kiểm tra nhóm máu và bilirubin trong nước ối để giúp chẩn đoán, phòng và điều trị bệnh tan máu ABO ở trẻ sơ sinh.
Nếu chẩn đoán là không tương thích nhóm máu ABO, cần tăng cường theo dõi trước khi sinh và chuẩn bị cấp cứu trẻ sau sinh.
Tất nhiên, việc đo nước ối cũng đóng một vai trò quan trọng trong việc phát hiện vụ án hình sự và xét nghiệm quan hệ cha con.
Quá trình thu nước ối bằng cách chọc ối nói chung là an toàn, mặc dù có những rủi ro gây tổn thương mẹ, thiệt hại cho thai nhi, nhau thai và dây rốn, rò rỉ nước ối, sẩy thai hoặc sinh non, và nhiễm trùng trong tử cung. Nhưng tỷ lệ của nó không vượt quá 1/200.
1) Táo tàu đỏ và bí đỏ luộc đường nâu
[Hợp chất] 500g bí đỏ tươi, 20g chà là đỏ và lượng đường nâu thích hợp.
[Phương pháp chuẩn bị] Bí đỏ gọt vỏ, cắt thành khối vuông nhỏ, thêm quả chà là đỏ và đường nâu, nấu cách thủy.
[Cách dùng] Uống trong bữa ăn, tốt nhất là khi bụng đói.
[Có thể áp dụng] Hậu phẫu khí huyết thiếu và vóc dáng gầy yếu.
2) Sữa đậu nành mè đen
[Hợp chất] 30g mè đen và 40g bột đậu nành.
[Phương pháp bào chế] Khuấy mè đen trên lửa nhỏ cho chín, nghiền thành bột mịn để dùng sau, cho bột đậu nành vào nồi.
Xem thêm: